Trattamento riabilitativo di pazienti dopo bypass coronarico. Possibili conseguenze del bypass aortocoronarico
Oggi, poche persone pensano a cosa sia un intervento chirurgico di bypass cardiaco dopo un infarto, quanto tempo vivono dopo un intervento chirurgico di bypass cardiaco e altri momenti importanti fino a quando la malattia non inizia a progredire.
Una soluzione radicale
La cardiopatia ischemica è oggi una delle patologie più comuni dell'apparato circolatorio. Sfortunatamente, il numero di pazienti aumenta ogni anno. A causa della malattia coronarica, il muscolo cardiaco è danneggiato a causa dell'insufficiente afflusso di sangue. Molti dei principali cardiologi e terapisti del mondo hanno cercato di combattere questo fenomeno con l'aiuto delle pillole. Tuttavia, il bypass coronarico (CABG) rimane ancora, sebbene un modo radicale, ma più efficace per combattere la malattia, che ha confermato la sua sicurezza.
Riabilitazione dopo CABG: i primi giorni
Dopo l'intervento chirurgico di bypass aortocoronarico, il paziente viene ricoverato nel reparto di terapia intensiva o nel reparto di terapia intensiva. Di solito, l'effetto di alcuni anestetici continua per qualche tempo dopo che il paziente si è svegliato dall'anestesia. Pertanto, è collegato a uno speciale apparato che aiuta a svolgere la funzione respiratoria.
Al fine di evitare movimenti incontrollati che possono danneggiare i punti sulla ferita postoperatoria, estrarre cateteri o drenaggi e anche scollegare il contagocce, il paziente viene fissato utilizzando dispositivi speciali. Ad esso sono collegati anche degli elettrodi, che registrano lo stato di salute e consentono al personale medico di controllare la frequenza e il ritmo delle contrazioni del muscolo cardiaco.
Il primo giorno dopo questa operazione, vengono eseguite le seguenti manipolazioni sul cuore:
- Un esame del sangue viene prelevato dal paziente;
- Si effettuano esami radiografici;
- Si eseguono studi elettrocardiografici.
Anche il tubo di respirazione viene rimosso il primo giorno, ma rimangono il tubo dello stomaco e i drenaggi toracici. Il paziente sta già respirando completamente da solo.
Consiglio: in questa fase del recupero è importante che la persona operata sia calda. Il paziente è avvolto in una coperta calda o di lana e, per evitare il ristagno di sangue nei vasi degli arti inferiori, indossare calze speciali.
Per evitare complicazioni, non esercitare senza parlare con il medico.
Il primo giorno, il paziente ha bisogno della tranquillità e delle cure del personale medico, che, tra l'altro, comunicherà con i suoi parenti. Il paziente mente e basta. Durante questo periodo prende antibiotici, antidolorifici e sedativi. Per diversi giorni si può osservare una temperatura corporea leggermente aumentata. Questa è considerata una normale risposta del corpo alla chirurgia. Inoltre, può verificarsi un'eccessiva sudorazione.
Come puoi vedere, dopo l'innesto di bypass coronarico, il paziente ha bisogno di cure esterne. Per quanto riguarda il livello raccomandato di attività fisica, è individuale in ogni caso. All'inizio, è consentito semplicemente sedersi e camminare all'interno della stanza. Dopo qualche tempo, è già consentito lasciare il reparto. E solo al momento della dimissione, il paziente può camminare a lungo lungo il corridoio.
Consiglio: si consiglia al paziente di rimanere in posizione supina per diverse ore, mentre è necessario cambiare posizione, girandosi da un lato all'altro. La posizione prolungata sulla schiena senza attività fisica aumenta il rischio di sviluppare polmonite congestizia a causa dell'accumulo di liquidi in eccesso nei polmoni.
Quando si utilizza la vena safena della coscia come innesto, può verificarsi un edema della parte inferiore della gamba sulla gamba corrispondente. Ciò accade anche se la funzione della vena sostituita viene rilevata da vasi sanguigni più piccoli. Questo è il motivo per cui si consiglia al paziente di indossare calze di sostegno in materiale elastico per 4-6 settimane dopo l'operazione. Inoltre, in posizione seduta, questa gamba deve essere leggermente sollevata per non disturbare la circolazione sanguigna. Dopo un paio di mesi, l'edema si risolve.
Nel processo di recupero da un intervento chirurgico, ai pazienti è vietato sollevare pesi superiori a 5 kg e svolgere esercizi fisici con grande stress.
I punti vengono rimossi dalla gamba una settimana dopo l'operazione e dal torace immediatamente prima della dimissione. La guarigione avviene entro 90 giorni. Per 28 giorni dopo l'operazione, si sconsiglia al paziente di guidare per evitare possibili danni allo sterno. L'attività sessuale può essere condotta se il corpo è in una posizione in cui il carico sul petto e sulle spalle è ridotto al minimo. Puoi tornare al posto di lavoro dopo un mese e mezzo dall'operazione e, se il lavoro è sedentario, prima.
In totale, dopo l'innesto di bypass coronarico dei vasi cardiaci, la riabilitazione richiede fino a 3 mesi. Include un graduale aumento dell'attività fisica, che deve essere eseguita tre volte a settimana per un'ora. Allo stesso tempo, i pazienti ricevono consigli sullo stile di vita che deve essere seguito dopo l'operazione al fine di ridurre la probabilità di progressione della malattia coronarica. Ciò include la cessazione del fumo, la perdita di peso, un'alimentazione speciale e il monitoraggio costante del colesterolo e della pressione sanguigna.
Dieta dopo CABG
Anche dopo essere stati dimessi dall'ospedale, essendo a casa, è necessario attenersi a una certa dieta, che verrà prescritta dal medico curante. Ciò ridurrà significativamente le possibilità di sviluppare malattie cardiache e vascolari. Alcuni degli alimenti principali che devono essere ridotti al minimo sono i grassi saturi e il sale. Dopotutto, l'operazione eseguita non garantisce che in futuro non compaiano problemi con atri, ventricoli, vasi sanguigni e altri componenti del sistema circolatorio. I rischi di ciò aumenteranno in modo significativo se non aderisci a una determinata dieta e conduci uno stile di vita spensierato (continua a fumare, bevi alcolici e non ti impegni in esercizi che migliorano la salute).
È necessario seguire rigorosamente la dieta e quindi non si dovranno affrontare nuovamente i problemi che hanno portato all'intervento chirurgico. Non ci saranno problemi con gli innesti venosi che sostituiscono le arterie coronarie.
Consiglio: oltre alla dieta e alla ginnastica, è necessario monitorare il proprio peso, il cui eccesso aumenta il carico sul cuore e, di conseguenza, aumenta il rischio di ri-malattia.
Possibili complicazioni dopo CABG
Trombosi venosa profonda
Nonostante il fatto che questa operazione abbia successo nella maggior parte dei casi, durante il periodo di recupero possono verificarsi le seguenti complicazioni:
- Trombosi vascolare degli arti inferiori, comprese le vene profonde;
- Sanguinamento;
- Infezione della ferita;
- Formazione di cicatrici cheloidi;
- Disturbo della circolazione cerebrale;
- Infarto miocardico;
- Dolore cronico nell'area dell'incisione;
- Fibrillazione atriale;
- Osteomielite dello sterno;
- Incoerenza delle cuciture.
Suggerimento: l'assunzione di statine (farmaci che abbassano il colesterolo nel sangue) prima del CABG riduce significativamente il rischio di contrazioni atriali sparse dopo l'intervento chirurgico.
Tuttavia, l'infarto miocardico perioperatorio è considerato una delle complicanze più gravi. Le complicazioni dopo CABG possono apparire a causa dei seguenti fattori:
- Sindrome coronarica acuta posposta;
- Emodinamica instabile;
- La presenza di grave angina pectoris;
- Aterosclerosi delle arterie carotidi;
- Disfunzione ventricolare sinistra.
Il rischio di complicanze nel periodo postoperatorio è maggiormente a rischio per le donne, gli anziani, i diabetici e i pazienti con insufficienza renale. Un esame approfondito degli atri, dei ventricoli e di altre parti dell'organo umano più importante prima dell'intervento aiuterà anche a ridurre il rischio di complicanze dopo CABG.
Riabilitazione dopo bypass coronarico
Metodi di riabilitazione cardiaca dopo CABG
CARDIOLOGIA - prevenzione e cura delle PATOLOGIE CARDIACHE - HEART.su
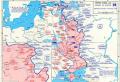
Il pioniere della tecnica del bypass è l'argentino René Favaloro, che per primo utilizzò questo metodo alla fine degli anni '60.
Le indicazioni per l'intervento chirurgico di bypass coronarico includono:
L'innesto di bypass coronarico è una delle operazioni "popolari" utilizzate per il trattamento della malattia coronarica, incl. e infarto del miocardio.
L'essenza di questa operazione è creare un percorso di bypass - uno shunt - per il sangue che alimenta il cuore. Cioè, il sangue sul percorso appena creato aggira l'area ristretta o completamente chiusa dell'arteria coronaria.
Per l'innesto di bypass coronarico, viene solitamente prelevata la vena safena dalla gamba (a condizione che non vi sia alcuna patologia venosa nel paziente), oppure viene prelevata un'arteria, di solito l'arteria toracica.
Il bypass coronarico viene eseguito in anestesia generale. L'operazione è aperta, cioè viene praticata una classica incisione per accedere al cuore. Il chirurgo utilizza l'angiografia per localizzare la porzione ristretta o bloccata dalla placca dell'arteria coronaria e sutura lo shunt sopra e sotto tale sito. Di conseguenza, viene ripristinato il flusso sanguigno nel muscolo cardiaco.
In alcuni casi l'operazione può essere eseguita, come già accennato in precedenza, a cuore battente, senza l'ausilio di una macchina cuore-polmone. I vantaggi di questo metodo sono:
L'operazione dura mediamente circa 3-4 ore. Dopo l'operazione, il paziente viene trasferito nell'unità di terapia intensiva, dove rimane fino al momento del recupero della coscienza, in media un giorno. Quindi viene trasferito in un normale reparto del reparto di cardiochirurgia.
Riabilitazione dopo bypass coronarico
La riabilitazione dopo l'innesto di bypass coronarico è, in linea di principio, la stessa di altre malattie cardiache. L'obiettivo della riabilitazione in questo caso è ripristinare la capacità lavorativa del cuore e di tutto il corpo, nonché prevenire nuovi episodi di malattia coronarica.
Quindi, la cosa principale nella riabilitazione dopo l'innesto di bypass coronarico è l'attività fisica dosata. Viene eseguito con l'aiuto di programmi di esercizio fisico selezionati individualmente, con l'aiuto di simulatori o senza di essi.
I principali tipi di esercizi fisici sono camminare, percorso di salute, jogging leggero, varie attrezzature per esercizi, nuoto, ecc. Tutti questi tipi di attività fisica, in un modo o nell'altro, esercitano uno stress sia sul muscolo cardiaco che su tutto il corpo. Se ricordi, il cuore è principalmente un muscolo, che, ovviamente, può essere allenato allo stesso modo del resto dei muscoli. Ma la formazione qui è particolare. I pazienti che hanno sofferto di malattie cardiache non dovrebbero esercitare come persone sane o atleti.
Durante tutti gli esercizi fisici viene eseguito il monitoraggio obbligatorio di importanti parametri del sistema cardiovascolare, come frequenza cardiaca, pressione sanguigna, dati ECG.
La fisioterapia è alla base della riabilitazione cardiaca. Vale anche la pena notare che l'attività fisica aiuta ad alleviare lo stress emotivo e a combattere la depressione e lo stress. Dopo la ginnastica correttiva, di regola, l'ansia e l'ansia scompaiono. E con esercizi regolari di ginnastica medica, l'insonnia e l'irritabilità scompaiono. E, come sai, la componente emotiva nell'IHD è un fattore altrettanto importante. Infatti, secondo gli esperti, uno dei motivi per lo sviluppo di malattie del sistema cardiovascolare è il sovraccarico neuro-emotivo. E la ginnastica medica aiuterà a farcela.
Oltre all'esercizio fisico, anche la psicoterapia svolge un ruolo importante. I nostri esperti ti aiuteranno a far fronte allo stress e alla depressione. E, come sai, questi due fenomeni possono influenzare direttamente lo stato del cuore. Per questo, il nostro sanatorio dispone di eccellenti psicologi che lavoreranno con te individualmente o in gruppo. La riabilitazione psicologica è anche un collegamento importante in tutta la riabilitazione cardiaca.
È anche molto importante controllare la pressione sanguigna. Non dovrebbe essere permesso aumentare a causa dello sforzo fisico. Pertanto, è necessario monitorarlo costantemente e assumere i farmaci necessari prescritti dal medico.
A seconda dello stato del corpo, oltre agli esercizi terapeutici e alla camminata, possono essere utilizzati altri tipi di attività fisica, ad esempio jogging, camminata vigorosa, ciclismo o esercizio su una cyclette, nuoto, danza, pattinaggio sul ghiaccio o sci. Ma tali tipi di carichi come tennis, pallavolo, basket, esercizi su simulatori non sono adatti per il trattamento e la prevenzione delle malattie cardiovascolari, al contrario, sono controindicati, poiché i carichi statici a lungo termine causano un aumento della pressione sanguigna e del dolore cardiaco .
Per la riabilitazione dopo l'innesto di bypass coronarico, vengono utilizzati anche metodi come l'aromaterapia e la fitoterapia.
Anche un aspetto importante della riabilitazione è l'insegnamento del giusto stile di vita. Se dopo il nostro sanatorio abbandoni gli esercizi di fisioterapia e continui a condurre uno stile di vita sedentario, difficilmente puoi garantire che la malattia non peggiori o peggiori. Ricorda, molto non dipende dalle pillole!
Il corretto sviluppo della dieta è molto importante per noi. Dopotutto, è dal colesterolo che entra nel tuo corpo con il cibo che si formano le placche ateromatose, restringendo la nave. Uno shunt dopo l'intervento chirurgico è lo stesso vaso delle arterie coronarie ed è anche suscettibile alla formazione di placche sulla sua parete. Ecco perché è così importante capire che l'intera faccenda non finisce con una sola operazione ed è importante una corretta riabilitazione.
Probabilmente sai già cosa è importante nella dieta di un paziente con malattie cardiache: mangiare meno grassi, sale da cucina e più frutta e verdura fresca, erbe e cereali, nonché oli vegetali.
I nostri specialisti terranno anche una conversazione con te per aiutarti a liberarti delle cattive abitudini, in particolare il fumo, che è uno dei fattori di rischio importanti per la malattia coronarica.
La riabilitazione cardiaca consiste anche nell'eliminare, se possibile, tutti i fattori di rischio per la malattia coronarica. Questo non è solo fumo, ma anche alcol, cibi grassi, obesità, diabete mellito, ipertensione, ecc.
Riabilitazione dopo CABG
La riabilitazione dopo CABG, come dopo qualsiasi altro intervento chirurgico addominale, è finalizzata alla pronta guarigione del corpo del paziente. Il recupero dopo l'intervento di CABG inizia con la rimozione delle suture, comprese le suture da quelle aree da cui sono state prelevate le vene per l'innesto di bypass (di norma, queste sono le vene safene delle gambe). Immediatamente dopo l'operazione, dal primo giorno e per cinque-sei settimane (prima e dopo la rimozione della sutura), i pazienti devono indossare calze di sostegno speciali. Il loro compito è aiutare a ripristinare la circolazione sanguigna nelle gambe, mantenere la temperatura corporea. Poiché dopo l'operazione, il flusso sanguigno viene distribuito attraverso le piccole vene della gamba, possono verificarsi edemi e gonfiori temporanei, che scompaiono durante il primo mese e mezzo.
Recupero dopo CABG
Come mezzo principale per il recupero dei pazienti dopo CABG, il carico motorio viene utilizzato dal primo giorno dopo l'intervento. Il primo giorno, puoi già sederti sul letto, raggiungere una sedia, eseguendo diversi tentativi. Il secondo giorno, puoi già alzarti dal letto e, con l'aiuto di un'infermiera, muoverti per la stanza, oltre a iniziare a eseguire semplici esercizi di terapia fisica per braccia e gambe.
Dopo che la sutura dello sterno è guarita, il paziente può passare a esercizi più difficili (di solito dopo cinque o sei settimane). La raccomandazione principale è il dosaggio dell'attività fisica, limitazione nel sollevamento pesi. I principali tipi di carico durante questo periodo includono camminata, jogging leggero, varie attrezzature per esercizi, nuoto. Durante gli esercizi fisici, a partire dal primo giorno dopo l'operazione e man mano che il paziente si riprende, vengono monitorati gli indicatori più importanti del sistema cardiovascolare: pressione sanguigna, frequenza cardiaca, ECG.
Il programma di riabilitazione è prescritto da uno specialista in terapia riabilitativa - un cardiologo. Nelle condizioni dell'ospedale cittadino n. 40, viene effettuato sulla base del dipartimento di riabilitazione medica di pazienti con malattie somatiche, situato al 3 ° piano dell'edificio terapeutico dell'ospedale.
Riabilitazione del bypass aortocoronarico
L'infarto miocardico è una delle malattie più comuni e non solo degli anziani, ma anche della mezza età. Il tasso di mortalità per questa malattia è piuttosto alto, quasi il 50%.
Causa
La principale causa di insorgenza è l'ischemia cardiaca, che si sviluppa a causa del restringimento o del blocco completo dei vasi coronarici che alimentano il cuore. Il cuore, sebbene sia un organo che attraversa se stesso grandi volumi (flussi) di sangue, riceve nutrimento non dall'interno, ma dall'esterno, attraverso il sistema dei vasi coronarici. E, naturalmente, se sono stupiti, questo si riflette immediatamente nel suo lavoro.
Bypass con innesto dell'arteria coronaria
Nella fase espressa della malattia coronarica, quando la percentuale di rischio di infarto miocardico è significativa, ricorrono al bypass coronarico. Con l'aiuto di una parte della vena safena dell'arto inferiore o dell'arteria toracica, viene creato un ulteriore percorso per il sangue, bypassando il vaso coronarico affetto da aterosclerosi.
Operano a cuore aperto, con apertura dello sterno, quindi, dopo la dimissione dall'ospedale, le misure riabilitative sono volte non solo al ripristino della funzione del cuore e alla prevenzione di ripetuti episodi di ischemia, ma anche alla pronta guarigione del sterno. Per questo, è escluso uno sforzo fisico pesante e i pazienti sono anche avvertiti di non guidare, a causa del rischio di lesioni allo sterno.
riabilitazione
Inoltre, se per l'operazione è stata utilizzata una vena dell'arto inferiore, a causa del gonfiore persistente da tempo, ci sono una serie di misure riparative per esso: indossare calze elastiche e mantenere la gamba sollevata in posizione seduta.
Molti pazienti, dopo aver subito un intervento chirurgico, si proteggono eccessivamente, si muovono di meno, cosa che in nessun caso dovrebbe essere fatta. Il cuore è un muscolo, e quindi deve essere costantemente allenato. L'attività fisica è necessaria, ma dovrebbe essere delicata e dosata.
Sono adatti camminare, correre, nuotare, cyclette. Tuttavia, non tutti gli sport dovrebbero essere preferiti. Ad esempio, è controindicato praticare sport che comportano carichi statici prolungati, come pallavolo, basket, tennis. Contribuiscono ad un aumento della pressione sanguigna, e questo non può essere permesso, perché il carico indesiderato sul cuore aumenta.
Il controllo della pressione dovrebbe essere un must, soprattutto dopo l'esercizio.
Oltre a rafforzare il muscolo cardiaco e il corpo nel suo insieme, l'esercizio fisico può alleviare lo stress emotivo, che è uno dei fattori nello sviluppo della malattia coronarica.
Dieta per bypass coronarico
Durante la riabilitazione dopo un intervento di bypass coronarico, la dieta non è irrilevante. È necessario escludere cibi grassi e salati e includere più verdure, verdure, frutta nella dieta. È necessario cambiare radicalmente il modo di vivere, rinunciando alle cattive abitudini: fumare, bere alcolici, mangiare troppo.
Solo in combinazione con l'esercizio, una corretta alimentazione e il mantenimento di uno stile di vita sano è possibile ridurre a zero il rischio di malattie coronariche ricorrenti.
Vale la pena controllare l'opinione di un altro medico sul recupero da un intervento chirurgico di bypass cardiaco.
La vita dopo l'innesto di bypass aortocoronarico. Attività fisica, alimentazione
Nel febbraio di quest'anno, mi sono imbattuto in un articolo "Gli shunt non sono eterni". Il corrispondente del quotidiano "Vechernyaya Moskva" ha parlato con il capo del laboratorio di raggi X e metodi vascolari del centro scientifico cardiologico, dottore in scienze mediche A.N. Femmina. Si trattava dell'efficacia delle operazioni di bypass aortocoronarico (CABG). Il dottor Samko ha dipinto un quadro triste: dopo un anno, il 20% degli shunt è chiuso e dopo 10 anni, di regola, tutto! L'intervento di re-bypass, secondo lui, è rischioso ed estremamente difficile. Ciò significa che la durata è garantita di soli 10 anni.
La mia esperienza di un paziente di chirurgia cardiaca a lungo termine che ha subito due operazioni di bypass coronarico suggerisce che questi periodi possono essere aumentati, principalmente a causa di una regolare attività fisica.
Vedo la mia malattia e le mie operazioni come una sfida alla quale devo resistere attivamente e coraggiosamente. Sfortunatamente, l'attività fisica dopo il CABG è menzionata solo di sfuggita, tra l'altro. Inoltre, c'è un'opinione secondo cui alcuni pazienti dopo un intervento chirurgico al cuore vivano felici e a lungo senza alcuno sforzo. Non ho incontrato persone del genere. Quello di cui voglio parlarvi non è un miracolo, non fortuna e non una buona combinazione di circostanze, ma una combinazione tra l'alta professionalità dei medici del Centro Scientifico Russo di Chirurgia e la mia perseveranza nell'attuare il mio programma del regime di restrizioni e carichi (RON).
Questa è la mia storia. Nasce nel 1935. Nella sua giovinezza, soffrì di malaria per molti anni e durante la guerra - tifo. La mamma è un cuore, è morta a 64 anni.
Nell'ottobre 1993, ho subito un infarto miocardico transmurale postero-laterale sinistro del miocardio e nel marzo 1995 sono stato sottoposto a bypass coronarico - sono stati inseriti 4 shunt. Tredici anni dopo, nell'aprile 2008, è stata eseguita l'angioplastica di uno shunt. Gli altri tre hanno funzionato normalmente. E dopo 14 anni e 3 mesi, ho avuto improvvisamente attacchi di angina pectoris, che non avevo avuto prima. Sono andato in ospedale, poi al Centro Scientifico del Cuore. Ho subito un ulteriore esame presso il Centro Scientifico Russo per la Chirurgia. I risultati hanno mostrato che solo due shunt su quattro funzionavano normalmente e il 15 settembre 2009, il professor B.V. Shabalkin mi ha fatto una seconda operazione di bypass aortocoronarico.
Come puoi vedere, sono riuscito ad allungare significativamente la vita media con gli shunt, e sono convinto che lo devo al mio programma RON.
I medici considerano ancora troppo elevata la mia attività fisica postoperatoria, mi consigliano di riposarmi di più e di assumere costantemente farmaci. Non posso essere d'accordo con questo. Voglio prenotare subito - c'è un rischio, ma questo è un rischio giustificato. Rendendomi conto della gravità della mia situazione, fin dall'inizio ho introdotto alcune restrizioni nel mio sistema: ho escluso il jogging, gli esercizi con i manubri, sulla barra, le flessioni sulle mani dal pavimento e altri esercizi di forza.
Di solito, i medici dei policlinici attribuiscono l'operazione CABG a fattori aggravanti e credono che l'operato abbia un destino: vivere tranquillamente, con calma la sua vita e bere costantemente farmaci. Ma la chirurgia di bypass garantisce un normale afflusso di sangue al cuore e al corpo nel suo insieme! E quanto lavoro è stato investito, fatica e denaro speso per salvare il paziente dalla morte e dargli l'opportunità di continuare a vivere!
Sono convinto che anche dopo un'operazione così difficile, la vita può essere appagante. E non posso accettare le affermazioni categoriche di alcuni medici secondo cui i miei carichi sono eccessivi. Sono alla mia portata. Ma so che se compare la fibrillazione atriale, un forte dolore nella regione del cuore o il limite inferiore della pressione sanguigna supera i 110 mm Hg, dovresti chiamare immediatamente un medico dell'ambulanza. Purtroppo nessuno ne è immune.
Il mio programma RON include cinque punti:
1. Allenamento fisico, costante e gradualmente crescente fino a un certo limite.
2. Restrizioni nella dieta (soprattutto anticolesterolo).
3. Ridurre gradualmente l'assunzione di farmaci fino a quando non vengono completamente abbandonati (li prendo solo in caso di emergenza).
4. Prevenzione delle condizioni di stress.
5. Assunzione costante con lavori interessanti, senza lasciare tempo libero.
Facendo esperienza, ho gradualmente aumentato l'attività fisica, incluso nuovi esercizi, ma allo stesso tempo ho controllato rigorosamente le mie condizioni: pressione sanguigna, frequenza cardiaca, ho fatto un test ortostatico, un test per la forma del cuore.
La mia attività fisica quotidiana consisteva in camminata dosata (3-3,5 ore a passi al minuto) e ginnastica (2, 5 ore, 145 esercizi, 5000 movimenti). Questo carico (camminata dosata e ginnastica) è stato eseguito in due fasi: al mattino e al pomeriggio.
Ai carichi giornalieri sono stati aggiunti i carichi stagionali: sci con soste ogni 2,5 km per misurare la frequenza cardiaca (solo 21 km in 2 ore e 15 minuti a una velocità di 9,5 km orari) e nuoto, una tantum o frazionata - pom (800 m in 30 minuti).
Nei 15 anni trascorsi dalla prima operazione di CABG, ho percorso 80mila chilometri, coprendo una distanza pari in lunghezza a due equatori della terra. E fino a giugno 2009 non sapeva cosa fossero gli attacchi di angina o la mancanza di respiro.
L'ho fatto non per il desiderio di dimostrare la mia unicità, ma per la convinzione che i vasi sanguigni, naturali e artificiali (shunt), falliscono (intasano) non per uno sforzo fisico, quello più intenso, ma per una progressiva aterosclerosi. L'attività fisica inibisce lo sviluppo dell'aterosclerosi, migliora il metabolismo lipidico, aumenta il contenuto di colesterolo ad alta densità (buono) nel sangue e diminuisce il contenuto di colesterolo a bassa densità (cattivo) - riducendo così il rischio di formazione di trombi. Questo è molto importante per me, poiché il mio contenuto di colesterolo totale oscilla al limite superiore. Aiuta solo il fatto che il rapporto tra colesterolo ad alta e bassa densità, contenuto di trigliceridi e coefficiente di aterogenicità del colesterolo non supera mai le norme stabilite.
L'esercizio, aumentando gradualmente e dando un effetto aerobico, rafforza i muscoli, aiuta a mantenere la mobilità articolare, aumenta la produzione di sangue minuto, riduce il peso corporeo, ha un effetto benefico sulla funzione intestinale, migliora il sonno, migliora il tono e l'umore. Inoltre, aiutano nella prevenzione e nel trattamento di altre malattie legate all'età: prostatite, emorroidi. Un criterio affidabile che il carico non sia eccessivo è la respirazione nasale, quindi respiro solo attraverso il naso.
Tutti sono ben informati sulla camminata dosata. Ma voglio ancora citare l'opinione di un noto chirurgo, che non era coinvolto nello sport, ma amava la caccia, a conferma della sua utilità ed efficacia. E la caccia è una lunga passeggiata. Riguarderà l'accademico A.V. Vishnevsky. Sin dai suoi anni da studente, affascinato dall'anatomia e padroneggiando perfettamente l'arte della dissezione, amava raccontare ai suoi amici ogni sorta di dettagli interessanti. Ad esempio, che ci sono 25 articolazioni in ogni arto di una persona. Ad ogni passo vengono così messe in movimento 50 sezioni articolate. 48 articolazioni dello sterno e delle costole e 46 superfici ossee della colonna vertebrale non rimangono a riposo. I loro movimenti sono appena percettibili, ma si ripetono ad ogni passo, ad ogni inspirazione ed espirazione. Dato che ci sono 230 articolazioni nel corpo umano, di quanto lubrificante hanno bisogno e da dove viene questo lubrificante? Dopo aver posto questa domanda, lo stesso Vishnevsky ha risposto. Si scopre che il lubrificante è fornito da una piastra cartilaginea bianco perla che protegge le ossa dall'attrito. Non c'è un solo vaso sanguigno in esso, eppure la cartilagine riceve il suo nutrimento dal sangue. Un esercito di cellule "costruttrici" si trova nei suoi tre strati. Lo strato superiore, usurato dall'attrito delle articolazioni, viene sostituito da quello inferiore. Questo è simile a ciò che accade nella pelle: ad ogni movimento, l'abbigliamento cancella le cellule morte dello strato superficiale e vengono sostituite da quelle sottostanti. Ma l'ex cartilagine non muore senza gloria, come una cellula della pelle. La morte lo trasforma. Diventa morbido e scivoloso mentre si trasforma in lubrificante. Quindi sulla superficie di sfregamento si forma uno strato uniforme di "unguento". Più intenso è il carico, più "costruttori" muoiono e più velocemente si forma il lubrificante. Non è questo un inno al camminare!
Dopo la prima operazione di CABG, il mio peso si è mantenuto entro i kg (con un'altezza di 165 cm), ho preso farmaci solo in casi di emergenza: con aumento della pressione sanguigna, temperatura, frequenza cardiaca, mal di testa, aritmie. La principale difficoltà per me era il mio sistema nervoso altamente eccitabile, a cui praticamente non potevo far fronte, e questo ha influenzato i risultati degli esami. L'improvviso aumento della pressione sanguigna e della frequenza cardiaca dovuto all'eccitazione ha indotto in errore i medici sulle mie effettive capacità fisiche.
Dopo aver analizzato le statistiche dell'allenamento fisico a lungo termine, ho determinato la frequenza cardiaca ottimale per il mio cuore operato, che garantisce la sicurezza e l'effetto aerobico dell'esercizio. La mia frequenza cardiaca ottimale non è univoca, come quella di Cooper, ha una gamma di valori aerobici più ampia, a seconda del tipo di attività fisica. Per esercizi ginnici - 94 battiti / min; per camminare dosato - 108 battiti / min; per il nuoto e lo sci - 126 battiti / min. I limiti superiori del polso sono stati raggiunti da me estremamente raramente. Il criterio principale era che il ripristino della frequenza cardiaca al suo valore originale fosse, di regola, rapido. Voglio avvisarvi: la frequenza cardiaca ottimale consigliata da Cooper per un uomo di 70 anni - 136 battiti/min - dopo infarto miocardico e intervento di CABG è inaccettabile e pericolosa! I risultati di un lungo allenamento fisico ogni anno hanno confermato che ero sulla strada giusta e le conclusioni fatte dopo il primo intervento di CABG sono corrette.
La loro essenza è la seguente:
La cosa principale per la persona operata è una comprensione profondamente consapevole del valore dell'operazione CABG, che salva il paziente, ripristinando il normale afflusso di sangue al muscolo cardiaco e gli dà una possibilità per il futuro, ma non elimina la causa della malattia - aterosclerosi vascolare;
Il cuore operato (CABG) ha un grande potenziale, che si manifesta con una modalità di vita e un allenamento fisico opportunamente selezionati, che dovrebbero essere costantemente praticati;
Il cuore, come qualsiasi macchina, ha bisogno di essere allenato, soprattutto dopo un infarto miocardico, quando più del 25% del muscolo cardiaco si è trasformato in una cicatrice e la necessità di un normale apporto di sangue rimane la stessa.
È stato solo grazie al mio stile di vita e al mio sistema di allenamento fisico che sono riuscita a mantenere una buona forma fisica ea sottopormi a una seconda operazione di CABG. Pertanto, in qualsiasi condizione, anche in ospedale, ho sempre cercato di non interrompere l'allenamento fisico, anche se a volume ridotto (ginnastica - minuti, passeggiate per il reparto e i corridoi). Mentre ero in ospedale, e poi al Centro di ricerca cardiologica e al Centro scientifico russo di chirurgia, ho percorso un totale di 490 km prima del secondo CABG.
Due dei miei shunt su quattro consegnati nel marzo 1985 hanno vissuto per 14,5 anni con l'allenamento fisico. Questo è molto rispetto ai dati dell'articolo "Gli shunt non sono eterni" (10 anni) e le statistiche del Centro scientifico di chirurgia russo (7-10 anni). Quindi l'efficacia dell'attività fisica controllata nell'infarto del miocardio e nel bypass coronarico mi sembra provata. L'età non è un ostacolo. La necessità e la quantità di attività fisica dovrebbero essere determinate dalle condizioni generali della persona operata e dalla presenza di altre malattie che limitano la sua attività fisica. L'approccio dovrebbe essere strettamente individuale. Sono stato molto fortunato ad avere sempre accanto a me un medico intelligente, sensibile e attento: mia moglie. Non solo mi ha guardato, ma ha anche aiutato a superare sia l'analfabetismo medico che la paura di una possibile reazione negativa del sistema cardiovascolare all'attività fisica in costante aumento.
Gli esperti affermano che i reinterventi rappresentano una sfida particolare per i chirurghi di tutto il mondo. Dopo la seconda operazione, la mia riabilitazione non è stata facile come la prima volta. Due mesi dopo, con questo tipo di carico sono comparsi alcuni segni di angina pectoris, come il camminare dosato. E sebbene siano stati facilmente rimossi prendendo una compressa di nitroglicerina, questo mi ha lasciato molto perplesso. ho capito? che è impossibile trarre conclusioni affrettate - troppo poco tempo è passato dall'operazione. Sì, e la riabilitazione è iniziata in sanatorio già il 16 ° giorno (dopo la prima operazione, ho iniziato azioni più o meno attive dopo 2,5 mesi). Inoltre, era impossibile non tener conto che avevo 15 anni in più! Tutto questo è vero, ma se una persona ottiene determinati risultati positivi grazie al suo sistema, è euforico e sicuro di sé. E quando, da un giorno all'altro, il destino lo respinge, rendendolo vulnerabile e indifeso, questa è una tragedia associata a esperienze molto forti.
Riprendendomi, ho iniziato a elaborare un nuovo programma di vita e di allenamento fisico e mi sono presto convinto che il mio lavoro non era vano, poiché gli approcci principali rimanevano gli stessi, ma il volume e l'intensità dei carichi avrebbero dovuto essere aumentati più lentamente, tenendo conto del mio nuovo stato e in condizioni di stretto controllo su di esso. Iniziando con camminate lente e riscaldamento ginnico di 5-10 minuti (massaggio alla testa, movimenti di rotazione del bacino e della testa, gonfiaggio della palla 5-10 volte), 5 mesi dopo l'operazione, ho aumentato l'attività fisica al 50% del precedenti: ginnastica per 1 ora e 30 minuti (72 esercizi, 2300 movimenti) e camminata dosata per 1 ora e 30 minuti a passi al minuto. Li faccio solo una volta al mattino, non due, come prima. Per 5 mesi dopo il nuovo smistamento ha percorso 867 km. Allo stesso tempo, ogni giorno, due volte al giorno, conduco sessioni di auto-allenamento, che mi aiutano a rilassarmi, alleviare la tensione e ripristinare l'efficienza. La mia attrezzatura da palestra finora include una sedia, due bastoncini da ginnastica, un rullo a coste, un massaggiatore a rullo e una palla gonfiabile. Mi sono fermato a questi carichi fino a quando le ragioni dell'insorgenza dell'angina pectoris non sono state completamente chiarite.
Certo, l'operazione stessa di CABG, per non parlare di quella ripetuta, le sue conseguenze imprevedibili, le possibili complicanze postoperatorie danno luogo a grandi difficoltà per il paziente operato, soprattutto nell'organizzazione dell'allenamento fisico. Ha bisogno di aiuto, e non solo di aiuto medicinale. Ha bisogno di un minimo di informazioni sulla sua malattia per costruire con competenza la sua vita futura ed evitare conseguenze indesiderate. A malapena ho trovato le informazioni di cui avevo bisogno. Anche nel libro di M. DeBakey dall'intrigante titolo "Nuova vita per il cuore" nel capitolo "Stile di vita sano" si tratta principalmente di eliminare i fattori di rischio e migliorare lo stile di vita (dieta, dimagrimento, limitazione dell'assunzione di sale, smettere di fumare). Sebbene l'autore renda giustizia all'esercizio fisico, avverte che un uso eccessivo e un sovraccarico improvviso possono finire tragicamente. Ma nulla si dice su cosa siano i carichi eccessivi, come si caratterizzano e come vivere con un “cuore nuovo” operato.
A tempo debito, gli articoli di N.M. Amosov e D.M. Aronov, così come K. Cooper e R. Gibbs, sebbene fossero tutti dediti alla prevenzione dell'infarto usando il jogging e non toccassero le operazioni CABG.
La cosa principale in cui sono riuscito è stato mantenere l'attività mentale e l'attività creativa, mantenere lo spirito di allegria e ottimismo, e tutto ciò, a sua volta, ha aiutato a trovare il significato della vita, la fiducia in me stesso, nella mia capacità di migliorare e autodisciplina, nella capacità di assumersi la responsabilità della propria vita nelle proprie mani. Credo che non ci sia altro modo e continuerò a portare avanti le mie osservazioni ed esperimenti che mi aiutino a superare le difficoltà di salute emergenti.
Link popolari
Articoli Recenti
Articoli popolari
Siamo nei social network
È vietata la copia in blocco di articoli (più di 5 per sito).
Copia consentita solo quando attivo, non chiuso da
Attività fisica dopo aksh
La cardiopatia ischemica (CHD) è una delle principali cause di morte nella popolazione dei paesi sviluppati. Secondo i dati aggregati, a causa della malattia coronarica, ogni anno l'umanità perde più di 2,5 milioni di persone e più di un terzo ricade sulle persone in età lavorativa.
Il bypass coronarico (CABG) è attualmente il metodo più efficace per trattare la malattia coronarica, migliorando la qualità e la durata della vita dei pazienti e riducendo il rischio di possibili complicanze della malattia. Il ripristino di un lume normale nei vasi più danneggiati allevierà i pazienti dal dolore debilitante dell'angina, dalla necessità di un'assunzione costante di nitroglicerina e altri farmaci, ma non importa quanto siano radicali i chirurghi, non sono in grado di ripristinare la normale struttura del parete vascolare, né per fermare la progressione della malattia di base - aterosclerosi coronarica. Ma questo, in una certa misura, è in potere dei pazienti stessi se seguono le raccomandazioni appropriate: uno stile di vita sano, la lotta contro i fattori di rischio che contribuiscono alla progressione dell'IHD (fumo, ipercolesterolemia, ipertensione arteriosa, nonché sovrappeso, inattività fisica, ecc.).
È ovvio che i risultati positivi dell'operazione dureranno per molti anni solo se verranno apportate le necessarie modifiche allo stile di vita, il rifiuto delle cattive abitudini, la partecipazione attiva dei pazienti a misure preventive volte al mantenimento della salute. L'attuazione di complesse misure riabilitative contribuisce all'ottimizzazione dei risultati del CABG, a un miglioramento più completo e rapido degli indicatori di qualità dei sistemi cardiovascolare, respiratorio e al ripristino della capacità lavorativa. L'allenamento fisico è richiesto per tutti i pazienti che hanno subito CABG. Tuttavia, i tempi dell'inizio della riabilitazione fisica, la sua intensità e la natura sono determinati rigorosamente individualmente.
Dopo la dimissione dall'ospedale, il paziente viene monitorato da un cardiologo nel luogo di residenza o trasferito in un sanatorio. Nella fase di riabilitazione del dispensario, le misure terapeutiche e profilattiche e la riabilitazione fisica vengono proseguite sulla base di raccomandazioni selezionate in un ospedale di cardiochirurgia e in un sanatorio. La riabilitazione fisica dovrebbe essere basata sul gruppo di attività fisica dei pazienti e comprende: ginnastica igienica mattutina, esercizi terapeutici, camminata dosata, salite dosate di scale.
Ginnastica igienica mattutina (UGG).
Il compito principale dell'UGG è quello di attivare la circolazione periferica e l'inclusione graduale di tutti i muscoli e le articolazioni nel lavoro, a partire dai piedi e dalle mani. Tutti gli esercizi di natura formativa, gli esercizi con i pesi (piegamenti, squat, flessioni, manubri, ecc.) Sono esclusi dall'UGG, poiché questo è il compito della ginnastica terapeutica.
Posizione di partenza - sdraiato sul letto, seduto su una sedia, in piedi sul supporto, in piedi - a seconda del benessere del paziente. Il ritmo è lento. Il numero di ripetizioni di ogni esercizio volte. Il tempo UGG va dai 10 ai 20 minuti, viene eseguito tutti i giorni prima di colazione.
Ginnastica terapeutica (LH).
Uno dei compiti più importanti della PH è quello di allenare i fattori circolatori non cardiaci al fine di ridurre lo stress sul miocardio.
L'attività fisica dosata provoca lo sviluppo del sistema vascolare nel cuore, abbassa il livello di colesterolo nel sangue. Pertanto, il rischio di coaguli di sangue è ridotto. L'attività fisica deve essere rigorosamente dosata e regolare.
Gli esercizi terapeutici vengono eseguiti quotidianamente e non possono essere sostituiti da altri tipi di attività fisica. Se durante l'esercizio ci sono sensazioni spiacevoli dietro lo sterno, nella regione del cuore appare mancanza di respiro, è necessario ridurre il carico. Tuttavia, per ottenere un effetto di allenamento, se il complesso viene eseguito facilmente, il carico viene gradualmente aumentato. Solo un carico gradualmente crescente garantisce la forma fisica del corpo, migliora le sue funzioni e previene l'esacerbazione della malattia. Un corretto aumento graduale dell'attività fisica contribuisce ad un più rapido adattamento del cuore e dei polmoni alle nuove condizioni della circolazione sanguigna dopo CABG. La serie raccomandata di esercizi fisici viene eseguita pochi minuti prima dei pasti o 1-1,5 ore dopo i pasti, ma non oltre 1 ora prima di coricarsi. Gli esercizi devono essere eseguiti al ritmo e al numero di ripetizioni consigliati.
Raccomandiamo complessi approssimativi di ginnastica medica a casa di vari gradi di complessità: I - per i primi tre mesi dopo la dimissione dall'ospedale; II - per 4-6 mesi e III per 7-12 mesi dopo la dimissione dall'ospedale.
La procedura LH inizia nella sezione acqua con esercizi di respirazione. Grazie al lavoro dei muscoli respiratori, del diaframma, delle variazioni della pressione intratoracica, aumenta il flusso sanguigno al cuore e ai polmoni. Questo migliora lo scambio di gas, i processi redox, prepara i sistemi cardiovascolare e respiratorio per aumentare il carico. Uno dei principali esercizi di respirazione è la respirazione diaframmatica, che dovrebbe essere eseguita almeno 4-5 volte al giorno. Come farlo correttamente: posizione di partenza sdraiato su un letto o seduto su una sedia, rilassati, metti una mano sullo stomaco, l'altra sul petto; fai un respiro calmo attraverso il naso, gonfiando lo stomaco, mentre la mano che giace sullo stomaco si alza, e la seconda, sul petto, dovrebbe rimanere immobile. La durata dell'inalazione è di 2-3 secondi. Quando espiri attraverso la bocca semiaperta, lo stomaco viene rilasciato. La durata dell'espirazione è di 4-5 secondi. Dopo aver espirato, non è necessario affrettarsi a inspirare di nuovo, ma dovresti fermarti per circa 3 secondi, fino a quando non appare il primo desiderio di inspirare. Nella parte principale della procedura LH, è necessario osservare la corretta sequenza di inclusione di vari gruppi muscolari (piccolo, medio, grande). Un graduale aumento del carico contribuisce al rafforzamento della circolazione centrale, periferica, linfatica ea un più rapido recupero delle forze, aumenta la resistenza dell'organismo. La procedura LH dovrebbe essere terminata con un completo rilassamento muscolare e una respirazione calma.
Il controllo dell'efficacia della procedura viene effettuato in base ai dati di conteggio del polso, alla natura del suo riempimento, al tempo necessario per tornare ai valori iniziali e al benessere generale.
Quando si esegue 1 complesso di LH, è consentito un aumento della frequenza cardiaca fino al 15-20% del valore iniziale; II - fino al 20-30% e III - fino al 40-50% del valore iniziale. Il ripristino della frequenza cardiaca ai valori originali entro 3-5 minuti indica una risposta adeguata.
Il ritmo dell'esercizio è lento, medio.
Particolare attenzione è rivolta alla corretta respirazione: inalazione - quando si raddrizza il busto, abducendo le braccia e le gambe; espirare - quando si piega; portando braccia e gambe. Non trattenere il respiro, escludi lo sforzo.
Complesso approssimativo di ginnastica medica N 1
per esercitarsi a casa (1-3 mesi dopo, bypass coronarico)
Posizione di partenza (I. p.)
Seduto, mani sulle ginocchia, gambe leggermente divaricate
Diluizione delle braccia ai lati (inalazione), ritorno alla posizione di partenza (espirazione)
1-2 inspira, espira
Seduti, braccia piegate ai gomiti ad ANGOLO retto
Movimenti circolari con spazzole da un lato e dall'altro
5-7 volte in ogni direzione
Stringi la mano dopo l'esercizio
Seduto, mani sulle ginocchia, gambe leggermente divaricate
Sollevamento simultaneo di entrambi i piedi sulle punte, quindi abbassamento sui talloni con sollevamento
Abduzione della mano destra di lato con una leggera rotazione del corpo e della testa (inalazione), ritorno a e p. (Espirazione)
24 volte in ogni direzione
Non affaticare i muscoli
Alzare le gambe ai lati facendo un passo dai talloni alle dita dei piedi e tornando a e. nello stesso modo
Non affaticare i muscoli
Seduto sul bordo di una sedia, appoggiato allo schienale, mano sinistra sullo stomaco, mano destra sul petto
Inspirando la parete addominale sporge, espirando si ritrae
Seduto, mani alle articolazioni delle spalle
Movimenti circolari nelle articolazioni della spalla
Seduto sul bordo della sedia, appoggiato allo schienale, tenendo il sedile della sedia con le mani, una gamba raddrizzata, l'altra piegata e messa in punta sotto la sedia
3 e. p. - inspirare, espirando, cambiare più volte la posizione delle gambe
Pausa di riposo dopo l'esercizio
Seduto, mani sulle ginocchia, piedi divaricati alla larghezza delle spalle
3 e. p.- inspirare: durante l'espirazione, piegarsi sulla gamba destra con entrambe le mani sul ginocchio, tornare a e. n. (inspirare)
4-5 volte in ogni direzione
Raddrizzare il busto. controlla la tua schiena
I. p. - seduto, a mani basse. gambe leggermente divaricate
Tirando alternato il ginocchio all'addome, combinato con l'espirazione. tornare a e. p. - inalare
2-3 volte con ogni gamba
Se difficile, limitati ad alzare il ginocchio
Seduto, mani sulla cintura, gambe leggermente divaricate
In e. p. - inspirare, espirando, alzarsi in piedi, poi Sit
Quando ti alzi per l'ultima volta, rimani in posizione eretta
In piedi dietro lo schienale di una sedia
Diluizione delle mani ai lati (inalazione), abbassamento delle mani sul sedile di una sedia con un'inclinazione in avanti (espirazione)
Durante la discesa rilassati
In piedi lateralmente allo schienale della sedia, tenendolo con la mano sinistra
Oscillazione libera della gamba destra rilassata avanti e indietro. Svolta ripida, lo stesso con il piede sinistro
Fai oscillare la gamba 4-6 volte
Non trattenere il respiro
In piedi dietro lo schienale di una sedia, tenendola con le mani
Abduzione alternata delle braccia con leggera torsione del busto nella stessa direzione
2-3 volte in ogni direzione
Quando ti giri di lato - inspira, torna a e. n. - espira
"Rotola" dai talloni alle dita dei piedi e alla schiena
Oscillazione lenta della gamba di lato e ritorno in e. n. Poi lo stesso con l'altra gamba
2-4 volte in ogni direzione
Respirare liberamente
In piedi, piedi alla larghezza delle spalle, mani pubescenti
In e p. - inspirazione: durante l'espirazione, inclinare il corpo di LATO facendo scorrere le braccia lungo il corpo ("pompa") e tornare in e. NS.
3-4 volte in ogni direzione
Stai dritto, non piegarti in avanti
In piedi dietro lo schienale di una sedia, 11 tenendola con le mani
Squat con il supporto delle braccia dietro lo schienale della sedia e ritorno a e. NS.
Tieni la schiena dritta
In piedi con le mani in basso
Alzare le braccia ai lati - - inspirare: abbassare la ruta con una leggera inclinazione del corpo in avanti espirare
Abbassando le mani, rilassati
In piedi con le mani in basso
Camminare con accelerazione graduale e successiva decelerazione
2 passi - inspira, 4 - espira
Seduto appoggiato allo schienale di una sedia
Inspira con calma ed espira completamente
Durata della lezione min.
Complesso di ginnastica terapeutica N 2
per esercitarsi a casa per 4-6 mesi dopo l'innesto di bypass aortocoronarico
Posizione iniziale (I. p.)
Seduto, mani sulle ginocchia, palmi in su
Stringere le dita a pugno mentre si piegano i piedi
Seduto, mani sulle ginocchia
Piega le braccia sulle spalle, raddrizzale in avanti, piega le braccia sulle spalle, allargale ai lati, torna a un
Seduto, mani sulla cintura
Spina di pesce che fa un passo ai lati e indietro
Seduto, mano sinistra sulla cintura, mano destra sul petto
Respirare profondamente con il polmone destro, poi, dopo aver cambiato la posizione del cerchio, respirare con il polmone sinistro
Fai un'espirazione prolungata
Seduto, mani sulla cintura
Rotazione del busto prima a sinistra, poi a destra
Seduto, mani sulla cintura, una gamba sotto la sedia, l'altra davanti
Cambio di posizione delle gambe (si possono far scivolare i piedi sul pavimento)
Seduto, una mano sul petto, l'altra sulla pancia
Fai un'espirazione prolungata
Seduto, braccia alle spalle
Movimenti circolari con le braccia piegate
1 0 volte avanti e indietro
Quando muovi la radice in alto - inspira, in basso - espira
Seduto con le mani su una cintura
Pedalare con una gamba, poi l'altra
Tirare alternativamente il ginocchio al petto, seguito da allargare la ruta ai lati
Quando estendi le braccia, inspira, quando tiri il ginocchio, espira
In piedi, appoggia le mani sullo schienale della sedia
Rotolando dalle dita dei piedi ai talloni
Alternando le gambe indietro
4-6 volte con ogni gamba
Tieni la schiena dritta
In piedi, le mani sono giù
Diluizione delle braccia ai lati in combinazione con l'inalazione, ritorno alla posizione di partenza - con l'espirazione
Tieni la schiena dritta
In piedi, appoggia le mani sullo schienale della sedia
Abduzione laterale alternata della gamba
4-5 volte con ogni gamba
Tieni la schiena dritta, respirando liberamente
Mani sulla cintura, piedi alla larghezza delle spalle
Rotazione del busto a sinistra, poi a destra
5-6 volte in ogni direzione
Rotazione del busto di lato con il rapimento del braccio omonimo
Quando si gira di lato, inspirare quando si torna a e. sono l'espirazione
In piedi con un bastone da ginnastica in mano
Alza il bastone in alto prendi un respiro; abbassa il bastone in basso - espira
Quando si solleva lo stick, allungare la mano
In piedi, rimani in posizione eretta
Appoggiando le mani sullo zaino, ruotare alternativamente una gamba dritta (avanti - di lato - indietro)
4-6 volte con ogni gamba
In piedi, bastone orizzontalmente
Alza il bastone, abbassalo sulle spalle dietro la testa, alzalo, abbassalo in avanti
Quando sollevi il bastone, fai un respiro, quando lo abbassi, fai un respiro
Attaccati dietro la testa, i piedi alla larghezza delle spalle
Il busto gira a sinistra, poi a destra
Inspirare quando si gira
In piedi, attaccare davanti orizzontalmente
Semi-squat con sollevamento della taccola in avanti
Espira mentre ti accovacci
In piedi, taccola eretta
Braccio alternato di lato
Inspirate mentre abducete la mano.
In piedi, bastone in posizione verticale, una gamba piegata in avanti (affondo in avanti)
Squat a molla su una gamba, quindi, cambiando la posizione delle gambe, squat sull'altra gamba
4 volte su ogni gamba
In piedi, tieni il bastone al centro con una mano
Ruotando il bastoncino in mano, quindi cambiando la posizione delle mani, ruotando il pacco nell'altra mano
La respirazione è libera. Tieni saldamente il bastoncino senza rilassare le dita
Camminando sul posto
Seduta. Una mano sul petto, l'altra sullo stomaco
Seduta. Metti un piede sull'altro
10 volte con ogni gamba
Alzando la ruta verso l'alto combinato con la respirazione
Quando si alzano le braccia - inspira, quando si abbassa - espira
Seduto, un piede sulla punta, l'altro sul tallone, le mani sulla cintura
Modificare la posizione delle gambe
Seduto, una mano sul petto, l'altra sulla pancia
Durata della lezione min.
ginnastica terapeutica per esercitarsi a casa (7-12 mesi dopo l'innesto di bypass coronarico)
Posizione iniziale (I. p.)
In piedi con le mani in basso
Camminare sulle punte dei piedi, sui talloni, sui piedi con le mani alzate in alto, ai lati, in basso
In piedi con le mani in basso
Alzare le braccia ai lati - inspirare, movimenti "coachman" delle braccia - espirare
Mentre espiri, premi leggermente sul petto
In piedi. mani sulla cintura
Giri del busto con abduzione del braccio ai lati) con tensione
Mantieni il corpo dritto
In piedi, mani sulla cintura
Squat, braccia in avanti
Non piegarti in avanti
In piedi, mani sul petto
Respirazione toracica profonda
Non trattenere il respiro
In piedi con le mani in basso
Jogging con il passaggio alla camminata con decelerazioni
In piedi, tutù ginnico sulle scapole
Il corpo elastico si piega ai lati (in espirazione)
Quando si raddrizza il busto - inspirare
In piedi, bastone da ginnastica in mano
Sollevare alternativamente la gamba piegata allo stomaco. espirare
Premi la cartella per favorire l'espirazione
In piedi, bastone da ginnastica sulle scapole
Espira piegando in avanti il busto
Non abbassare la testa
In piedi, tieni il bastone da ginnastica verticalmente nella mano al centro
Rotazione alternata della spazzola di 180°
In piedi con le mani in basso
In piedi, mani sulla cintura
Rotazione del corpo a destra e a sinistra
In piedi, una mano sul petto, l'altra sullo stomaco
Respirazione toracica e diaframmatica
In piedi, bastone orizzontalmente in mano
scavalcare il bastone
In piedi, braccia piegate ai gomiti, dita serrate a pugno
In piedi, le mani sono giù
Stretta di mano del giorno rilassamento muscolare
In piedi con le mani in basso
Fare jogging con il passaggio a camminare con il rallentamento
Non trattenere il respiro
In piedi, le mani dietro la testa
Il corpo caricato a molla si piega ai lati
Non inclinare il busto in avanti
In piedi, braccia ai lati, mani a pugno
Imbrogliare cerchi piccoli, medi e grandi con le mani
In piedi, le mani sono giù
Alzare alternativamente le mani in alto, con l'inalazione
Guardali quando alzi le mani
Abduzione del braccio e della gamba destra ai lati) - e indietro. Lo stesso con il piede e la mano sinistra
In piedi, piedi alla larghezza delle spalle, tenendo lo schienale di una sedia
Non trattenere il respiro
Seduto, a mani basse
Movimenti di rotazione della testa
Evita le vertigini
Seduto, a mani basse
Scuotimento alternato di braccia e gambe
Seduto, a mani basse
Rilassamento muscolare completo
Silya, mani sulle ginocchia
Durata della lezione min.
L'uso di un movimento così naturale come camminare è di grande importanza sia nelle fasi di riabilitazione ospedaliera che ambulatoriale. La camminata dosata aumenta la vitalità del corpo, rafforza il muscolo cardiaco, migliora la circolazione sanguigna, la respirazione e porta ad un aumento delle prestazioni fisiche. Quando viene somministrato a piedi, è necessario osservare le seguenti regole:
1. Puoi camminare con qualsiasi tempo, ma non al di sotto della temperatura dell'aria di -20 ° C o. -15°C con vento.
2. Miglior tempo di percorrenza: dalle 11:00 alle 13:00 e dalle 17:00 alle 19:00.
3. I vestiti e le calzature devono essere larghi, comodi, leggeri.
4. È vietato parlare e fumare camminando.
Con la camminata dosata, è anche necessario tenere un diario di autocontrollo, in cui viene registrato il polso a riposo, dopo lo sforzo e dopo il riposo dopo 3-5 minuti, nonché il benessere generale. Tecnica di camminata dosata:
1. Prima di camminare, devi riposare per 5-7 minuti, contare il polso.
2. Il ritmo del cammino è determinato dal benessere del paziente e dagli indicatori del cuore. Innanzitutto, viene padroneggiato un ritmo di camminata lento - w / min, con un graduale aumento della distanza, quindi un ritmo medio di camminata - w / min, aumentando gradualmente anche la distanza, e quindi un ritmo veloce - 100-110 w / min . È possibile utilizzare la visualizzazione interzal del camminare, ovvero alternare la camminata con l'accelerazione e la decelerazione.
3. Uscendo da casa, si consiglia prima di camminare almeno 100 metri più bianchi a un ritmo lento, il nostro / min più lento del ritmo di camminata attualmente controllato dal paziente, quindi passare al ritmo controllato. Ciò è necessario per preparare i sistemi cardiovascolare e respiratorio a un carico più grave. Devi anche finire di camminare a un ritmo più lento.
Non avendo padroneggiato la modalità motore precedente, non è consigliabile passare a padroneggiarne di più; carico.
Di non poca importanza in tutte le fasi della riabilitazione è data alle salite dosate ai gradini delle scale.
Quasi tutti i pazienti a casa o per lavoro devono affrontare la necessità di salire le scale.
La discesa delle scale viene conteggiata come il 30% della salita. Il ritmo della camminata è lento, non più veloce di 60 passi al minuto. Devi camminare almeno 3-4 volte al giorno. Inoltre, come con qualsiasi carico di allenamento, il paziente tiene un diario di autocontrollo.
Aspetto sociale e lavorativo della riabilitazione.
Uno degli indicatori importanti dell'efficacia dell'operazione CABG è il ripristino della capacità lavorativa dei pazienti operati.
Dopo la dimissione dall'ospedale (durante i primi 3-4 mesi dopo l'operazione), i pazienti non sono raccomandati: sollevamento e trasporto di un peso superiore a 5 kg, lavori di riparazione, lavori associati alla flessione, con movimenti rapidi e bruschi. Ma non puoi escluderti dal lavoro, fai tutto secondo il tuo benessere e con riposo. Dobbiamo attenerci alla media aurea: non sovraccaricare il muscolo cardiaco, ma anche non lasciarlo in uno stato di inattività.
Va tenuto presente che i pazienti con malattia coronarica che hanno subito un intervento di CABG, indipendentemente dalla loro condizione, sono controindicati nel lavoro associato a stress fisico significativo, anche episodico, con stress fisico moderato costante (camminata lunga, lavoro a turni di notte). Lavori in altezza, sott'acqua, su un nastro trasportatore, lavori con esposizione a sostanze tossiche, acidi, alcali, ecc., Lavori in condizioni meteorologiche sfavorevoli, il lavoro associato alla guida di un veicolo è controindicato.
Oltre ai movimenti, sono necessarie anche emozioni positive. Se il paziente non può tornare al suo lavoro, cerca di trovare un lavoro psicologicamente meno stressante o un lavoro associato a una minore attività fisica, o vai a un lavoro part-time, o cerca di trovare qualcosa da fare nell'anima a casa
E vorrei concludere con le parole del direttore del centro di riproduzione umana A.S. Hakobyan: “Certo, la medicina può fare molto. Ma non dobbiamo dimenticare: il programma di vita di una persona è determinato dal livello di assistenza sanitaria solo per il 15%, dai geni per il 20% e dal modo di vivere per il restante 65%. In nessuna creatura ci sono tendenze autodistruttive come nell'uomo. Penso che, adattando il modo di vivere, si possa raddoppiare il cammino sulla Terra". Il modo di vivere dipende solo da noi stessi, il cambiamento di uno stile di vita disordinato e ozioso in uno sano non richiede costi materiali, basta fare un piccolo sforzo su se stessi, mostrare volontà e pazienza .. Nel regionale dispensario cardiologico clinico, specialisti esperti e altamente qualificati - cardiologi, chirurghi, riabilitatori insieme siamo pronti a sviluppare con voi un programma di riabilitazione individuale e completo, monitorarne l'attuazione e l'efficacia, nonché risolvere i problemi della vostra capacità di lavoro e orientamento professionale.
CARDIOLOGIA - prevenzione e cura delle PATOLOGIE CARDIACHE - HEART.su - 2009
Il pioniere della tecnica del bypass è l'argentino René Favaloro, che per primo utilizzò questo metodo alla fine degli anni '60.
Le indicazioni per l'intervento chirurgico di bypass coronarico includono:
- Danni all'arteria coronaria sinistra, il vaso principale che fornisce sangue al lato sinistro del cuore
- Danni a tutti i vasi coronarici
L'innesto di bypass coronarico è una delle operazioni "popolari" utilizzate per il trattamento della malattia coronarica, incl. e infarto del miocardio.
L'essenza di questa operazione è creare un percorso di bypass - uno shunt - per il sangue che alimenta il cuore. Cioè, il sangue sul percorso appena creato aggira l'area ristretta o completamente chiusa dell'arteria coronaria.
Per l'innesto di bypass coronarico, viene solitamente prelevata la vena safena dalla gamba (a condizione che non vi sia alcuna patologia venosa nel paziente), oppure viene prelevata un'arteria, di solito l'arteria toracica.
Il bypass coronarico viene eseguito in anestesia generale. L'operazione è aperta, cioè viene praticata una classica incisione per accedere al cuore. Il chirurgo utilizza l'angiografia per localizzare la porzione ristretta o bloccata dalla placca dell'arteria coronaria e sutura lo shunt sopra e sotto tale sito. Di conseguenza, viene ripristinato il flusso sanguigno nel muscolo cardiaco.
In alcuni casi l'operazione può essere eseguita, come già accennato in precedenza, a cuore battente, senza l'ausilio di una macchina cuore-polmone. I vantaggi di questo metodo sono:
- assenza di danni traumatici alle cellule del sangue
- durata dell'intervento più breve
- rapida riabilitazione postoperatoria
- nessuna complicazione associata all'uso della circolazione artificiale
L'operazione dura mediamente circa 3-4 ore. Dopo l'operazione, il paziente viene trasferito nell'unità di terapia intensiva, dove rimane fino al momento del recupero della coscienza, in media un giorno. Quindi viene trasferito in un normale reparto del reparto di cardiochirurgia.
Riabilitazione dopo bypass coronarico
La riabilitazione dopo l'innesto di bypass coronarico è, in linea di principio, la stessa di altre malattie cardiache. L'obiettivo della riabilitazione in questo caso è ripristinare la capacità lavorativa del cuore e di tutto il corpo, nonché prevenire nuovi episodi di malattia coronarica.
Quindi, la cosa principale nella riabilitazione dopo l'innesto di bypass coronarico è l'attività fisica dosata. Viene eseguito con l'aiuto di programmi di esercizio fisico selezionati individualmente, con l'aiuto di simulatori o senza di essi.
I principali tipi di esercizi fisici sono camminare, percorso di salute, jogging leggero, varie attrezzature per esercizi, nuoto, ecc. Tutti questi tipi di attività fisica, in un modo o nell'altro, esercitano uno stress sia sul muscolo cardiaco che su tutto il corpo. Se ricordi, il cuore è principalmente un muscolo, che, ovviamente, può essere allenato allo stesso modo del resto dei muscoli. Ma la formazione qui è particolare. I pazienti che hanno sofferto di malattie cardiache non dovrebbero esercitare come persone sane o atleti.
Durante tutti gli esercizi fisici viene eseguito il monitoraggio obbligatorio di importanti parametri del sistema cardiovascolare, come frequenza cardiaca, pressione sanguigna, dati ECG.
La fisioterapia è alla base della riabilitazione cardiaca. Vale anche la pena notare che l'attività fisica aiuta ad alleviare lo stress emotivo e a combattere la depressione e lo stress. Dopo la ginnastica correttiva, di regola, l'ansia e l'ansia scompaiono. E con esercizi regolari di ginnastica medica, l'insonnia e l'irritabilità scompaiono. E, come sai, la componente emotiva nell'IHD è un fattore altrettanto importante. Infatti, secondo gli esperti, uno dei motivi per lo sviluppo di malattie del sistema cardiovascolare è il sovraccarico neuro-emotivo. E la ginnastica medica aiuterà a farcela.
Oltre all'esercizio fisico, anche la psicoterapia svolge un ruolo importante. I nostri esperti ti aiuteranno a far fronte allo stress e alla depressione. E, come sai, questi due fenomeni possono influenzare direttamente lo stato del cuore. Per questo, il nostro sanatorio dispone di eccellenti psicologi che lavoreranno con te individualmente o in gruppo. La riabilitazione psicologica è anche un collegamento importante in tutta la riabilitazione cardiaca.
È anche molto importante controllare la pressione sanguigna. Non dovrebbe essere permesso aumentare a causa dello sforzo fisico. Pertanto, è necessario monitorarlo costantemente e assumere i farmaci necessari prescritti dal medico.
A seconda dello stato del corpo, oltre agli esercizi terapeutici e alla camminata, possono essere utilizzati altri tipi di attività fisica, ad esempio jogging, camminata vigorosa, ciclismo o esercizio su una cyclette, nuoto, danza, pattinaggio sul ghiaccio o sci. Ma tali tipi di carichi come tennis, pallavolo, basket, esercizi su simulatori non sono adatti per il trattamento e la prevenzione delle malattie cardiovascolari, al contrario, sono controindicati, poiché i carichi statici a lungo termine causano un aumento della pressione sanguigna e del dolore cardiaco .
Per la riabilitazione dopo l'innesto di bypass coronarico, vengono utilizzati anche metodi come l'aromaterapia e la fitoterapia.
Anche un aspetto importante della riabilitazione è l'insegnamento del giusto stile di vita. Se dopo il nostro sanatorio abbandoni gli esercizi di fisioterapia e continui a condurre uno stile di vita sedentario, difficilmente puoi garantire che la malattia non peggiori o peggiori. Ricorda, molto non dipende dalle pillole!
Il corretto sviluppo della dieta è molto importante per noi. Dopotutto, è dal colesterolo che entra nel tuo corpo con il cibo che si formano le placche ateromatose, restringendo la nave. Uno shunt dopo l'intervento chirurgico è lo stesso vaso delle arterie coronarie ed è anche suscettibile alla formazione di placche sulla sua parete. Ecco perché è così importante capire che l'intera faccenda non finisce con una sola operazione ed è importante una corretta riabilitazione.
Probabilmente sai già cosa è importante nella dieta di un paziente con malattie cardiache: mangiare meno grassi, sale da cucina e più frutta e verdura fresca, erbe e cereali, nonché oli vegetali.
I nostri specialisti terranno anche una conversazione con te per aiutarti a liberarti delle cattive abitudini, in particolare il fumo, che è uno dei fattori di rischio importanti per la malattia coronarica.
La riabilitazione cardiaca consiste anche nell'eliminare, se possibile, tutti i fattori di rischio per la malattia coronarica. Questo non è solo fumo, ma anche alcol, cibi grassi, obesità, diabete mellito, ipertensione, ecc.
Riabilitazione dopo CABG
Riabilitazione dopo CABG Come dopo qualsiasi altro intervento chirurgico addominale, è finalizzato al rapido recupero del corpo del paziente. Recupero dopo Operazioni CABG inizia con la rimozione delle suture, comprese le suture da quelle aree da cui sono state prelevate le vene per l'intervento di bypass (di norma, queste sono le vene safene delle gambe). Immediatamente dopo l'operazione, dal primo giorno e per cinque-sei settimane (prima e dopo la rimozione della sutura), i pazienti devono indossare calze di sostegno speciali. Il loro compito è aiutare a ripristinare la circolazione sanguigna nelle gambe, mantenere la temperatura corporea. Poiché dopo l'operazione, il flusso sanguigno viene distribuito attraverso le piccole vene della gamba, possono verificarsi edemi e gonfiori temporanei, che scompaiono durante il primo mese e mezzo.
Recupero dopo CABG
Come lo strumento principale per il recupero dei pazienti dopo CABG il carico motorio viene utilizzato dal primo giorno dopo l'intervento. Il primo giorno, puoi già sederti sul letto, raggiungere una sedia, eseguendo diversi tentativi. Il secondo giorno, puoi già alzarti dal letto e, con l'aiuto di un'infermiera, muoverti per la stanza, oltre a iniziare a eseguire semplici esercizi di terapia fisica per braccia e gambe.
Dopo che la sutura dello sterno è guarita, il paziente può passare a esercizi più difficili (di solito dopo cinque o sei settimane). La raccomandazione principale è il dosaggio dell'attività fisica, limitazione nel sollevamento pesi. I principali tipi di carico durante questo periodo includono camminata, jogging leggero, varie attrezzature per esercizi, nuoto. Durante gli esercizi fisici, a partire dal primo giorno dopo l'operazione e man mano che il paziente si riprende, vengono monitorati gli indicatori più importanti del sistema cardiovascolare: pressione sanguigna, frequenza cardiaca, ECG.
Il programma di riabilitazione è prescritto da uno specialista in terapia riabilitativa - un cardiologo. Nelle condizioni dell'ospedale cittadino n. 40, viene effettuato sulla base del dipartimento di riabilitazione medica di pazienti con malattie somatiche, situato al 3 ° piano dell'edificio terapeutico dell'ospedale.
Riabilitazione del bypass aortocoronarico
L'infarto miocardico è una delle malattie più comuni e non solo degli anziani, ma anche della mezza età. Il tasso di mortalità per questa malattia è piuttosto alto, quasi il 50%.
Causa
La principale causa di insorgenza è l'ischemia cardiaca, che si sviluppa a causa del restringimento o del blocco completo dei vasi coronarici che alimentano il cuore. Il cuore, sebbene sia un organo che attraversa se stesso grandi volumi (flussi) di sangue, riceve nutrimento non dall'interno, ma dall'esterno, attraverso il sistema dei vasi coronarici. E, naturalmente, se sono stupiti, questo si riflette immediatamente nel suo lavoro.
Bypass con innesto dell'arteria coronaria
Nella fase espressa della malattia coronarica, quando la percentuale di rischio di infarto miocardico è significativa, ricorrono al bypass coronarico. Con l'aiuto di una parte della vena safena dell'arto inferiore o dell'arteria toracica, viene creato un ulteriore percorso per il sangue, bypassando il vaso coronarico affetto da aterosclerosi.
Operano a cuore aperto, con apertura dello sterno, quindi, dopo la dimissione dall'ospedale, le misure riabilitative sono volte non solo al ripristino della funzione del cuore e alla prevenzione di ripetuti episodi di ischemia, ma anche alla pronta guarigione del sterno. Per questo, è escluso uno sforzo fisico pesante e i pazienti sono anche avvertiti di non guidare, a causa del rischio di lesioni allo sterno.
riabilitazione
 Inoltre, se per l'operazione è stata utilizzata una vena dell'arto inferiore, a causa del gonfiore persistente da tempo, ci sono una serie di misure riparative per esso: indossare calze elastiche e mantenere la gamba sollevata in posizione seduta.
Inoltre, se per l'operazione è stata utilizzata una vena dell'arto inferiore, a causa del gonfiore persistente da tempo, ci sono una serie di misure riparative per esso: indossare calze elastiche e mantenere la gamba sollevata in posizione seduta.
Molti pazienti, dopo aver subito un intervento chirurgico, si proteggono eccessivamente, si muovono di meno, cosa che in nessun caso dovrebbe essere fatta. Il cuore è un muscolo, e quindi deve essere costantemente allenato. L'attività fisica è necessaria, ma dovrebbe essere delicata e dosata.
Sono adatti camminare, correre, nuotare, cyclette. Tuttavia, non tutti gli sport dovrebbero essere preferiti. Ad esempio, è controindicato praticare sport che comportano carichi statici prolungati, come pallavolo, basket, tennis. Contribuiscono ad un aumento della pressione sanguigna, e questo non può essere permesso, perché il carico indesiderato sul cuore aumenta.
Il controllo della pressione dovrebbe essere un must, soprattutto dopo l'esercizio.
Oltre a rafforzare il muscolo cardiaco e il corpo nel suo insieme, l'esercizio fisico può alleviare lo stress emotivo, che è uno dei fattori nello sviluppo della malattia coronarica.
Dieta per bypass coronarico
Durante la riabilitazione dopo un intervento di bypass coronarico, la dieta non è irrilevante. È necessario escludere cibi grassi e salati e includere più verdure, verdure, frutta nella dieta. È necessario cambiare radicalmente il modo di vivere, rinunciando alle cattive abitudini: fumare, bere alcolici, mangiare troppo.
Solo in combinazione con l'esercizio, una corretta alimentazione e il mantenimento di uno stile di vita sano è possibile ridurre a zero il rischio di malattie coronariche ricorrenti.
Vale la pena controllare l'opinione di un altro medico sul recupero da un intervento chirurgico di bypass cardiaco.
Fase stazionaria della riabilitazione medica
Nonostante il miglioramento della tecnica chirurgica del bypass coronarico (CABG) nei pazienti nel periodo postoperatorio, persistono i fenomeni di disadattamento del sistema cardiorespiratorio, che sono più pronunciati nelle fasi iniziali e si manifestano con cardialgia, ridotta attività bioelettrica del il cuore e le aritmie, una diminuzione della contrattilità del miocardio, delle riserve coronarie, miocardiche e aerobiche del corpo, lo sviluppo di alterazioni infiammatorie e cicatriziali negli organi e nei tessuti del torace.
Questi fenomeni sono dovuti alla gravità dello stato iniziale dei pazienti e ad un certo aggravamento di esso durante l'anestesia, l'intervento chirurgico, effettuato con la connessione dell'apparato di bypass cardiopolmonare e associato alla nota ischemia miocardica intraoperatoria. A causa della presenza di un esteso trauma toracico, che funge da fonte di dolore e ipossia postoperatoria, quasi tutti i pazienti hanno disturbi funzionali del sistema nervoso centrale: questi pazienti si stancano rapidamente, si irritano, si fissano eccessivamente sulle loro condizioni, sono ansiosi, dormono male, lamentano mal di testa e vertigini. Tanti cambiamenti fisiopatologici nei più importanti organi e sistemi del corpo impongono la necessità di riabilitazione medica dei pazienti dopo CABG mediante fisioterapia.
Gli scopi principali della loro applicazione: influenza sui processi di rigenerazione, stato della circolazione coronarica e del metabolismo miocardico, meccanismi extracardiaci per migliorare la funzione contrattile del miocardio e normalizzare l'attività elettrica del cuore, che dovrebbe garantire la stabilizzazione e il ripristino del capacità funzionali del sistema cardiovascolare, prevenzione ed eliminazione delle complicanze postoperatorie sotto forma di trombosi di shunt e arterie operate; miglioramento della circolazione sanguigna nel cervello, emodinamica generale e cerebrale, normalizzazione dell'attività bioelettrica e delle relazioni cortico-sottocorticali, causando la scomparsa o un significativo indebolimento della gravità della sindrome cardiocerebrale vascolare e un aumento della capacità di riserva del sistema nervoso centrale; trattamento delle complicanze postoperatorie di genesi infiammatoria e non infiammatoria: effetti residui di mediastinite purulenta, tromboflebite degli arti inferiori, polmonite ipostatica, pleurite, infiltrati delle cosce e degli arti inferiori nei luoghi di prelievo venoso per uno shunt, artrite e tendinite, esacerbazioni di varie sindromi dell'arto inferiore, malattia degenerativa del disco venoso.
Il programma per l'utilizzo dei fattori fisici nelle fasi di riabilitazione post-ospedaliera e ambulatoriale è stato sviluppato relativamente tempo fa ed è ben noto. La fondatezza scientifica dell'uso della balneoterapia fisiologica nella fase stazionaria il prima possibile (a partire da 2-3 giorni dopo l'operazione) è stata risolta con successo solo negli ultimi anni. Per la correzione di disturbi ipostatici e ipodinamici, processi infiammatori negli organi e nei tessuti del torace, vengono utilizzati:
1) inalazione aerosol di mucolitici utilizzando un inalatore con un nebulizzatore-nebulizzatore e un ugello che crea una pressione positiva variabile all'espirazione - da 2 giorni dopo l'operazione: 2-4 ml di soluzione per inalazione, la durata della procedura è 5- 7-10 minuti, per il corso del trattamento - fino a 10 procedure eseguite ogni giorno, se necessario - 2 volte al giorno. L'aerosolterapia sotto forma di procedure di inalazione è uno dei metodi di esposizione disponibili senza carico. Attualmente gli inalatori con nebulizzatori - nebulizzatori sono i dispositivi più avanzati per la terapia inalatoria con la massima esposizione possibile dell'aerosol principalmente nei lobi inferiori dei polmoni con granulometrie ottimali per un alto livello di deposizione - da 2 a 5 micron (95 %).
La combinazione di un nebulizzatore con uno speciale ugello, che crea una pressione positiva variabile sull'espirazione, porta a una mobilizzazione e rimozione più efficiente del muco, facilita il processo di respirazione creando fluttuazioni nella pressione della colonna d'aria. I farmaci mucolitici, assottigliando il catarro e aumentandone il volume, ne facilitano anche l'escrezione, favorendo l'espettorazione. L'inalazione di mucolitici previene l'accumulo di espettorato denso e viscoso nei bronchi dopo l'intervento chirurgico e riduce l'infiammazione in essi.
L'impatto di un campo magnetico a bassa frequenza dall'apparato "Pole-1" sull'area di proiezione delle radici dei polmoni - da 3-4 giorni dopo l'operazione: vengono utilizzati due induttori cilindrici, la forma del campo è sinusoidale, la modalità è continua, l'intensità è di 2-3 passi. La durata della procedura è di 10 - 15 minuti. Il corso del trattamento consiste in 10-12 procedure giornaliere. Il campo magnetico a bassa frequenza ha un effetto diverso: effetto analgesico, antinfiammatorio, antiedema, migliora la circolazione sanguigna, il trofismo e la rigenerazione dei tessuti, che aiuta ad eliminare complicazioni come pleurite traumatica e nevralgia, polmonite, esacerbazione delle sindromi da osteocondrosi spinale, riduce la congestione della circolazione polmonare. Sono stati inoltre rilevati l'effetto sedativo del campo e il suo effetto ipotensivo;
3) bagni generali di anidride carbonica "secchi" - da 5-7 giorni dopo l'operazione: installazione della società "Unbesheiden GmbH" (Germania), temperatura della miscela vapore-aria-anidride carbonica 280 - 300 C, durata della fornitura di gas all'installazione - 5 minuti, tempo di permanenza del paziente nella vasca da bagno dopo averlo riempito di gas - 6-8-10-12 minuti, la durata della ventilazione del bagno - 5 minuti. (ovvero, la durata totale della procedura è di 16 - 18 - 20 - 22 minuti). Per il corso del trattamento - 10-12 procedure eseguite ogni giorno. Quando l'anidride carbonica entra nel corpo, ha un effetto vasodilatatore sui vasi non solo della pelle, ma anche del cuore e del cervello. I bagni "secchi" di anidride carbonica influenzano i meccanismi di regolazione della respirazione esterna, l'emodinamica polmonare, la funzione di trasporto dell'ossigeno del sangue e l'omeostasi acido-base, migliorano l'ossigenazione dei tessuti, riducono i fenomeni ostruttivi nell'albero bronchiale, riducono l'insufficienza respiratoria, hanno un "tonico" effetto sul sistema nervoso centrale, comportando di per sé l'eliminazione dei sintomi dell'astenia. Come risultato del loro utilizzo, le riserve coronariche e miocardiche dell'organismo aumentano;
4) esposizione a un campo elettrostatico alternato sul torace - da 2-3 giorni dopo l'operazione: apparato "Khivamat-200" (Germania), frequenza - 80-70 e 30-20 Hz in sequenza, intensità 50-60%, modalità 1 : 2 -1: 1, durata della procedura - 10-20 minuti, per corso - 6-12 procedure eseguite giornalmente. Descrizione della procedura: il terapista, con le mani avvolte da speciali guanti in vinile, esegue movimenti rapidi e lenti nella direzione delle linee di massaggio utilizzando tecniche di carezza, sfregamento e impastamento delicato.
Il sistema "H1 \" LMLT-200 "consente un nuovo metodo di fisioterapia per la Russia: l'esposizione a un campo elettrostatico alternato a bassa frequenza (5-200 Hz), che si verifica tra le mani del terapista e la pelle del paziente e provoca una deformazione ritmica delle strutture del tessuto connettivo sottostanti nel sito di trattamento, che porta a normalizzare il tono vascolare, migliorare la microcircolazione e il trofismo dei tessuti, causando un'azione antinfiammatoria, i cui componenti principali sono effetti analgesici e disidratanti.
Per prevenire e curare l'infiammazione nelle aree degli arti inferiori da cui sono stati prelevati gli innesti venosi e la conseguente insufficienza venosa, vengono utilizzati:
1) un campo magnetico alternato a bassa frequenza: a) dall'apparato "Pole1" (due induttori cilindrici sono posti secondo la tecnica vascolare sull'arto, la forma del campo è sinusoidale, la modalità è continua, 2-3 livelli di intensità, la durata dell'esposizione è di 15-20 minuti) oppure, b) dall'apparato "Biomagnetics System 750 P" (Germania) (l'arto è posto in un induttore a solenoide con un diametro di 30 o 50 cm, frequenza 40 Hz, intensità 50 %, ciclo 0, durata esposizione -15-20 minuti). Il corso del trattamento in entrambi i casi è di 8-10 procedure giornaliere;
2) impatto sugli arti inferiori con un campo elettrostatico alternato generato dall'apparato "Khivamat-200" (terapia con guanti speciali, frequenza 160 e 60 Hz in sequenza, intensità 50-60%, modalità 1: 2 - 1: 1, durata di procedura 10-15 minuti, per un ciclo di trattamento 8-10 procedure giornaliere);
3) irradiazione dell'area dell'arto con raggi ultravioletti - dosi eritematose o suberitemiche, per un ciclo di trattamento - 5-6 procedure eseguite a giorni alterni.
Per alleviare il dolore allo sterno, che è una conseguenza della chirurgia, della nevralgia intercostale, dell'esacerbazione della sindrome radicolare dell'osteocondrosi della colonna vertebrale, utilizzare:
1) esposizione a un campo elettrostatico alternato dall'apparato "Khivamat-200" sulla colonna vertebrale corrispondente e sul sito di localizzazione del dolore: terapia con guanti speciali, frequenza -160-120 e 20-30 Hz in sequenza, intensità - 50-60% , modalità - 1 : 1 - 2: 1, durata della procedura - 10-20 minuti, per corso - 5-10 procedure giornaliere;
2) elettroforesi con lidocaina: tecnica locale (rivestimento con lidocaina, collegato all'anodo - nel sito del dolore), densità di corrente - 0,05 - 0,08 mA / cm2, durata della procedura - 10-20 minuti, per un corso di 8-10 procedure eseguite giornalmente.
Trattamento riabilitativo fisico
I risultati del CABG persisteranno per molti anni con l'introduzione delle necessarie modifiche allo stile di vita, il rifiuto delle cattive abitudini, la partecipazione attiva dei pazienti a misure preventive volte al mantenimento della salute. L'attuazione di complesse misure riabilitative contribuisce all'ottimizzazione dei risultati del CABG, a un miglioramento più completo e rapido degli indicatori di qualità dei sistemi cardiovascolare, respiratorio e al ripristino della capacità lavorativa. L'allenamento fisico è richiesto per tutti i pazienti che hanno subito CABG. I tempi dell'inizio della riabilitazione fisica, la sua intensità e la natura sono determinati individualmente.
Nella fase di riabilitazione del dispensario, le misure terapeutiche e profilattiche e il trattamento di riabilitazione fisica vengono continuati sulla base di raccomandazioni selezionate in un ospedale di cardiochirurgia e in un sanatorio. Il trattamento di riabilitazione fisica deve essere basato sul gruppo di attività fisica dei pazienti e comprende: esercizi di igiene mattutina, esercizi terapeutici, camminata dosata, salite di scale dosate.
Il compito principale della ginnastica igienica mattutina (UHG) è attivare la circolazione sanguigna periferica e l'inclusione graduale di tutti i muscoli e le articolazioni nel lavoro, a partire dai piedi e dalle mani. Tutti gli esercizi di natura formativa, gli esercizi con i pesi (piegamenti, squat, flessioni, manubri) sono esclusi dall'UGG, poiché questo è il compito della ginnastica terapeutica. Posizione di partenza - sdraiato sul letto, seduto su una sedia, in piedi sul supporto, in piedi - a seconda del benessere del paziente. Il ritmo è lento. Il numero di ripetizioni di ogni esercizio è 4-5 volte. Il tempo UGG va dai 10 ai 20 minuti, viene eseguito tutti i giorni prima di colazione.
Uno dei compiti più importanti della ginnastica correttiva (PH) è l'allenamento dei fattori circolatori extracardiaci al fine di ridurre il carico sul miocardio. L'attività fisica dosata provoca lo sviluppo del sistema vascolare nel cuore, abbassa il livello di colesterolo nel sangue. Pertanto, il rischio di coaguli di sangue è ridotto. L'attività fisica deve essere rigorosamente dosata e regolare.
Gli esercizi terapeutici vengono eseguiti quotidianamente. Non può essere sostituito da altri tipi di attività fisica. Se durante l'esercizio ci sono sensazioni spiacevoli dietro lo sterno, nella regione del cuore appare mancanza di respiro, è necessario ridurre il carico. Per ottenere un effetto di allenamento, se il complesso viene eseguito facilmente, il carico viene gradualmente aumentato. Solo un carico gradualmente crescente garantisce la forma fisica del corpo, migliora le sue funzioni e previene l'esacerbazione della malattia. Un corretto aumento graduale dell'attività fisica contribuisce ad un più rapido adattamento del cuore e dei polmoni alle nuove condizioni della circolazione sanguigna dopo CABG. La serie raccomandata di esercizi fisici viene eseguita prima dei pasti 20-30 minuti o 1-1,5 ore dopo i pasti, ma non oltre 1 ora prima di coricarsi. Gli esercizi devono essere eseguiti al ritmo e al numero di ripetizioni consigliati. I complessi approssimativi di ginnastica medica a domicilio di vari gradi di complessità sono i seguenti: I - per i primi tre mesi dopo la dimissione dall'ospedale; II - per 4-6 mesi e III - per 7-12 mesi dopo la dimissione dall'ospedale.
La procedura LH inizia nella sezione acqua con esercizi di respirazione. Grazie al lavoro dei muscoli respiratori, del diaframma, delle variazioni della pressione intratoracica, aumenta il flusso sanguigno al cuore e ai polmoni. Questo migliora lo scambio di gas, i processi redox, prepara i sistemi cardiovascolare e respiratorio per aumentare il carico. Uno dei principali esercizi di respirazione è la respirazione diaframmatica, che dovrebbe essere eseguita almeno 4-5 volte al giorno. Come farlo correttamente: posizione di partenza sdraiato su un letto o seduto su una sedia, rilassati, metti una mano sullo stomaco, l'altra sul petto; fai un respiro calmo attraverso il naso, gonfiando lo stomaco, mentre la mano che giace sullo stomaco si alza, e la seconda, sul petto, dovrebbe rimanere immobile. La durata dell'inalazione è di 2-3 secondi.
Quando espiri attraverso la bocca semiaperta, lo stomaco viene rilasciato. La durata dell'espirazione è di 4-5 secondi. Dopo aver espirato, non è necessario affrettarsi a inspirare di nuovo, ma dovresti fermarti per circa 3 secondi, fino a quando non appare il primo desiderio di inspirare. Nella parte principale della procedura LH, è necessario osservare la corretta sequenza di inclusione di vari gruppi muscolari (piccolo, medio, grande). Un graduale aumento del carico contribuisce al rafforzamento della circolazione centrale, periferica, linfatica ea un più rapido recupero delle forze, aumenta la resistenza dell'organismo. La procedura LH dovrebbe essere terminata con un completo rilassamento muscolare e una respirazione calma.
Il controllo dell'efficacia della procedura viene effettuato in base ai dati di conteggio del polso, alla natura del suo riempimento, al tempo necessario per tornare ai valori iniziali e al benessere generale. Quando si esegue 1 complesso di LH, è consentito un aumento della frequenza cardiaca fino al 15-20% del valore iniziale; II - fino al 20-30% e III - fino al 40-50% 1 del valore iniziale. Il ripristino della frequenza cardiaca ai valori originali entro 3-5 minuti indica una risposta adeguata.
Il ritmo dell'esercizio è lento, medio. Particolare attenzione è rivolta alla corretta respirazione: inalazione - quando si raddrizza il corpo, abducendo le braccia e le gambe; espirare - quando si piega; portando braccia e gambe. Evita di trattenere il respiro, escludere e sforzarti.
Tabella 78.
(1-3 mesi dopo CABG, la durata della seduta è di 15-20 minuti).


Tabella 79.
, (durata lezione 25-30 minuti)



Tabella 80.
(7-12 mesi dopo LKSH. La durata della lezione è di 35-40 minuti).


La camminata dosata, che aumenta la vitalità del corpo, rafforza il miocardio, migliora la circolazione sanguigna, la respirazione e aumenta le prestazioni fisiche dei pazienti dopo LKSH, è di grande importanza nelle fasi stannoniche e ambulatoriali del trattamento riabilitativo. Con la camminata dosata, devono essere osservate le seguenti regole: puoi camminare con qualsiasi tempo, ma non inferiore a una temperatura dell'aria di -20 ° C o -15 ° C con vento; il miglior tempo di percorrenza è da 1 1 a 13 ore non da 17 a 19 ore; vestiti e scarpe dovrebbero essere larghi, comodi, leggeri; mentre si cammina è vietato parlare e fumare.
Con la deambulazione dosata, è necessario tenere un diario di autocontrollo, in cui viene registrato il polso a riposo, dopo aver camminato; il ritmo del cammino è determinato dal benessere del paziente e dagli indicatori del lavoro del cuore. Innanzitutto, si padroneggia un ritmo di camminata lento - 60-70 passi / min, con un graduale aumento della distanza, quindi un ritmo medio di camminata - 80-90 passi / min, aumentando gradualmente anche la distanza, e quindi un ritmo veloce - 100-110 passi/min. Puoi utilizzare il tipo di camminata con camminata alternata, sforzo e dopo riposo dopo 3-5 minuti, oltre al benessere generale. Tecnica di camminata dosata: prima di camminare, è necessario riposare per 5-7 minuti, contare con l'accelerazione e la decelerazione.
Uscendo da casa, si consiglia prima di camminare almeno 100 metri più bianchi a un ritmo lento, 10-20 passi / min più lento del ritmo di camminata attualmente controllato dal paziente, quindi passare al ritmo controllato. Ciò è necessario per preparare i sistemi cardiovascolare e respiratorio a un carico più grave. Smetti di camminare a un ritmo più lento. Non avendo padroneggiato la modalità motore precedente, non è consigliabile passare a quella successiva.
Di non poca importanza in tutte le fasi della riabilitazione fisica è data alle salite dosate sui gradini delle scale. Quasi tutti i pazienti a casa o per lavoro devono affrontare la necessità di salire le scale. La discesa delle scale viene conteggiata come il 30% della salita. Il ritmo della camminata è lento, non più veloce di 60 passi al minuto. È necessario camminare almeno 3-4 volte al giorno, i pazienti tengono un diario di autocontrollo.
Trattamento di riabilitazione psicologica
La rivascolarizzazione del miocardio nei pazienti con malattia coronarica rimane uno dei metodi di trattamento più importanti. Inoltre, l'operazione LKSH crea ulteriori problemi. La gravità della patologia mentale prima dell'intervento chirurgico e l'efficacia della sua correzione sono fattori importanti che determinano la prognosi del decorso postoperatorio della malattia.
La patologia mentale nel periodo preoperatorio è un predittore indipendente di una prognosi clinica sfavorevole del decorso postoperatorio, un aumento del rischio di morte dopo chirurgia cardiaca (4-6 volte); aumentare il volume e la durata delle cure in un ospedale cardiologico; aggravamento della gravità soggettiva di cardialgie, aritmie cardiache, deficit cognitivi. I disturbi nella sfera mentale nel periodo preoperatorio del CABG possono essere combinati in due gruppi di disturbi: reazioni nevrotiche; depressione somatogena.
Le reazioni nevrotiche sono associate a fattori situazionali e nosogeni. Il paziente cardiologico è maggiormente influenzato negativamente dai fattori di anticipazione dell'imminente intervento (incertezza della sua data, rinvio) e dall'ambiente (condizioni di degenza, risultati del trattamento di altri pazienti in reparto e reparto). Allo stesso tempo, all'aumentare della durata del periodo di attesa, la sintomatologia allarmante si aggrava nettamente.
Tra i fattori nosogenici dell'ansia preoperatoria, si distingue principalmente la gravità dell'angina pectoris; a livello sintomatico, questo indicatore è realizzato dall'attualizzazione delle paure associate alla gravità della sindrome del dolore (dolore anginoso) e all'incoerenza fisica (tolleranza del carico) . In accordo con le caratteristiche psicopatologiche, si distinguono due varianti cliniche delle reazioni nevrotiche preoperatorie: dal tipo di nevrosi dell'aspettativa, una reazione nevrotica si sviluppa a seguito dell'aspettativa di fallimento da una situazione contenente una minaccia per il paziente dall'esterno; dal tipo di "bella indifferenza".
Nel quadro clinico delle reazioni nevrotiche che procedono secondo il tipo di nevrosi, vengono alla ribalta paure ansiose rivolte al futuro: paura di un esito sfavorevole o fatale dell'operazione, paura dell'impotenza, comportamento incontrollato e / o antisociale durante e dopo anestesia, incapacità e inidoneità professionale in futuro. Il paziente fissa la sua attenzione sullo stato del sistema cardiovascolare (frequenza e regolarità della frequenza cardiaca, indicatori della pressione sanguigna), accompagnato da disturbi cardio-nevrotici. Allo stesso tempo, i sintomi della cardioneurosi contribuiscono all'espansione delle manifestazioni cliniche della patologia cardiaca, aggravano i segni di veri e propri disturbi somatici (cardialgia, aumento della frequenza cardiaca, cambiamenti nella frequenza e nel ritmo delle contrazioni cardiache, aumento dell'ampiezza delle fluttuazioni della pressione sanguigna).
L'essenza delle reazioni nevrotiche che si sviluppano secondo il tipo di "bella indifferenza" è il desiderio di eliminare la sensazione di disagio interno (riflessi dolorosi e paure associate alla consapevolezza del pericolo imminente), che è accompagnato da forme ipertrofiche di comportamento isterico. Emergono spavalderia, indifferenza esagerata, eccessivo ottimismo nel valutare l'esito dell'operazione imminente e le proprie prospettive. Il circolo del comportamento dimostrativo a volte include il fumo, l'abuso di alcol, il mancato rispetto degli appuntamenti medici e il regime del reparto.
A volte ci sono disturbi che rappresentano uno spostamento dell'immaginario nel regno della realtà, cioè un pio desiderio. Può svilupparsi attaccamento al chirurgo operativo. Tali complessi sono realizzati da un'eccessiva esagerazione del ruolo e delle capacità del medico nelle dinamiche del benessere e delle prospettive. In forma categorica si esprime l'esigenza della supervisione del cardiochirurgo “migliore”, “unico”. Spesso i pazienti riferiscono una speciale connessione "emotiva" con il medico curante, indicando un significativo miglioramento dello stato somatico quando comunicano con lui o anche immediatamente dopo la sua apparizione nel reparto (segni di pensiero magico).
Parlando di depressioni somatogene, va segnalata l'importanza del fattore età: si manifestano più spesso nei pazienti più anziani, in media a 65,4 anni, che nei pazienti con reazioni nevrotiche (in media, 52,1 anni). Quando si analizza la patogenesi della depressione preoperatoria, è necessario tenere conto della patologia vascolare, compreso il decorso sfavorevole della cardiopatia ischemica (durata della malattia, infarti miocardici ripetuti nella storia, classe funzionale IV dell'angina pectoris, gravi manifestazioni di HF) , così come malattie somatiche concomitanti.
Nel periodo postoperatorio di LKSH, il disturbo depressivo si sviluppa nel 13-64% dei casi e in circa la metà di essi i disturbi mentali persistono per 6-12 mesi dopo l'operazione. Nonostante l'oggettivo miglioramento delle condizioni cliniche nella maggior parte dei pazienti dopo LKSH. la qualità della vita e gli indicatori di performance si stanno deteriorando. In particolare, secondo alcuni autori, un significativo miglioramento dello stato somatico dopo LKSH si nota mediamente nell'82-83% dei pazienti, mentre poco più della metà dei pazienti torna all'attività professionale senza una diminuzione del livello di qualificazione preoperatoria e capacità lavorativa.
In caso di successo del trattamento chirurgico, l'esito clinico sfavorevole di LKSH (ripresa e progressione dell'angina pectoris, insufficienza cardiaca, reinfarto) è solitamente associato a patologia affettiva (depressiva) e a una diminuzione della capacità di adattamento sociale - con disturbi di personalità .
Secondo alcuni dati, il 70% dei pazienti ha mostrato una diminuzione della capacità lavorativa, nel 30% dei casi - fino al rifiuto di continuare l'attività professionale in assenza di indicazioni per l'estensione del gruppo di disabilità stabilito in precedenza in relazione alla cardiopatia ischemica. Tra i disturbi mentali rilevati in pazienti con indicatori insoddisfacenti di adattamento sociale, si notano le seguenti manifestazioni della dinamica dei disturbi di personalità: sviluppo ipocondriaco; sviluppo del tipo "seconda vita"; reazioni del tipo di "negazione della malattia".
Nei pazienti con disturbo di personalità ipocondriaco patocaratterologico, è caratterizzato da un decorso lento (in media per sette anni prima di LKSH) con un graduale aumento della gravità e della frequenza degli attacchi di angina e delle restrizioni associate. Le manifestazioni di malattia coronarica (MI, angina pectoris di classi funzionali elevate) sono accompagnate da reazioni ipocondriache transitorie a livello subclinico. Il quadro dello sviluppo ipocondriaco è determinato dai fenomeni di cardioneurosi: c'è una tendenza ad esagerare il pericolo di segni soggettivamente dolorosi di sofferenza somatica. Nonostante la stabilità degli indicatori di stato cardiaco, i pazienti esagerano qualsiasi cambiamento nel benessere, quindi sono accompagnati dall'attualizzazione di paure ansiose (cardiofobia, tanatofobia).
Insieme alla puntuale aderenza alle raccomandazioni mediche, i pazienti hanno la tendenza a uno stile di vita parsimonioso: un regime conservativo con una forte limitazione dei carichi professionali e domestici (rifiuto di un'attività vigorosa fino alla registrazione di un gruppo di disabili o alla pensione) e tentativi dei medici per dimostrare la fattibilità e la sicurezza dell'espansione dei carichi provocano reazioni negative nei pazienti.
Sviluppo pato-caratterologico del tipo "seconda vita". In questi casi si osserva una diversa dinamica della patologia cardiaca: nei primi anni (in media, entro sei anni dall'insorgenza della cardiopatia ischemica), la malattia procede a livello subclinico, non è accompagnata da un aumento della gravità della condizione, non porta alla limitazione dell'attività e di solito viene ignorato dai pazienti. Pochi mesi prima del CABG nei pazienti, la classe funzionale dell'angina pectoris peggiora bruscamente e / o si sviluppa l'infarto del miocardio. Un tale improvviso deterioramento dello stato somatico, così come le informazioni sulla necessità di un trattamento chirurgico, sono accompagnati da reazioni ansioso-fobiche con panico paura della morte, requisiti per le garanzie di un'operazione di successo, fino all'agitazione ansiosa e all'insonnia totale sul vigilia del CABG. Si sviluppa ischemia indotta da stress.
Reazioni del tipo "negazione della malattia" si manifestano in pazienti con indicatori favorevoli di adattamento sociale e lavorativo dopo CABG (lavoro senza qualifica / numero di ore lavorative e persino crescita di carriera). I pazienti non registrano le loro sensazioni corporee e il loro benessere, i risultati dell'operazione sono considerati "brillanti", portando a un completo recupero. Caratteristiche simili delle proprietà personali dei pazienti che sono soddisfatti dell'esito sociale e clinico del CABG sono riportate in alcuni lavori.
Tra i disturbi mentali del periodo postoperatorio dominano le psicosi somatogene. Attualmente, le psicosi sono le seconde complicanze postoperatorie più frequenti (in primo luogo - le aritmie). I disturbi psicotici acuti associati alla chirurgia a cuore aperto hanno nomi diversi, il più utilizzato oggi è il termine "delirio postcardiotomico".
Una valutazione accurata della prevalenza del delirio postoperatorio in cardiochirurgia è difficile, ciò è dovuto (come nella valutazione delle psicosi postoperatorie in generale) principalmente alle differenze negli approcci metodologici, inclusi criteri diagnostici, età media, numero di pazienti, ecc. Secondo a diversi autori, la prevalenza del delirio varia dal 3 al 47%, quando si valutano i risultati di studi prospettici (con campioni di oltre 70 pazienti), la frequenza del delirio è del 12-20%.
Esistono fattori di rischio preoperatori per il delirium dopo CABG: demografico (età avanzata, sesso maschile); cardiologico (infarto miocardico ripetuto e grave, insufficienza cardiaca); altri somatici (patologia somatica, basso indice di crescita ponderale); neurologico (storia di ictus, lesioni intracraniche dell'arteria carotide); fattori psicopatologici (patologia mentale, necessità di psicofarmacoterapia durante la preparazione preoperatoria); polifarmacoterapia; dipendenza da alcol e altre sostanze psicoattive.
I fattori di rischio intraottici per il delirio includono: embolia cerebrale; ipoperfusione cerebrale; bassa pressione sanguigna (soprattutto sistolica) durante l'intervento chirurgico, uso prolungato di una macchina cuore-polmone, lungo periodo di clampaggio aortico; lunga durata dell'operazione; alte dosi di fondi inotropi (aumentando la forza delle contrazioni cardiache); trasfusione di sangue intero o prodotti sanguigni in grandi volumi.
I fattori di rischio postoperatorio più significativi per il delirium includono: somatico generale (gravità della condizione somatica, durata della degenza in terapia intensiva, febbre); cardiaco (aritmie postoperatorie, bassa gittata cardiaca, alti tassi di defibrillazione dopo CABG); biochimici (alti livelli di azoto ureico e creatinia). Nello sviluppo della sistematica dei disturbi deliranti postoperatori vengono utilizzati vari approcci. A seconda del grado di attività del paziente, si distinguono tre tipi di delirio: iperattivo - la predominanza di agitazione, irritabilità, aggressività o euforia; ipoattivo: la predominanza di letargia, sonnolenza, apatia; misto - proporzione approssimativamente uguale di questi disturbi.
Il delirio dopo CABG si sviluppa il primo o il secondo giorno (2/3 e 1/3 dei casi, rispettivamente) del periodo postoperatorio, ma il rischio di sviluppare delirio postoperatorio persiste per 30 giorni dopo l'intervento. Tra i segni comuni del delirio postoperatorio, ci sono, in primo luogo, una breve durata, da diverse ore a 2-3 giorni. In secondo luogo, sono caratteristiche fluttuazioni nella profondità del disturbo della coscienza e sintomi allucinatori-deliri durante il giorno: nella prima metà della giornata - uno stato di stordimento con sintomi di ritardo psicomotorio, orientamento incompleto nel luogo e nel tempo; alla sera e nella prima metà della notte, con l'aggravarsi dell'annebbiamento della coscienza, i sintomi psicopatologici aumentano con allucinazioni verbali e visive associate ad agitazione psicomotoria.
La riduzione dei disturbi psicopatologici e il ripristino di un normale livello di coscienza si verificano in parallelo con un miglioramento dello stato somatico. Dopo la fine della psicosi, di regola, si nota un'amnesia completa, che si estende sia agli eventi reali che ai disturbi psicopatologici durante il delirio. Dopo essere uscito da una psicosi sintomatica acuta, si osserva l'astenia. L'aumento della fatica, l'incapacità allo stress prolungato, il rapido esaurimento durante lo stress fisico e mentale si combinano con irritabilità, malumore, pianto, risentimento. L'umore è estremamente instabile, con tendenza alla depressione, lo sviluppo della remissione dopo il delirio nei pazienti anziani è spesso più lungo e la riduzione dei sintomi può essere incompleta.
Il problema delle psicosi endogenomorfe postoperatorie - deliri atipici postcardiotomici che si manifestano con sintomi psicopatologici del circolo procedurale endogeno - non è stato sufficientemente sviluppato. Esistono due tipi di psicosi endogenomorfe che si verificano nel periodo postoperatorio del CABG: psicosi endogenomorfe transitorie e attacchi di schizofrenia periodica provocati somatogenamente. Entrambe le condizioni richiedono un'assistenza sanitaria mentale qualificata. Il compito del cardiologo è diagnosticare il loro sviluppo nel tempo.
La depressione postoperatoria nei pazienti con malattia coronarica dopo CABG occupa un posto significativo. La depressione rappresenta fino al 30-60% dei disturbi mentali postoperatori, spesso mostrando la loro tendenza a un decorso prolungato (più di un anno). La depressione postoperatoria, rispetto alla depressione preoperatoria, si distingue per una proporzione significativa di manifestazioni asteniche con una riduzione comparativa dei disturbi d'ansia.
Tra i fattori di rischio demografico e somatogeno per la depressione postoperatoria vi sono la vecchiaia, l'ipotensione intraoperatoria, la sindrome del dolore pre e postoperatorio, la privazione del sonno, la circolazione extracorporea, la gravità complessiva dello stato somatico dopo CABG (in primis la gravità della patologia renale, epatica , insufficienza polmonare e funzione cerebrale compromessa). cervello a causa di ipossia significativa).
Tra le manifestazioni psicopatologiche della depressione somatogena, spiccano i complessi sintomatologici astenici gravi: debolezza generale, intolleranza allo sforzo, nonché aumento della sonnolenza diurna con sintomi di insonnia precoce, deterioramento cognitivo (diminuzione della concentrazione dell'attenzione, memoria di eventi passati, limitata capacità di comprendere ciò che sta accadendo, memorizzare una nuova informazione).
Tenendo conto dei cambiamenti di cui sopra, sono stati sviluppati i principi e i metodi di base della riabilitazione psicologica dei pazienti con malattia coronarica dopo CABG. Dopo CABG, lo stato psicologico dei pazienti cambia: il numero di pazienti con sindrome ipocondriaca (c2 = 4.1; p
In alcuni pazienti (15%), le caratteristiche psicologiche erano tra i fattori che determinavano la gravità di una diminuzione della tolleranza all'esercizio prima dell'intervento chirurgico. Pertanto, nei pazienti con un profilo SMOL di tipo "rigido", una lesione più pronunciata dei vasi coronarici (stenosi di almeno un'arteria coronaria di oltre 2/3 - nel 77% dei pazienti) è stata combinata con un fisico relativamente alto performance, mentre nei pazienti con caratteristiche depressive e nevrotiche con un grado relativamente minore di sclerosi coronarica (rispettivamente nel 60% e nel 57% dei pazienti), si è verificata una minore tolleranza al carico.
Un'analisi della dinamica delle condizioni dei pazienti nell'anno di osservazione indica un aumento dei cambiamenti depressivi (un aumento significativo degli indicatori per la 2a scala e una diminuzione del profilo di SMOL secondo la 9a scala), nonostante l'indubbio miglioramento nello stato somatico, espresso in una diminuzione significativa del numero di pazienti con sindrome da dolore cardiaco e affidabile (p
Un'analisi dettagliata dello stato dei pazienti sottoposti a CABG in un anno di osservazione ha mostrato che la dinamica dello stato psicologico e parzialmente somatico dei pazienti dopo l'intervento chirurgico dipende in gran parte dalle loro caratteristiche psicologiche iniziali (di fondo). I cambiamenti più favorevoli nell'anno di osservazione - un aumento maggiore degli indicatori di prestazione fisica, qualità della vita, capacità lavorativa - si sono verificati in pazienti senza disturbi dello stato mentale e in pazienti con caratteristiche rigide prima del CABG. Inoltre, nei pazienti con caratteristiche rigide, è stata notata una diminuzione della gravità di queste caratteristiche (una diminuzione degli indicatori sulla sesta scala di 11,3 + 2,5 punti T, p
Dinamiche positive in generale un anno dopo il CABG sono state registrate anche in pazienti con caratteristiche ipertimiche. Nonostante la sclerosi coronarica inizialmente più pronunciata e un minor aumento a un anno dall'intervento del volume di lavoro svolto secondo i dati VEM (1204 + _888,7 kgm; in pazienti con caratteristiche "rigide" - 2875 + 875,0 kgm), questi pazienti tornavano più spesso al lavoro e avevano lo stesso elevato aumento degli indicatori di qualità della vita dei pazienti con profilo "normale" e "rigido" (rispettivamente 3,6 + 1,3; 2,8 + 1,2; 3,1 + 1,5 punti).
Tenendo conto della diminuzione della gravità dei tratti accentuati della personalità e dei cambiamenti mentali dopo l'operazione, si può considerare che il picco principale del profilo PMOL prima del CABG riflette in una certa misura il tipo di reazione del paziente allo stress sotto forma di la prossima operazione. Quindi, con un profilo inizialmente "normale" dello SMOL, si può parlare di un fango adattivo della reazione psicologica all'operazione. Questi pazienti accettano il CABG in tempo, senza ritardare il processo decisionale e, dopo l'operazione, ripristinano le loro prestazioni fisiche nel modo più ottimale, più spesso tornano al lavoro e si differenziano dagli altri pazienti che hanno subito CABG. la più alta qualità della vita. Pertanto, l'uso del test SMOL può aiutare a determinare la reazione psicologica del paziente all'operazione imminente e aiutare a prevedere la dinamica dei principali indicatori di riabilitazione.
L'efficacia del trattamento non risiede solo nell'alleviare i singoli sintomi della malattia e nell'aumentare l'aspettativa di vita, ma soprattutto nel migliorare la qualità della vita (QOL) dei pazienti dopo il trattamento. Abbiamo riscontrato un andamento generalmente positivo (+ 2,4 + 0,5 punti, p
Sottoscale separate del metodo QOL correlate a diverse scale del test SMOL. Pertanto, un cambiamento nella percezione delle restrizioni sulla loro attività fisica da parte dei pazienti è stato associato a una diminuzione degli indicatori per 1, 2, 3 e 7a scala del test SMOL, ovvero un miglioramento della qualità della vita, a causa di una diminuzione del l'insoddisfazione (associata a queste restrizioni), procedeva di pari passo con una diminuzione dell'ansia, delle paure per lo stato di salute, del numero dei disturbi fisici e del livello di nevrosi. E il miglioramento della qualità della vita, dovuto a una diminuzione della dipendenza dal trattamento, è stato associato a una diminuzione della sensibilità e della tensione (diminuzione della sesta scala del PMOL).
Studiando la relazione tra QOL e tolleranza all'esercizio nei pazienti un anno dopo LCP, sono stati rivelati risultati interessanti. Un aumento della QoL sulla sottoscala delle "restrizioni sul lavoro", che è andato di pari passo con un aumento della tolleranza di carico (r = + 0,29; p
Una possibile spiegazione di questa paradossale correlazione, a nostro avviso, è la seguente. Il deterioramento della condizione clinica, confermato da una diminuzione della tolleranza all'esercizio, porta alla concentrazione dell'attenzione del paziente sulla sua salute e ad un aumento dell'umore ipocondriaco. Lo stato della propria salute diventa così importante per il paziente che i cambiamenti negativi nella vita associati a una diminuzione dello stato sociale, una diminuzione del reddito, perdono la loro precedente rilevanza e significato nella mente del paziente, a seguito della quale il paziente valuta il suo status sociale secondo la sottoscala QOL "status sociale/reddito" come abbastanza soddisfacente.
Allo stesso tempo, in alcuni pazienti (un gruppo più piccolo), un miglioramento dell'indicatore QOL sulla sottoscala "stato sociale/reddito" un anno dopo LCP è correlato a una migliore prestazione fisica e a una minore gravità dell'ipocondria. Pertanto, studiando la qualità della vita di coloro operati durante l'anno di follow-up, sono stati identificati due gruppi di pazienti con due varianti dirette in senso opposto dell'interdipendenza tra la sottoscala "stato sociale/reddito" di QOL e prestazione fisica: uno - con un miglioramento sia dello stato fisico che psicologico dei pazienti, l'altro - con il loro concomitante deterioramento.
L'occupazione sul posto di lavoro prima del CABG ha influenzato significativamente la qualità della vita dopo l'intervento chirurgico. Nei pazienti che non hanno lavorato prima dell'operazione, la qualità della vita è migliorata dopo l'operazione, indipendentemente dal fatto che il paziente sia tornato al lavoro o meno. Allo stesso tempo, tra coloro che hanno lavorato prima dell'intervento chirurgico e sono tornati al lavoro dopo CABG, la QOL inizialmente bassa dopo CABG è migliorata in modo significativo (+ 2,6 + 0,7; р
Lo studio dei predittori della dinamica della QoL ha mostrato che i principali fattori che influenzano la dinamica della QoL dopo l'intervento sono: QoL prima dell'intervento chirurgico, capacità lavorativa, vari fattori psicologici e il livello di prestazione fisica prima dell'intervento. Secondo i dati ottenuti, il deterioramento della QoL dopo l'intervento chirurgico può essere previsto in pazienti che, prima del CABG, avevano un livello più elevato di neurotizzazione, conflitto interpersonale e, stranamente, indicatori di QoL più elevati. Nei pazienti con deterioramento della QoL entro la fine dell'anno di osservazione, l'indicatore della QoL totale prima del CABG era significativamente più alto rispetto ai pazienti con miglioramento della QoL (rispettivamente -6,0 + 0,7; -9,6 + 0,6 punti; р
Secondo TMT, i pazienti con QoL migliorata durante l'anno di follow-up hanno mostrato un livello inizialmente inferiore di conflitti interpersonali (al lavoro 13,4 + 1,1 punti e in famiglia 12,7 + 0,8 punti) e intrapersonali (11,0 + 1,1) rispetto ai pazienti con Deterioramento della QoL durante l'anno di follow-up (18,1 + 2,0; p
Un altro compito importante del trattamento riabilitativo è il ripristino della capacità lavorativa dei pazienti. A questo proposito, in questo studio, molta attenzione è stata dedicata all'analisi dei fattori che influenzano la capacità di lavorare. In primo luogo sono state studiate le ragioni della disoccupazione nei pazienti riferiti per CABG. L'analisi comparativa dello stato somatico dei pazienti che hanno lavorato e non hanno lavorato prima del CABG ha mostrato che non differivano nella gravità dello sforzo e dell'angina pectoris a riposo, così come nell'angiografia coronarica, e non differivano molto (p> 0,1) in termini di tolleranza all'esercizio. Allo stesso tempo, nella storia dei pazienti che hanno lavorato prima del CABG, l'infarto del miocardio è stato osservato più spesso rispetto a quelli che non hanno lavorato (82% contro 57,4%; c2 = 17,1; p
I pazienti con grave malattia coronarica che richiedono un trattamento chirurgico possono ricevere sussidi di invalidità e non lavorare. Tuttavia, solo la metà di questi pazienti non funziona. Un'analisi dei fattori che influenzano la capacità lavorativa dei pazienti prima dell'operazione ha mostrato che il fatto del loro impiego o disoccupazione dipende non solo dalla frequenza e dalla gravità degli attacchi di angina, dal grado di malattia coronarica, nonché dal livello di salute fisica prestazioni secondo i dati VEM. I fattori psicosociali, compreso il livello di istruzione, hanno un impatto significativo sulla capacità lavorativa dei pazienti con malattia coronarica.
Tra i pazienti che hanno lavorato prima del CABG, c'erano significativamente più persone con istruzione superiore (61,1% contro 37,8% nel gruppo di coloro che non hanno lavorato; c2 = 13,2; p
I pazienti che hanno lavorato, nonostante la malattia, differivano da quelli che non hanno lavorato per indicatori più elevati di qualità della vita e cambiamenti meno pronunciati nello stato psicologico. La QOL totale dei pazienti che hanno lavorato prima del CABG era significativamente superiore a quella di quelli che non hanno lavorato (rispettivamente -7,3 + 0,4 e - 9,0 + 0,4; р
Uno studio più dettagliato del gruppo di pazienti con IHD che non hanno lavorato prima dell'intervento di CABG ha mostrato che questo gruppo è eterogeneo. Circa un terzo di questi pazienti aveva una motivazione al lavoro sufficientemente alta e la loro disabilità era principalmente associata a una maggiore gravità della condizione somatica. Alcuni dei pazienti disoccupati erano caratterizzati da una bassa motivazione al lavoro, mentre gli indicatori di prestazione fisica di questi pazienti non differivano da quelli del gruppo dei lavoratori. La terza categoria di pazienti disoccupati è costituita dai pazienti con alterazioni mentali (asteniche e depressive), che, molto probabilmente, causano scarsa motivazione al lavoro e rifiuto di lavorare. Pertanto, un'analisi dettagliata ha rivelato l'importanza sia dei cambiamenti mentali che della gravità della condizione somatica come fattori che impediscono l'impiego di pazienti con grave malattia coronarica.
I dati da noi ottenuti confermano i risultati di altri studi e, allo stesso tempo, apportano significative integrazioni e perfezionamenti. Tra questi c'è l'importanza dei cambiamenti psicopatologici (sotto forma di disturbi astenici e depressivi) e l'isolamento di fattori complessi che influenzano la capacità di lavorare (alta motivazione a lavorare in combinazione con indicatori particolarmente bassi di prestazioni fisiche; bassa motivazione a lavorare in combinazione con indicatori relativamente alti di prestazione fisica).
Tuttavia, i risultati di cui sopra ottenuti da noi in uno studio in uno stadio di pazienti diretti alla chirurgia CABG, in senso stretto, non ci consentono di giudicare l'influenza dei fattori studiati sulla conservazione della capacità lavorativa. Possiamo solo parlare della relazione di questi indicatori. Per chiarire il ruolo dei suddetti fattori, abbiamo studiato i predittori di ritorno al lavoro dopo CABG. I risultati dell'analisi hanno rivelato l'influenza del livello di istruzione e motivazione al lavoro, la presenza di cambiamenti psicopatologici sul ritorno al lavoro. Oltre ai fattori rilevati, vengono evidenziati l'occupazione sul lavoro prima dell'intervento chirurgico e il livello di prestazione fisica.
Secondo i dati ottenuti, c'erano più persone con istruzione superiore tra coloro che sono tornati al lavoro (70% e 39% - nel gruppo di coloro che non sono tornati; con 2 = 9,4; p
Pertanto, nel nostro studio, per la prima volta, le basse prestazioni prima dell'intervento chirurgico sono state identificate come un fattore predittivo di ritorno al lavoro dopo CABG. Dietro questo predittore c'è un gruppo di pazienti caratterizzato da una paradossale combinazione di basse prestazioni fisiche e alta motivazione al lavoro. Apparentemente, i pazienti di questa categoria vedono l'operazione come l'unico modo per raggiungere la soddisfazione del bisogno dominante in accordo con la loro gerarchia di valori: tornare al lavoro.
È stato riscontrato che nei pazienti che sono tornati al lavoro, lo stato somatico e psicologico un anno dopo l'operazione è più favorevole (rispetto ai pazienti disoccupati): l'angina lavorativa è meno comune (31% contro 58%; c2 = 11,9; p
Come risulta dai dati di cui sopra, il ritorno al lavoro dopo LKSH influenza chiaramente la dinamica dei principali indicatori di riabilitazione, aumentando significativamente le prestazioni fisiche, il livello di riadattamento psicologico e la qualità della vita dei pazienti. A questo proposito, il ritorno al lavoro dopo LKSH dovrebbe essere considerato un compito indipendente, la cui soluzione è importante per migliorare lo stato somatico e mentale dei pazienti. Il più grande miglioramento sia delle prestazioni fisiche che dello stato psicologico durante l'anno di osservazione è stato osservato nei pazienti che non hanno lavorato prima dell'operazione, ma hanno iniziato a lavorare dopo l'LKSH. Dinamiche meno favorevoli sono state notate nei pazienti che hanno lavorato prima, ma non sono tornati al lavoro dopo LKSH. Questi dati sono stati ottenuti per la prima volta in pazienti sottoposti a LKSH.
I fattori psicologici svolgono un ruolo importante nel processo di riabilitazione dei pazienti che hanno subito LKSH, avendo un impatto significativo sul ripristino delle prestazioni fisiche, sulla dinamica dello stato psicologico e sulla qualità della vita, sul ritorno al lavoro. Ciò implica l'importanza di sviluppare approcci alla riabilitazione psicologica, volti a contribuire non solo al riadattamento psicologico dei pazienti, ma anche ad aumentare l'efficacia della riabilitazione in generale.
L'esperienza riabilitativa di pazienti con infarto miocardico ha dimostrato che uno dei metodi riabilitativi più efficaci in termini di rapporto tra costi ed effetto ottenuto è la Scuola per Pazienti con Infarto Miocardico. Nella Federazione Russa è stata sviluppata una metodologia - "Scuola per pazienti che hanno subito un bypass coronarico", volta a formare atteggiamenti adeguati nei pazienti, aumentando la motivazione a partecipare attivamente a programmi di riabilitazione e prevenzione secondaria della malattia coronarica.
La metodologia si basa su una discussione di gruppo sui temi più rilevanti per questa categoria di pazienti (modalità di attività fisica, alimentazione, problemi psicologici, ripristino delle relazioni coniugali, tempistiche e possibilità di rientro al lavoro). Il programma "Scuole" è progettato per 7 lezioni. L'inizio ottimale delle lezioni è di circa 3 settimane dopo l'LKSH. Le lezioni si tengono 2-3 volte a settimana in un gruppo (preferibilmente composizione invariata) di 6-10 pazienti. La durata di una lezione è di circa 1 ora.
Una visita alla Scuola permette ai pazienti di far fronte alle difficoltà psicologiche che insorgono dopo LKSH in molti di loro, forma nei pazienti adeguate idee sulle cause della malattia sottostante - IHD, aiuta a capire che LKSH non elimina le cause principali della sviluppo della malattia e che i risultati positivi dell'operazione persisteranno a lungo solo con adeguate modifiche allo stile di vita. Considerando che la maggior parte dei pazienti non è in grado di modificare autonomamente il proprio stile di vita per arrestare l'ulteriore progressione della IHD, la Scuola prevede di formare pazienti con competenze specifiche che aiutino a superare gli stereotipi di comportamento che si sono sviluppati negli anni. Poiché la lotta ai fattori di rischio per la malattia coronarica nei pazienti sottoposti a CABG può avere successo solo con il supporto attivo dell'ambiente circostante, al termine del percorso riabilitativo a tutti i partecipanti della Scuola è stato consegnato il "Memo per coniugi di pazienti sottoposti a intervento di bypass coronarico”, contenente raccomandazioni in merito a uno stile di vita medicalmente razionale del paziente operato.
La scelta del prossimo metodo di recupero psicologico - terapia psico-rilassante utilizzando il principio del biofeedback (BIOS) - è dovuta al fatto che il metodo aiuta a ridurre la tensione psico-emotiva, il cui livello è significativamente aumentato nella maggior parte dei pazienti che hanno sottoposto a CABG. La conduzione dello psico-rilassamento secondo il principio BIOS fornisce la formazione più efficace dei pazienti nelle tecniche di autoregolazione psicofisiologica (T.A. Ayvazyan, 1991). Le lezioni che utilizzano l'apparato BIOS-IP sono state condotte in gruppi di 4-6 pazienti, 3 volte a settimana, il corso generale era di 10-12 sessioni.
Per aumentare l'efficacia della riabilitazione psicologica, è sembrato opportuno utilizzare un impatto complesso. Nello sviluppo di una metodologia per la psicocorrezione complessa (CCP), siamo partiti dal fatto che in ogni paziente sottoposto a CABG, è consigliabile aumentare la motivazione per la partecipazione attiva al programma di riabilitazione e prevenzione secondaria della malattia coronarica. A tal proposito il CPC prevede una “Scuola per pazienti che hanno subito CABG”. Inoltre, è sembrato opportuno utilizzare la terapia di psicorilassamento all'interno del CPC con l'uso del BIOS, finalizzato a ridurre l'aumento della tensione emotiva, che è alla base di molti stati nevrotici e simil-nevrosi.
Quando abbiamo prescritto farmaci psicotropi, abbiamo utilizzato i rappresentanti più efficaci e collaudati delle corrispondenti classi di farmaci psicotropi: diazepam (tranquillanti), trifluoperazina (neurolettici), amitriptilina (antidepressivi). Sono state prescritte piccole e minime dosi di psicofarmaci: diazepam 5 - 12,5 mg al giorno, trifluoperazina 2 - 2,5 mg al giorno, amitriptilina 25 - 62,5 mg al giorno. Questi farmaci sono stati usati da soli o in combinazione tra loro, come indicato.
Effettuare la riabilitazione psicologica dopo CABG utilizzando la "Scuola", BIOS e PDA ha portato ad un significativo miglioramento dello stato psicologico dei pazienti, sia entro la fine del percorso riabilitativo che durante l'anno di osservazione. Secondo il test SMOL, un anno dopo CABG nel gruppo di riabilitazione psicologica, è stato rivelato in modo affidabile (p
Secondo i dati VEM, sono stati rilevati indicatori relativamente elevati di tolleranza al carico (potenza massima superiore a 450 kgm / min) entro la fine dell'osservazione nell'81% dei pazienti nel gruppo principale e nel 56% dei pazienti nel gruppo di controllo. Allo stesso tempo, le ragioni per l'interruzione del campione nel gruppo di controllo erano attendibili (p
Indici più elevati di tolleranza all'attività fisica nel gruppo della riabilitazione psicologica sono dovuti, a nostro avviso, a due fattori: riabilitazione), b) aumento (grazie alla partecipazione alla "Scuola") la motivazione dei pazienti a seguire le raccomandazioni mediche in merito al necessità di una costante espansione del regime motorio.
La conduzione della riabilitazione psicologica ha un effetto positivo sul ripristino della capacità lavorativa dopo LKSH. Nel corso di questo studio sono state rilevate differenze significative per quanto riguarda quei pazienti che non hanno lavorato prima dell'operazione: quasi la metà dei pazienti che non hanno lavorato prima della LSCH nel gruppo principale (e solo il 10% nel gruppo di controllo) è tornata a lavoro entro la fine dell'anno di osservazione (Fig. 4). I pazienti che sono tornati al lavoro hanno iniziato a lavorare nella scuola principale dopo 3,7 + 0,3 mesi. dopo l'intervento chirurgico, nel gruppo di controllo - dopo 4,2 + 0,7 mesi.
Allo stesso tempo, la durata della disabilità dei pazienti dopo LKSH era correlata con indicatori della dinamica dello stato psicologico e della qualità della vita dei pazienti: prima i pazienti tornavano al lavoro dopo LKSH, più pronunciata era la diminuzione degli indicatori per il 1° (r = + 0,47; р
Pazienti che hanno subito LKSH. sono eterogenei sia in termini somatici che psicologici, pertanto la maggior parte dei programmi riabilitativi risulta più efficace per determinate categorie di pazienti operati. Al fine di studiare la specificità dell'azione di ciascuno dei metodi applicati di riabilitazione psicologica, nonché di sviluppare indicazioni per il loro utilizzo, è stata effettuata un'analisi comparativa della dinamica della condizione dei pazienti, a seconda del metodo di intervento .
Il presente studio ha confermato l'effetto positivo della terapia di psicorilassamento mediante BIOS sullo stato mentale dei pazienti sottoposti a CABG, soprattutto se affetti da disturbi d'ansia: sullo sfondo del BIOS, è stata osservata una diminuzione meno pronunciata in termini di scale della triade nevrotica (1a di -1,7 + 0, 8, 2° -0,9 + 1,1 e 3° -0,9 + 0,6 punti T) e più pronunciato - sulla 7a scala (-2,9 + 0,6 punti T) rispetto ai gruppi "Scuola" (-3,2 + 1.0, p
È stata accertata l'elevata efficienza della “Scuola per pazienti sottoposti a bypass coronarico”. Alla fine dell'anno di osservazione, i pazienti che hanno frequentato la "Scuola" hanno mostrato indicatori significativamente migliori dello stato psicologico (diminuzione del livello di neurotizzazione, aumento dell'attività e dell'umore) e della qualità della vita rispetto ai pazienti del gruppo BIOS. Insieme a un migliore stato psicologico un anno dopo il CABG, i partecipanti alla Scuola avevano anche indicatori più elevati di attività fisica generale e tolleranza all'esercizio secondo i dati VEM: una tolleranza relativamente alta (potenza massima superiore a 450 kgm / min) è stata riscontrata nell'82% dei pazienti nel gruppo " Scuola "e il 72% del gruppo BIOS. Inoltre, nel gruppo "Scuola" per l'anno di osservazione, c'era un significativamente più pronunciato (p
Non c'è dubbio che i cambiamenti positivi nel gruppo "Scuola" un anno dopo l'intervento sono dovuti all'adempimento più coerente delle raccomandazioni mediche da parte dei pazienti, alla partecipazione attiva al programma di riabilitazione, come risultato dell'influenza della "Scuola" su gli atteggiamenti e le motivazioni corrispondenti dei partecipanti. Ciò è confermato, in particolare, dalle strette correlazioni che abbiamo riscontrato tra l'attuazione delle raccomandazioni per l'attività fisica e il livello di tolleranza all'esercizio secondo i dati VEM, raccomandazioni per una dieta a basso contenuto di colesterolo - e il livello di colesterolo nel sangue (r = + 0,38; p
È stata stabilita una correlazione tra una diminuzione della gravità delle tendenze depressive in un anno di osservazione con un aumento delle prestazioni fisiche e con una diminuzione dei livelli di colesterolo nel sangue. La dinamica dei livelli di colesterolo nel sangue correlata con la dinamica degli indicatori per il 2° (r = +0,43; p
L'utilizzo della metodologia della psicocorrezione complessa, combinando la “Scuola”, il BIOS e la psicofarmacoterapia, contribuisce ad aumentare l'efficacia della riabilitazione psicologica dopo CABG. Lo svolgimento della "Scuola" nell'ambito della complessa psicocorrezione fornisce dinamiche positive di indicatori di prestazioni fisiche, colesterolo nel sangue, pressione sanguigna e una riduzione del numero di fumatori per anno di osservazione.
Allo stesso tempo, nei pazienti sottoposti a psicocorrezione complessa, la dinamica più favorevole dello stato psicologico e degli indicatori di qualità della vita è stata osservata sia alla fine della fase di riabilitazione del sanatorio che durante l'anno di osservazione (se confrontato con i risultati di utilizzando altri metodi di intervento): in particolare, nel gruppo CPC è stato notato il minor numero di profili SMOL aumentati e la QOL totale nel gruppo CPC alla fine dell'osservazione era significativamente più alta rispetto al gruppo BIOS (+ 3,3 + 0,8; + 1,5 + 0,7 punti, rispettivamente, p
Al fine di sviluppare indicazioni per l'uso di vari metodi di riabilitazione psicologica in determinate categorie di pazienti che hanno subito LKSH. vengono studiati i predittori dell'efficacia di questi metodi. L'analisi della partecipazione dei pazienti sottoposti a LKSH nei programmi di riabilitazione in corso ha mostrato che tutti i pazienti dei gruppi School e KPK hanno completato la fase di sanatoria della riabilitazione psicologica, mentre nel gruppo BIOS il 26% dei pazienti ha interrotto il corso dell'intervento psicologico.
Per evidenziare i fattori che consentono di prevedere la partecipazione dei pazienti a programmi riabilitativi tramite BIOS, è stata effettuata un'analisi comparativa degli indicatori di fondo (al momento del ricovero in sanatorio) di 32 pazienti che hanno completato il percorso di terapia psicorilassante e di 11 pazienti che lo hanno interrotto . Secondo i dati ottenuti, nel sottogruppo di pazienti che hanno completato il corso di BIOS, il 70% aveva un'istruzione superiore (tra coloro che hanno interrotto il corso - nel 45% dei pazienti). Secondo il test SMOL, il sottogruppo di coloro che hanno completato il corso BIOS ha mostrato indici leggermente più alti sulle scale della triade nevrotica.
L'analisi dei predittori dell'efficacia della riabilitazione dei pazienti dopo CABG è stata effettuata sul materiale di 32 (74%) pazienti nel gruppo BIOS, 40 (100%) pazienti nel gruppo "Scuola" e 41 (100%) pazienti nel gruppo CBC che ha completato il corso principale di intervento, rispetto ai pazienti nel gruppo di controllo ... Studiando i predittori della dinamica della qualità della vita dei pazienti per un anno di osservazione, è stato rivelato che un aumento dell'indicatore totale di QOL entro la fine dell'osservazione nel BIOS e nei gruppi di controllo nella stragrande maggioranza dei casi è stata osservata nei pazienti. che, al momento del ricovero in sanatorio, differivano nei normali indicatori di stato psicologico secondo i dati SMOL (79% e 82% dei pazienti, rispettivamente). Mentre nei gruppi KPK e "Scuola", l'indicatore QOL totale è aumentato anche in alcuni pazienti (40% e 38%) con disturbi dello stato mentale lievi e moderati.
Il corso principale della terapia psico-rilassante di BIOS è stato completato solo da due terzi dei pazienti, che si sono distinti per un livello di istruzione più elevato e moderati cambiamenti psicopatologici. Se lo stato psicologico dei pazienti non viene modificato e non ci sono praticamente obiettivi per l'influenza psicoterapeutica, la probabilità che i pazienti rifiutino questo intervento è alta. A differenza del BIOS, la tecnica "Scuola" da noi sviluppata viene mostrata a tutti i pazienti che hanno subito CABG, indipendentemente dagli indicatori di fondo dello stato psicosomatico.
Per aumentare l'efficacia della riabilitazione psicologica in pazienti con cambiamenti inizialmente moderatamente pronunciati dello stato psicologico, si raccomanda di combinare la "Scuola" con la terapia psico-rilassante secondo il principio BIOS. Per i pazienti con gravi disturbi psicopatologici prima dell'intervento chirurgico, per i quali le misure riabilitative tradizionali, di regola, non sono molto efficaci, è consigliabile eseguire una psicocorrezione complessa con la "Scuola", BIOS e psicofarmacoterapia in accordo con la principale sindrome psicopatologica.
I fattori psicologici hanno una grande influenza sul processo di riabilitazione dei pazienti che hanno subito CABG, determinandone in gran parte l'efficacia. Sono stati sviluppati nuovi metodi di riabilitazione psicologica dopo CABG. È stato riscontrato che l'uso di metodi psicologici porta non solo a un miglioramento dello stato psicologico dei pazienti dopo l'intervento di CABG, ma aumenta anche significativamente l'efficacia della riabilitazione in generale.
Dopo il CABG, la struttura dei disturbi mentali cambia: aumenta il numero di pazienti con sindromi ipocondriache e asteniche e diminuisce il numero di pazienti con sindrome d'ansia. Un anno dopo l'operazione, nonostante il miglioramento degli indicatori del sistema cardiovascolare, lo stato mentale dei pazienti è peggiore rispetto a prima del CABG, a causa dell'aumento dei disturbi astenici e depressivi.
La capacità lavorativa dei pazienti con cardiopatia ischemica che richiedono un trattamento chirurgico dipende principalmente dal livello di istruzione, dalla motivazione al lavoro e dallo stato psicologico dei pazienti. Tra coloro che non lavoravano prima dell'intervento sono stati individuati tre sottogruppi di pazienti: a) con elevata motivazione al lavoro in combinazione con indicatori di prestazione fisica particolarmente bassi; b) con bassa motivazione a lavorare in combinazione con indicatori relativamente alti di prestazioni fisiche; c) con alterazioni psicopatologiche sotto forma di disturbi astenici e depressivi.
Sono stati identificati i predittori del ritorno al lavoro dopo il CABG: un alto livello di istruzione e motivazione al lavoro, l'assenza di cambiamenti psicopatologici clinicamente significativi, occupazione sul lavoro e bassi indicatori di prestazioni fisiche prima dell'intervento. Il numero di pazienti, virgole al lavoro dopo CABG. diminuisce rispetto al livello preoperatorio, nonostante l'indubbio miglioramento dello stato somatico (diminuzione del numero di pazienti con angina pectoris, aumento significativo delle prestazioni fisiche). Il ritorno al lavoro ha un effetto positivo sulla dinamica dei principali indicatori di riabilitazione dopo CABG, aumentando notevolmente le prestazioni fisiche, il livello di riadattamento psicologico e la qualità della vita dei pazienti. Il ritorno al lavoro dopo l'intervento chirurgico dovrebbe essere visto come un compito autonomo, la cui soluzione è importante per migliorare l'efficacia dei programmi riabilitativi nei pazienti sottoposti a CABG.
È stata sviluppata la metodologia "Scuola per pazienti sottoposti a intervento di CABG", che si basa su una discussione di gruppo sui problemi più urgenti per questa categoria di pazienti (aumento delle prestazioni fisiche, ripristino dei rapporti coniugali, ritorno al lavoro, questioni di prevenzione secondaria) al fine di formare atteggiamenti adeguati e migliorare la motivazione dei pazienti a partecipare attivamente al programma riabilitativo. L'uso di questo metodo porta a: a) un'attuazione più rigorosa delle raccomandazioni per aumentare il volume di attività fisica e aumentare la tolleranza all'esercizio (secondo i dati VEM); b) rispetto delle raccomandazioni per una dieta a basso contenuto di colesterolo e per l'abbassamento dei livelli di colesterolo nel sangue; c) abbassare il livello elevato di pressione sanguigna; d) una significativa diminuzione del numero di pazienti che continuano a fumare; e) miglioramento dello stato psicologico; f) migliorare la qualità della vita dei pazienti.
Considerata la grande influenza dei fattori psicologici sul processo riabilitativo dopo LKSH, è necessario fornire una valutazione dello stato psicologico dei pazienti inviati per l'intervento chirurgico. Uno dei metodi più economici e adeguati per questo compito è il test psicologico SMOL. Lo stesso test, così come la metodologia "Quality of Life", è consigliabile utilizzare come metodi di controllo durante la riabilitazione.
Poiché i cambiamenti psicopatologici prima dell'intervento sono un fattore prognosticamente sfavorevole in termini di ripristino delle prestazioni fisiche, qualità della vita e ritorno al lavoro dopo l'intervento chirurgico, è necessario attuare misure psicopreventive già nel periodo preoperatorio.
Nell'ambito di eventuali programmi riabilitativi per pazienti che hanno subito CABG, è consigliabile condurre una "Scuola per pazienti che hanno subito un intervento di CABG", che permetta ai pazienti di formare una risposta adeguata alla situazione dopo l'intervento chirurgico, idee corrette sulla malattia esistente e modi per ripristinare la capacità lavorativa, nonché modi per prevenire ulteriori progressi della malattia.
Per la riabilitazione psicologica in pazienti con lievi cambiamenti psicopatologici, è indicata la terapia psico-rilassante e nei pazienti con cambiamenti psicopatologici più pronunciati (soprattutto depressivi e ipocondriaci) vengono prescritti farmaci psicotropi. Poiché il ritorno al lavoro di per sé ha un effetto positivo sulla dinamica dei principali indicatori di riabilitazione dopo l'intervento chirurgico, è necessario aumentare la motivazione al lavoro e promuovere l'occupazione dei pazienti che hanno subito CABG.
Sanatorio-resort fase del trattamento riabilitativo
L'appendice n. 3 all'ordine n. 273 del Ministero della salute e dello sviluppo sociale della Federazione Russa dell'11 aprile 2005, n. 273 fornisce raccomandazioni sulla selezione medica dei pazienti dopo che il CABG è stato inviato per la riabilitazione a sanatori cardiologici specializzati.
La selezione medica dei pazienti dopo l'innesto di bypass coronarico, inviati per la riabilitazione in sanatori specializzati, viene effettuata dalla commissione medica dell'istituto medico e preventivo competente. La decisione della commissione medica di inviare il paziente al sanatorio è redatta da una conclusione nella tessera sanitaria del degente, iscritta nel registro dei voucher e nel registro delle registrazioni delle conclusioni della commissione medica.
I pazienti che hanno subito un bypass coronarico non prima di 14 giorni dopo l'operazione sono soggetti a riabilitazione in sanatori, in condizioni soddisfacenti, in assenza di complicanze postoperatorie, che non necessitano di medicazioni, in grado di fare da sé, con attività fisica che consente di percorrere almeno 1500 m dosati in 3 dosi con andatura di 60-70 passi al minuto e salire le scale di un piano. Il livello di attività fisica di un paziente è stabilito in un ospedale chirurgico di un'istituzione medica e profilattica secondo i criteri sviluppati e deve corrispondere alle classi funzionali I, II, III.
È consentito fare riferimento a un sanatorio di pazienti con insufficienza circolatoria non superiore allo stadio IIa; forma normo- o bradiaritmica di fibrillazione atriale costante; una singola extrasistole; blocco atrioventricolare non superiore a I grado; ipertensione arteriosa stadio I, II; diabete mellito di tipo II (non insulino-dipendente) in fase di compensazione.
Controindicazioni per l'invio di pazienti per riabilitazione in sanatorio: 1) una condizione equivalente alla classe funzionale IV (angina pectoris a riposo e basso sforzo fisico); 2) insufficienza circolatoria al di sopra dello stadio Pa; 3) gravi disturbi del ritmo cardiaco e della conduzione (parossismi di fibrillazione atriale e flutter atriale, che si verificano due o più volte al mese, tachicardia parossistica con una frequenza di attacchi superiore a 2 volte al mese, extrasistole politopica o di gruppo, blocco atrioventricolare II - III grado, blocco cardiaco completo); 4) ipertensione arteriosa di stadio III, ipertensione sintomatica con decorso maligno; 5) aneurisma aortico; 6) complicanze tromboemboliche ricorrenti; 7) violazione della circolazione cerebrale nella fase acuta o subacuta; 8) diabete mellito di tipo I, di tipo II nella fase di subcompensazione e scompenso della circolazione periferica; 9) trombosi dello shunt, manifestata clinicamente da infarto miocardico acuto, disturbi del ritmo complessi, insufficienza cardiaca acuta; 10) arresto cordiaco acuto; 11) sanguinamento gastrico, intestinale; 12) mediastinite, pericardite; 13) controindicazioni generali che escludono il rinvio dei pazienti a un sanatorio (malattie infettive e veneree in forma acuta o contagiosa, malattie mentali, malattie del sangue in fase acuta, neoplasie maligne, malattie concomitanti in fase di scompenso o esacerbazione).
Ginnastica terapeutica, attività fisica dosata nei pazienti dopo CABG nella fase sanatoria del trattamento riabilitativo
I temi della riabilitazione fisica in fase sanatoria (esercizi terapeutici, attività fisica dosata, metodi di valutazione) in pazienti con malattia coronarica dopo CABG, a seconda della gravità, sono stati sviluppati e introdotti nella pratica del Sanatorio Cardiologico Samara intitolato a V.P. Chkalova (Deryabin AI, 1999).
Secondo i dati dell'autore, la riabilitazione fisica è una componente chiave del trattamento riabilitativo dei pazienti con malattia coronarica dopo un intervento di CABG. Nel periodo postoperatorio, i pazienti sono nel reparto di cardiochirurgia per 24-30 giorni. A causa dell'ipocinesia prolungata, spesso sviluppano ipotensione ortostatica e tachicardia. Dopo il trattamento nel reparto di cardiochirurgia, i pazienti vengono trasferiti nel reparto di riabilitazione del sanatorio. La durata della fase di sanatorio è di 24 giorni. I pazienti sono sottoposti a trattamento riabilitativo in sanatorio cardiologico dopo una correzione chirurgica adeguatamente eseguita sui vasi del cuore, che non hanno controindicazioni mediche, che hanno raggiunto un livello di attività fisica che consente loro di camminare fino a 1500 metri in 2- 3 dosi, ad un ritmo di 60-70 passi al minuto, salire le scale per 2 rampe senza disagi significativi.
Controindicazioni per il rinvio al reparto di riabilitazione sanatoria: ferite chirurgiche non cicatrizzate, insufficienza circolatoria al di sopra dello stadio NK2L, gravi aritmie cardiache e della conduzione (frequenti parossismi di fibrillazione atriale e flutter, tachicardia parossistica, extrasistole di alto grado secondo Laun, blocco atrioventricolare) NK stadio 2B-3 della malattia, ipertensione sintomatica con decorso maligno, aneurismi aortici, complicanze tromboemboliche ricorrenti, accidenti cerebrovascolari in fase acuta o subacuta, trombosi dello shunt, manifestate clinicamente da infarto miocardico acuto o aritmie complesse, insufficienza cardiaca acuta, emorragie acute di varia natura localizzazione, mediastinite, pericardite.
Tutti i pazienti, al momento del ricovero nel reparto di riabilitazione del sanatorio, vengono esaminati dal medico curante, dal capo del dipartimento e dal medico degli esercizi di fisioterapia. Per una valutazione preliminare della funzione del sistema cardiovascolare, viene eseguito un carico di controllo - 300-600 metri su terreno pianeggiante con un'andatura di 60-70 passi al minuto. La risposta allo stress può essere valutata come adeguata, incerta e patologica.
Risposta adeguata: nessun dolore, condizioni soddisfacenti, il numero di battiti cardiaci dopo l'esercizio al livello iniziale o aumenta di 10-20 battiti al minuto e arriva a quello iniziale entro 3-5 minuti; la pressione sanguigna sistolica non cambia o aumenta di 20-30 mm Hg. Art., ma entro 3-5 minuti arriva ai dati iniziali: la pressione sanguigna della diastole e rimane al livello iniziale, diminuisce o aumenta di 5-10 mm Hg. ns; la frequenza respiratoria praticamente non cambia o aumenta di 2-4 in 1 minuto e ritorna rapidamente a quella iniziale.
Reazione incerta: quando si esegue un carico, appare un dolore atipico a breve termine nell'area del torace, che non richiede l'assunzione di nitroglicerina. La frequenza cardiaca aumenta di 10-20 battiti al minuto e non torna alla normalità dopo 5 minuti; la pressione sanguigna sistolica aumenta di 20-30 mm Hg. Arte. e non arriva ai dati iniziali entro 5 minuti; Diminuzione della pressione sanguigna sistolica e diastolica di 5-10 mm Hg. Arte. senza una diminuzione della pressione del polso; lamentele dei pazienti sulla comparsa di lieve mancanza di respiro e un aumento del numero di respiri di 4-6 al minuto.
Reazione patologica: quando si esegue il carico, il dolore si verifica dietro lo sterno, che viene interrotto da 1-2 compresse di nitroglicerina o dall'iniezione di analgesici; la frequenza cardiaca aumenta di oltre 20 battiti al minuto; la comparsa di una forte bradicardia e di eventuali disturbi del ritmo; diminuzione della pressione sanguigna sistolica e diastolica di 20 mm Hg. Arte. e altro; aumento della pressione sanguigna sistolica di 35-40 mm Hg. Arte. e altro; aumento della pressione diastolica di 20 mm Hg. Arte. e altro; la frequenza respiratoria aumenta di 10 o più per 1 minuto; lamentele dei pazienti di debolezza generale, mancanza di respiro.
Nella fase del sanatorio del trattamento riabilitativo, l'espansione del regime motorio, l'attivazione del paziente può portare all'identificazione di segni latenti di insufficienza coronarica. Pertanto, lo stato funzionale del sistema cardiovascolare e le sue capacità di riserva possono essere valutati con esercizio veloergometrico (VEM), stimolazione elettrica transesofagea del cuore (TEE) ed ecocardiografia.
Secondo la reazione al carico di controllo, i risultati di VEM. CPES ed ecocardiografia per determinare il livello individuale di attività fisica, tutti i pazienti sono divisi in 2 gruppi. Il 1o gruppo comprende pazienti senza complicazioni nel periodo postoperatorio, insufficienza coronarica cronica non superiore alla II classe funzionale di angina pectoris secondo la classificazione VKNC (secondo VEM - tolleranza all'esercizio 450-600 kgm / min, doppio prodotto 218-277 cu) o secondo i risultati del CPES - il grado di restrizione della riserva coronarica è medio, secondo l'ecocardiografia - la frazione di eiezione non è inferiore al 45%, l'insufficienza circolatoria cronica non è superiore allo stadio 1 secondo la classificazione di ND Strazhesko e V.Kh. Vasilenko.
Il 2° gruppo comprende pazienti con complicanze nel periodo postoperatorio (pericardite, pleurite, diastasi moderata dello sterno, ferite non cicatrizzanti a lungo termine della parte inferiore della gamba o complicanze post-tromboflebitiche), insufficienza coronarica cronica corrispondente alla III classe funzionale di angina pectoris (secondo VEM - tolleranza all'esercizio 300 kgm / min, doppio prodotto 151-217 cu), secondo i risultati di CPES, il grado di restrizione della riserva coronarica è significativo, secondo l'ecocardiografia, la frazione di eiezione è inferiore a 45%, insufficienza circolatoria cronica di stadio II A.
Nei pazienti sia del 1° che del 2° gruppo selezionato, con il carico di controllo il primo giorno di ricovero in sanatorio, si possono identificare tutti e tre i tipi di reazioni. Se, con il carico di controllo, la reazione è adeguata, viene immediatamente prescritto un complesso di esercizi di fisioterapia per il corrispondente gruppo di pazienti. Se la risposta al carico di controllo è incerta, il giorno successivo si ripete la camminata dosata di controllo. Se la reazione è patologica, il paziente viene osservato per 3 giorni, viene eseguita la correzione farmacologica delle violazioni corrispondenti, dopodiché viene eseguito un carico di controllo ripetuto.
Il principale metodo di riabilitazione fisica dei pazienti sono gli esercizi di fisioterapia (terapia fisica). La terapia fisica prevede la partecipazione attiva del paziente al suo trattamento. L'esperienza lavorativa dimostra che un regime motorio attivo e correttamente impostato ha un buon effetto terapeutico, rafforza la volontà del paziente, ha un effetto psicoterapeutico e sviluppa l'adattamento funzionale del corpo a quegli stress fisici che dovrà affrontare nella vita di tutti i giorni. Sotto l'influenza dell'allenamento fisico, vengono attivati tutti i tipi di metabolismo e fattori extracardiaci, la funzione cardiaca migliora, la produzione di sangue aumenta in una contrazione, aumenta la contrattilità miocardica, aumenta il flusso sanguigno nella periferia, migliora la sintesi proteica miocardica, migliora l'escursione toracica, la mobilità del diaframma aumenta e l'efficienza aumenta malata.
L'intero programma di allenamento fisico si basa sul principio di un aumento graduale dei carichi ed è strettamente individualizzato. La terapia fisica nella fase del sanatorio si basa su ginnastica correttiva, camminata dosata, camminata sulle scale, percorso della salute. Ogni forma di terapia fisica ha una parte introduttiva, principale e finale. A seconda del livello di attività, la parte principale è del 50-80% della durata totale della procedura, introduttiva e finale - 10-25%, rispettivamente.
La determinazione del volume dell'attività fisica dipende dalle condizioni del paziente, dalle complicanze nel periodo postoperatorio, dalle malattie concomitanti, dal grado di idoneità fisica allo stadio stazionario, dal livello di idoneità alla malattia presente, dallo stato psicoemotivo del paziente e dall'appartenenza al corrispondente gruppo selezionato di pazienti. Durante il giorno, quando si prescrivono varie forme di terapia fisica, è necessario tenere conto dell'ora dei pasti, dei massaggi e di altre procedure. Quindi, ad esempio, la ginnastica correttiva, la camminata dosata vengono eseguite 1-1,5 ore dopo un pasto; l'intervallo tra il massaggio e l'allenamento fisico dovrebbe essere di almeno 1 ora.
Il compito della ginnastica correttiva è l'adattamento graduale del cuore all'aumento dello stress. La ginnastica comprende esercizi di respirazione, sviluppo muscolare, esercizi correttivi, esercizi che migliorano il flusso sanguigno al cervello (esercizi oculomotori, movimenti della testa e del busto eseguiti a un ritmo lento e di piccola ampiezza) e rilassamento. La procedura di ginnastica terapeutica inizia nella parte introduttiva con esercizi di respirazione. Grazie al lavoro dei muscoli respiratori, del diaframma, delle variazioni della pressione intratoracica, aumenta il flusso sanguigno al cuore e ai polmoni. Questo migliora lo scambio di gas, i processi redox, prepara i sistemi cardiovascolare e respiratorio per aumentare il carico.
Nella parte principale della procedura, è necessario osservare la corretta sequenza di inclusione di vari gruppi muscolari (piccolo, medio, grande). È necessario eseguire movimenti senza forti sollecitazioni di potenza, piegamenti profondi e squat senza supporto. L'attività fisica è aumentata dall'uso di esercizi con oggetti (bastoncini da ginnastica, gomma e palline gonfiabili) nella fase del trattamento del sanatorio, l'inclusione di movimenti ciclici (vari tipi di camminata, jogging lento), l'introduzione di elementi di giochi all'aperto. Dopo la parte finale della procedura di ginnastica terapeutica, vengono eseguiti elementi di training autogeno, contribuendo a un riposo più completo, autoipnosi calmante e intenzionale.
La camminata dosata è la forma più importante di terapia fisica per i pazienti dopo CABG in un sanatorio. È il rimedio più accessibile, familiare e formativo per la terapia fisica. Camminare è un movimento ciclico caratterizzato da un livello di stress più stabile. Durante la camminata, lavorano grandi muscoli del tronco, a causa dei quali la respirazione si approfondisce, la ventilazione dei polmoni aumenta di 3-4 volte, i processi metabolici e il consumo di energia aumentano rispetto ai dati iniziali del riposo. La deambulazione dosata dovrebbe corrispondere strettamente alle capacità funzionali del paziente.
Con la camminata dosata, è necessario osservare le seguenti regole: è necessario camminare con qualsiasi tempo, ma non inferiore a una temperatura dell'aria di -20 gradi o -15 gradi nel vento e non superiore a +25 gradi; il miglior tempo di percorrenza è dalle 11-00 alle 13-00 e dalle 17-00 alle 19-00; vestiti e scarpe dovrebbero essere larghi, comodi, leggeri; mentre si cammina è vietato parlare e fumare; osservare rigorosamente la tecnica di camminata dosata.
Tecnica di camminata dosata: prima di camminare, è necessario riposare per 5-7 minuti, contare il polso; quando si cammina, prestare attenzione alla postura; il ritmo della camminata può essere: lento 60-70 passi al minuto (velocità 3-3,5 km all'ora - 1 km in 20 minuti); media - 70-80 passi al minuto (velocità 3,5-4 km all'ora - 1 km in 15 minuti); veloce - 80-90 passi al minuto (velocità 4,5-5 km all'ora - 1 km in 12 minuti); molto veloce - 100-110 passi al minuto (velocità 5-6 km all'ora - 1 km in 10 minuti); si considera un carico di allenamento al quale il polso raggiunge il polso di allenamento (il polso è di 10-20 battiti in più rispetto a quello iniziale a riposo); in caso di dolore nella regione del cuore, interruzioni, palpitazioni pronunciate, la deambulazione deve essere interrotta; la frequenza cardiaca massima non deve superare la frequenza cardiaca di allenamento impostata.
I primi 2-3 giorni di permanenza nel reparto di riabilitazione, il paziente mantiene il livello di attività fisica raggiunto nella fase stazionaria al momento della dimissione. Offriamo schemi per il trattamento riabilitativo dei pazienti dopo l'intervento di CABG nella fase di riabilitazione del sanatorio (vedi Allegato 3 e 4). Con la camminata dosata, è necessario tenere un diario di autocontrollo, in cui viene registrato il polso a riposo dopo l'esercizio. Nella fase del sanatorio, dopo l'intervento di CABG, il ritmo della deambulazione viene selezionato individualmente, ma più spesso è lento. Quando lasci il sanatorio, la distanza può essere raddoppiata. Sia dopo la ginnastica che dopo aver camminato, si consiglia di riposare stando seduti o sdraiati.
L'esercizio fisico sulle scale è sicuro per la maggior parte dei pazienti ed è una componente obbligatoria dell'allenamento fisico. È un esercizio a breve termine. Devi seguire rigorosamente le regole per salire le scale. Le scale per esercizi a piedi per i pazienti vengono eseguite all'interno di uno o due piani. A seconda delle condizioni del paziente, può essere lento (un passo ogni 3 secondi), medio (1 passo ogni 2 secondi) e veloce (1 passo ogni 1 secondo). Al termine della permanenza in sanatorio, si consiglia di salire le scale a passo medio e veloce.
Quando si salgono i gradini delle scale, è necessario ricordare che l'inalazione viene presa a riposo, durante l'espirazione vengono superati 3-4 gradini, quindi c'è una pausa di riposo e inspirazione. La discesa dalle scale viene conteggiata per il 30% della salita. Il numero di allenamenti durante il giorno può essere compreso tra 1 e 5. Una valutazione approssimativa della salita ai piani in base alla frequenza cardiaca. Sali 4-5 piani a un ritmo normale (60 passi in 1 minuto) senza fiato corto: il polso sotto i 100 è eccellente, 120 è buono, 140 è mediocre, sopra 140 è cattivo.
Nel processo di trattamento riabilitativo dei pazienti sottoposti a chirurgia ACS, per la valutazione del grado di fitness, viene attribuita grande importanza a metodi di ricerca aggiuntivi e strumentali, che consentono di fornire informazioni oggettive sulle riserve funzionali del sistema cardiovascolare. Questi metodi, prima di tutto, includono l'ergometria della bicicletta e la stimolazione elettrica transesofagea del cuore. La VEM nei pazienti dopo CABG viene eseguita per determinare la tolleranza individuale all'attività fisica, per programmare l'attività fisica nella ginnastica terapeutica e per valutare l'efficacia della terapia fisica.
Lo studio dovrebbe iniziare non prima di 2 ore dopo un pasto. Il giorno dello studio, è necessario cancellare tutti i farmaci attivi coronarici, i beta-bloccanti e i glicosidi cardiaci vengono cancellati in 2 giorni. Prima dell'inizio dello studio, al paziente viene spiegato lo scopo, il compito e il metodo di esame per alleviare la tensione psicoemotiva. Un elettrocardiogramma viene registrato in 12 derivazioni convenzionali e nel cielo.
In posizione supina, e poi in posizione seduta, viene misurata la pressione sanguigna e viene determinata la frequenza respiratoria. Per determinare le prestazioni fisiche nei pazienti dopo l'intervento di CABG, è meglio utilizzare un test continuo passo dopo passo. La potenza del carico è espressa in kgm/min o watt (W). 1 W è pari a 6 kgm/min. Il carico iniziale è di 25 W, con un successivo aumento di 25 W ogni 3 minuti.
Durante il carico, oltre all'osservazione generale del paziente, viene costantemente monitorato l'elettrocardiogramma. La registrazione di un elettrocardiogramma e la misurazione della pressione sanguigna vengono eseguite alla fine di ogni minuto del carico, nonché immediatamente dopo la sua conclusione e alla fine di 1, 2, 3, 5, 7, 10 minuti di riposo.
Nel determinare la tolleranza individuale all'attività fisica, è necessario identificare i primi segni di deterioramento dello stato del sistema cardiovascolare durante lo sforzo fisico al fine di prevenire l'aggravamento dei cambiamenti iniziati e stabilire il livello di stress che li ha causati .
Allo stesso tempo, sotto il cambiamento iniziale dello stato del sistema cardiovascolare durante un test con carico, dovrebbe essere compreso sia il deterioramento del flusso sanguigno coronarico, sia l'indebolimento della capacità contrattile del cuore e la violazione di i processi di eccitabilità nel miocardio. In questo caso, stiamo parlando dei criteri per la terminazione del campione e non dei criteri per i campioni positivi e negativi.
Vengono utilizzati criteri clinici ed elettrocardiografici per la cessazione dell'esercizio. Criteri clinici: raggiungimento della frequenza cardiaca submassimale correlata all'età; un attacco di angina pectoris; diminuzione della pressione sanguigna sistolica del 20-30% del livello iniziale o assenza del suo aumento con l'aumentare del carico; diminuzione della pressione del polso inferiore a 20 mm Hg. Arte .; aumento della pressione arteriosa sistolica superiore a 200 mm Hg. Arte. e pressione diastolica superiore a 120 mm Hg. Arte .; un attacco di soffocamento, grave mancanza di respiro; grave debolezza; vertigini, nausea, forte mal di testa; rifiuto del paziente da ulteriori test.
Gli standard di età per la frequenza cardiaca massima al culmine dell'attività fisica sono ampiamente noti e sono presentati sotto forma di tabelle e nomogrammi. Nella pratica cardiologica, l'esercizio submassimale del 75% più comune.
Criteri elettrocardiografici: diminuzioni orizzontali, oblique verso il basso, a forma di depressione nel segmento ST di 1 mm o più; diminuzione obliqua del segmento ST con una diminuzione del punto 1 di 2 mm, il segmento OX (dall'inizio dell'onda Q al punto di intersezione del segmento ST con la linea isoelettrica) è 50% o più del corrispondente QT intervallo; sollevamento del segmento ST di 1 mm o più; frequenti (4:40) extrasistoli e altri disturbi dell'eccitabilità miocardica (tachicardia parossistica, fibrillazione atriale); violazione della conduzione atrioventricolare e intraventricolare; un cambiamento nel complesso QRS: un forte calo della tensione dell'onda R, approfondimento e allargamento delle onde Q e QS precedentemente esistenti, la transizione delle onde Q a QS; un aumento dell'ampiezza dell'onda R nella parte destra del torace conduce (come segno di un aumento della pressione telediastolica); eventuali variazioni dell'onda T: inversione, inversione, approfondimento o diminuzione dell'ampiezza dell'onda T negativa.
La comparsa di almeno uno dei suddetti criteri clinici ed elettrocardiografici è un'indicazione per l'interruzione del test. Quando si esegue il VEM, viene calcolato il valore del "doppio prodotto" - come indicatore della riflessione indiretta del consumo di ossigeno da parte del miocardio, che consente di valutare le capacità funzionali del cuore. Il "doppio prodotto" (DP) è determinato dalla formula:
![]()
Alti tassi di DP indicano elevate capacità funzionali del cuore (tabella). Se non è possibile eseguire l'ergometria della bicicletta per determinare la tolleranza all'esercizio, si consiglia di calcolare il carico dei pazienti in base alla frequenza cardiaca (HR) come percentuale della riserva cardiaca (OMS, Ufficio europeo).
Tabella 81

Si calcola come segue: РС = (190- età) - polso a riposo. L'aumento massimo consentito del numero di contrazioni cardiache durante l'esercizio viene calcolato tenendo conto del gruppo selezionato a cui appartiene il paziente. Per i pazienti del 1° gruppo - nelle prime due settimane - 60% di SM, con successivo aumento all'80% di SM. Per i pazienti del 2° gruppo - nelle prime due settimane - 40% di SM, con successivo aumento al 60% di SM. La formula per determinare il ritmo della camminata (Aronov D.M. et al., 1998):
X = 0,042 * M + 0,1 5 * 4 + 65,5, dove X è il ritmo di camminata (passi al minuto); M - potenza di soglia (W); H è la frequenza cardiaca all'altezza del carico durante l'ergometria della bicicletta. La formula per determinare la velocità di camminata (Maslennikov O.V. et al., 1998):
Y = 0,081 * W 1,257, dove Y è la velocità di movimento del paziente (km/h); W è la potenza del carico in watt. Quando si esegue la VEM, la determinazione della SM, il ritmo della deambulazione nel reparto di riabilitazione, viene sempre preso in considerazione il background medico su cui si trova il paziente, influenzando gli indicatori delle situazioni di emergenza "C, pressione sanguigna, condizioni del paziente (nitrati, beta- bloccanti, calcioantagonisti, glicosidi cardiaci).
La stimolazione elettrica transesofagea è una metodica di ricerca elettrofisiologica non invasiva eseguita per chiarire la diagnosi di una serie di aritmie cardiache complesse o come test da sforzo nella malattia coronarica. La CPES può essere eseguita al posto della bicicletta ergometrica, essendo un tipo di prova da sforzo con l'unica differenza che il corpo non ha un significativo debito di ossigeno a causa del lavoro intensivo di grandi gruppi muscolari. Pertanto, la cessazione della stimolazione più rapida della cessazione dell'attività fisica porta al ripristino dello stato iniziale del paziente e lo studio diventa meno pericoloso in relazione al danno miocardico.
Inoltre, lo studio può essere eseguito nei casi in cui la VEM è impossibile a causa di patologie dell'apparato muscolo-scheletrico, ipertensione arteriosa concomitante e malattie vascolari degli arti inferiori. Le controindicazioni al CPES sono: periodo acuto di infarto miocardico (prima di 10-14 giorni dall'inizio della malattia); malattie dell'esofago; violazione acuta della circolazione cerebrale; complicanze tromboemboliche. Il giorno dello studio, i farmaci attivi coronarici vengono annullati, ad eccezione della nitroglicerina, se necessario.
Il CPES viene eseguito secondo il metodo generalmente accettato. Un pacemaker esofageo EKS-P-02 è stato utilizzato per imporre un ritmo. La frequenza di stimolazione iniziale era del 10% superiore alla frequenza cardiaca iniziale. Gli studi sono stati effettuati aumentando la frequenza di stimolazione di 10 impulsi/minuto, fino alla comparsa dei criteri diagnostici per la terminazione del campione. In ogni fase della stimolazione, la pressione sanguigna viene misurata secondo Korotkov e un ECG viene registrato con un oscilloscopio continuo e un controllo rigoroso. Il tempo di stimolazione in ogni fase è di 1 minuto.
La frequenza di stimolazione alla quale compaiono i primi segni di deterioramento del flusso sanguigno coronarico viene presa come soglia. Vengono valutate le modifiche identificate nell'ultima stimolazione e nei primi complessi ECG post-stimolazione. I criteri per limitare la stimolazione della soglia sono: elevazione del segmento ST di 1 mm o più al di sopra della linea isoelettrica; diminuzione orizzontale o obliqua del segmento ST di 1 mm o più e della durata di almeno 80 msec. dopo il punto 1; inversione o inversione dell'onda T; la comparsa di extrasistole; il verificarsi di un attacco di angina pectoris.
A seconda della frequenza di stimolazione alla quale compaiono i segni di insufficienza coronarica, viene valutato il grado di restrizione della riserva coronarica. Ci sono tre gradi di restrizione della riserva coronarica (Sidorenko B.A., 1985). 1o grado (minore) - la comparsa di segni di insufficienza coronarica a una frequenza di stimolazione massima di almeno 160 impulsi al minuto. 2o grado (medio): la comparsa di segni di insufficienza coronarica a una frequenza di stimolazione di 140-160 impulsi al minuto. 3o grado (significativo) - la comparsa di segni di insufficienza coronarica a una frequenza di stimolazione fino a 140 impulsi al minuto.
Nei pazienti dopo intervento di CABG, se la VEM non è possibile, il livello di tolleranza all'esercizio viene determinato utilizzando il TPS quando viene raggiunta la frequenza soglia di stimolazione. In tali pazienti, i segni di un flusso sanguigno coronarico alterato compaiono, di regola, a una bassa frequenza di stimolazione. In questo caso, la stimolazione dovrebbe essere interrotta già con cambiamenti ECG minimi. Conoscendo la frequenza cardiaca di soglia rilevata durante VEM, o la frequenza di soglia di stimolazione rilevata durante HPES, è possibile calcolare la frequenza cardiaca consentita durante l'attività fisica in un particolare paziente. Per i pazienti del 1° gruppo: frequenza cardiaca ammessa = frequenza cardiaca a riposo + 60% -80% (frequenza cardiaca soglia - frequenza cardiaca a riposo), 60% - nelle prime due settimane, 80% - nelle settimane successive. Per i pazienti del 2° gruppo: frequenza cardiaca ammessa = frequenza cardiaca a riposo + 30% -60% (frequenza cardiaca soglia - frequenza cardiaca a riposo). 30% - nelle prime due settimane, 60% - nelle settimane successive.
Il controllo su varie forme di terapia fisica dovrebbe essere obbligatorio. Il controllo viene effettuato da un medico, dal metodologo della terapia fisica e dal paziente stesso. Prima di tutto, è necessario prendere in considerazione la sensazione soggettiva del paziente (attacchi di angina pectoris, disturbi del ritmo, affaticamento e segni esterni di affaticamento - comparsa di mancanza di respiro, pallore o arrossamento della pelle del viso, cianosi, esercizio fisico impreciso prestazione). Da test oggettivi, le letture del polso vengono costantemente utilizzate. Il conteggio dell'impulso viene effettuato in 10-15 secondi con un ricalcolo di 1 minuto. L'attenzione è rivolta non solo alla frequenza del polso, ma anche al suo ritmo. Il polso viene contato prima dell'inizio dell'attività fisica, all'altezza del carico e dopo la sua fine con la stessa posizione del paziente in cui sono stati presi in considerazione i dati iniziali.
Il periodo di recupero è molto importante. Non dovrebbe essere più di 3-5 minuti per tutti gli indicatori (ECG, pressione sanguigna, frequenza cardiaca). I pazienti che soffrono di ipertensione, l'attività fisica è data sotto il controllo della pressione sanguigna. Un tipo favorevole di reazione al carico è il benessere generale del paziente, un aumento della frequenza cardiaca all'altezza del carico non supera la frequenza cardiaca di allenamento della modalità motoria, senza un aumento del numero di extrasistoli , un leggero aumento del numero di respiri di 4-5 al minuto, un aumento della pressione sistolica di 5-30 mm Hg ... Art., con stabilità o diminuzione della diastolica (quest'ultima può aumentare leggermente all'altezza del carico di 5-10 mm Hg. senza una diminuzione della pressione del polso).
Nel periodo di recupero, tutti gli indicatori indicati dovrebbero tornare ai loro valori originali. La diminuzione o la scomparsa delle extrasistoli durante la procedura di terapia fisica, disponibile a riposo, è considerata un indicatore favorevole. Una reazione sfavorevole del sistema cardiovascolare del paziente all'attività fisica è caratterizzata dalla comparsa di affaticamento, pallore o arrossamento della pelle del viso, cianosi, mancanza di respiro, aumento pronunciato della frequenza cardiaca, comparsa o aumento del numero di extrasistoli, un forte aumento della pressione sanguigna con una diminuzione della pressione del polso.
È molto sfavorevole se questi cambiamenti si manifestano non solo all'altezza del carico, nella parte finale, ma anche nel periodo di recupero. Il monitoraggio della frequenza respiratoria è necessario se il paziente ha mancanza di respiro. In questo caso, il numero di respiri viene contato in 30 secondi e ricalcolato in 1 minuto.
La psicoterapia, a partire dall'arrivo del paziente al sanatorio, dovrebbe circondarlo in tutte le fasi del trattamento. Tutti i pazienti ricoverati in sanatorio dall'ospedale vengono inviati per la consultazione a uno psicoterapeuta. Tratti rivelati della personalità, manifestazioni premorbose, psicopatologiche, reazione alla malattia. Tutti i pazienti sono sottoposti a mediazione psicoterapeutica e potenziamento del complesso terapeutico: regime di sanatorio, terapia dietetica, terapia fisica, procedure di fisioterapia.
Lo scopo della mediazione psicoterapeutica è preparare il paziente a un trattamento di successo, creare in lui uno sfondo emotivo positivo in previsione dell'effetto del trattamento. Durante la procedura di terapia fisica, il metodologo spiega al paziente cosa succede nel suo corpo durante l'esecuzione degli esercizi e come cosa è utile per lui. Più dettagliata è la descrizione dell'effetto positivo, maggiore è l'efficacia del trattamento. Gli esempi di cui sopra di cura riuscita con questo metodo hanno lo stesso effetto. Successivamente, è necessario formare una prospettiva di trattamento, descrivendo le fasi della dinamica clinica.
Un esercizio psicoterapeutico inizia con la prima conversazione con il paziente e viene svolto quotidianamente in tutte le procedure di terapia fisica, e in particolare nella ginnastica terapeutica. Il metodologo impartisce comandi per l'esercizio a voce alta, chiara, impressionante. In una lezione vengono mediati 3-6 degli esercizi più familiari. Quando si eseguono tutti gli altri esercizi, l'attenzione del paziente è focalizzata sulla tecnica della loro attuazione, in combinazione con la respirazione.
Il training autogeno comprende i seguenti esercizi: rilassamento; calorosamente; impennata; autoipnosi mirata; Attivazione. Durante il rilassamento, tutti i muscoli che non sono coinvolti nel mantenimento dell'equilibrio sono rilassati in sequenza: i muscoli delle gambe del piede, della parte inferiore della gamba, della coscia sono rilassati; i muscoli delle mani sono rilassati: dita, palmi, avambracci, spalle; i muscoli del tronco sono rilassati: l'addome, il torace, la schiena (dal basso verso l'alto); i muscoli del collo, della testa, del viso, della fronte, degli occhi, delle guance, del mento si rilassano. Tutti i muscoli sono rilassati, calmi.
Ci sarà una sensazione costante di piacevole tepore in tutto il corpo. Il corpo è immerso in acqua calda, come se i caldi raggi del sole lo riscaldassero. Le gambe si scaldano, i piedi si scaldano e appare una sensazione di formicolio nelle piante dei piedi. Questo dilata i piccoli vasi. Il calore si diffonde alle gambe, alle cosce. A poco a poco, una sensazione di calore sorge nelle mani, le mani e i palmi diventano caldi. In loro appare una leggera sensazione di formicolio, il calore passa negli avambracci, nelle spalle. Una sensazione di piacevole tepore compare anche nel torso, il plesso solare irradia calore, scorre, si diffonde in tutti gli organi interni, calore nello stomaco, nel petto, calore risale la schiena. Il calore si diffonde al collo, sensazioni alla testa, al viso.
Il corpo sembra perdere peso, sembra essere pieno di aria calda e leggera, c'è una sensazione di impennata, assenza di peso nelle gambe, nelle braccia, nel busto, nel collo, nella testa. Quando attivato, il tuo corpo si carica di energia, forza, questo contribuirà al rapido ripristino della salute, all'ulteriore miglioramento del benessere. L'allenamento autogeno raggiunge uno stato di riposo, riposo, crea uno stato d'animo emotivo positivo del paziente.
Aspetto sociale e lavorativo della riabilitazione
Uno degli indicatori importanti dell'efficacia dell'operazione CABG è il ripristino della capacità lavorativa dei pazienti operati. Dopo la dimissione dall'ospedale (durante i primi 3-4 mesi dopo l'operazione), i pazienti non sono raccomandati: sollevamento e trasporto di un peso superiore a 5 kg, lavori di riparazione, lavori associati alla flessione, con movimenti rapidi e bruschi. Ma non puoi escluderti dal lavoro, fai tutto secondo il tuo benessere e con riposo. Dobbiamo attenerci alla media aurea: non sovraccaricare il muscolo cardiaco, ma anche non lasciarlo in uno stato di inattività.
I pazienti con malattia coronarica che hanno subito un intervento di CABG, indipendentemente dalla loro condizione, sono controindicati nel lavoro associato a stress fisico significativo, anche episodico, con stress fisico moderato costante (camminata lunga, lavoro a turni di notte). Lavori in altezza, sott'acqua, su un nastro trasportatore, lavori con esposizione a sostanze tossiche, acidi, alcali, ecc., Lavori in condizioni meteorologiche sfavorevoli, il lavoro associato alla guida di un veicolo è controindicato. Oltre ai movimenti, sono necessarie anche emozioni positive. Se il paziente non può tornare al suo lavoro, allora è necessario trovare un lavoro psicologicamente meno stressante o associato a una minore attività fisica, oppure andare a un lavoro part-time, o cercare di trovare qualcosa da fare a casa.
Pertanto, nel dispensario di cardiologia clinica regionale di Samara, specialisti altamente qualificati (cardiologi, cardiochirurghi, medicina riparativa) sviluppano un programma di riabilitazione individuale e completo, monitorano la sua attuazione ed efficacia.
Che cos'è la malattia coronarica (CHD)?
Secondo la definizione dell'Organizzazione Mondiale della Sanità: "l'IHD è una disfunzione acuta o cronica del cuore risultante da una diminuzione relativa o assoluta dell'apporto di sangue arterioso al miocardio". In oltre il 90% dei casi, la base anatomica della cardiopatia ischemica è la sconfitta delle arterie coronarie del cuore (arterie che forniscono sangue e quindi ossigeno al muscolo cardiaco). Nell'aterosclerosi, queste arterie sono ricoperte dall'interno da uno strato di depositi di grasso, che in seguito si induriscono e si ostruiscono parzialmente, e meno sangue scorre al muscolo cardiaco.
Tale diminuzione del flusso sanguigno in una persona malata si manifesta con la comparsa di dolore, all'inizio con stress fisico o emotivo in futuro man mano che la malattia progredisce ea riposo. Il dolore toracico è la cosiddetta angina pectoris (angina pectoris), caratterizzata da una sensazione di pressione nello sterno. Il dolore è accompagnato da una sensazione di disagio, che si irradia (dando) alla spalla sinistra, al braccio oa entrambe le braccia, al collo, alla mascella, ai denti.
In questo momento, i pazienti sentono mancanza di respiro, paura, smettono di muoversi e si bloccano in una posizione immobile fino a quando l'attacco non si ferma. Va anche notato che esistono anche forme dolorose del decorso di questa malattia senza dolore; in termini prognostici, rappresentano un grande pericolo, poiché vengono rilevati nelle fasi successive della malattia.
Uno degli esiti più formidabili di questa malattia è il verificarsi di un attacco di cuore, a seguito del quale parte del muscolo cardiaco o infarto del miocardio (MI) muore. I decessi per insufficienza cardiaca causati da questa malattia rimangono la principale causa di morte in tutto il mondo.
Che cos'è la chirurgia di bypass dell'arteria coronaria?
La chirurgia di bypass è un'operazione in cui una sezione di una vena, di solito una vena safena (grande) della gamba, viene prelevata e suturata all'aorta. La seconda estremità di questo segmento della vena è suturata al ramo dell'arteria coronaria. Pertanto, viene creato un percorso per il sangue per bypassare la parte interessata o bloccata dell'arteria coronaria e la quantità di sangue che entra nel cuore aumenta. Allo stesso scopo, per l'intervento di bypass, si può prelevare l'arteria toracica interna e/o l'arteria dell'avambraccio, più spesso di quella sinistra (a. Radialis). L'uso di innesti arteriosi o venosi dipende interamente dai singoli casi clinici.
Perché si esegue un intervento di bypass coronarico?
Lo scopo della chirurgia di bypass è migliorare il flusso sanguigno al muscolo cardiaco. Il principale compito strategico risolto dai chirurghi è la creazione di un nuovo letto, che garantisca la piena ricezione del sangue arterioso da parte del muscolo cardiaco nell'area del vaso coronarico interessato. La base della strategia di questa operazione è ridurre significativamente il rischio di infarto miocardico in futuro. La soluzione a questo problema prevede una minore o totale assenza di attacchi di dolore toracico (angina pectoris). Inoltre, la necessità di farmaci diminuisce e la resistenza fisica migliora.
Quando avviene il ricovero?
Di solito il paziente viene ricoverato 2-3 giorni prima dell'operazione. Grazie a questo, avrai il tempo di esaminare completamente prima dell'operazione. Allo stesso tempo, riceverai istruzioni su come pulire i polmoni dal muco, insegnarti diverse tecniche di tosse ed esercizi per la respirazione profonda. Potrai incontrare un chirurgo, un cardiologo, un anestesista che si prenderà cura di te durante e dopo l'operazione.
È normale provare paura e ansia prima dell'intervento?
Questa è una condizione del tutto normale. La tua ansia diminuirà se ti renderai conto della necessità e della tempestività di questa operazione. Parla con i medici, fai tutte le tue domande. Se necessario, ti daranno un leggero sedativo.
Cosa succede il giorno prima dell'intervento?
Il giorno prima dell'operazione, un chirurgo ti visiterà per discutere con te i dettagli dell'operazione imminente e rispondere a tutte le tue domande. L'anestesista ti esaminerà e ti parlerà di questo. come le funzioni vitali del corpo saranno protette durante l'operazione. Ti farà anche domande sulla tua salute, su precedenti interventi chirurgici e sulla tua sensibilità a determinati farmaci che potrebbero essere utilizzati durante l'intervento. La sera e la mattina, la sorella condurrà procedure preparatorie, che includono un clistere purificante.
Cosa succede il giorno dell'intervento?
Consegna i tuoi oggetti personali (occhiali, dentiere, orologi, gioielli e lenti a contatto) ai membri della famiglia o a un'infermiera prima di essere inviato in sala operatoria. Circa un'ora prima dell'intervento, ti verranno somministrati farmaci che ridurranno significativamente la tua ansia e ti faranno venire sonno. Quando inizierà l'operazione, verrai portato in sala operatoria su una barella. Non appena sarai in sala operatoria, l'anestesista ti inietterà degli anestetici in modo che tu possa dormire sonni tranquilli e non sentire dolore durante l'operazione.
Quanto tempo dura l'operazione?
L'intervento di bypass coronarico richiede solitamente dalle 3 alle 6 ore. La durata dell'operazione dipende dalla sua complessità e dalle caratteristiche individuali del paziente. Pertanto, è impossibile dire in anticipo esattamente quanto durerà questa o quell'operazione. Naturalmente, più arterie devono essere bypassate, più tempo impiegherà l'operazione.
Cosa succede subito dopo l'intervento?
Al termine dell'operazione, verrai trasportato al reparto di terapia intensiva o al reparto di terapia intensiva. Là ti sveglierai. È probabile che quando ti svegli, non sarai in grado di muovere subito braccia e gambe. È possibile che la breve durata dell'operazione e le buone condizioni immediatamente successive permettano ai medici di svegliarti in sala operatoria. La prima volta dopo il risveglio, non sentirai le tue membra ed è improbabile che tu possa controllare i loro movimenti. Questo non è insolito, è una normale conseguenza dell'anestesia. Dopo un breve periodo di tempo verranno ripristinate la sensibilità e la coordinazione dei movimenti.
Dove verranno fatte le incisioni?
L'incisione per accedere al cuore verrà praticata al centro della gabbia toracica, lungo la linea mediana dello sterno. La seconda incisione o le incisioni vengono solitamente eseguite sulle gambe. Qui è dove i chirurghi prenderanno una sezione della vena che verrà utilizzata per l'intervento chirurgico di bypass. Se devi eseguire più shunt, ci saranno più incisioni sulla gamba (o sulle gambe). A volte viene praticata un'incisione nell'inguine. Quando l'arteria viene prelevata, verrà praticata un'incisione nell'avambraccio. Recentemente, la tecnica dell'uso delle vene arteriose per gli shunt è stata utilizzata abbastanza spesso.
Ciò garantisce un funzionamento più completo dello shunt (la sua funzionalità e durata). Una di queste arterie è l'arteria radiale della mano; si trova sulla superficie interna dell'avambraccio più vicino al pollice. Se ti viene offerto di utilizzare questa arteria, il tuo medico condurrà ulteriori studi per escludere il verificarsi di eventuali complicazioni associate alla raccolta di questa arteria. Pertanto, una delle incisioni può essere localizzata sul braccio, di solito a sinistra.
Perché i medici prelevano le vene dalle gambe?
Le vene delle gambe non vengono prese in tutti i casi, ma molto spesso. Il fatto è che le vene delle gambe sono generalmente relativamente "pulite", non colpite dall'aterosclerosi. Inoltre, queste vene sono più lunghe e più grandi delle altre vene del corpo disponibili per la raccolta. Infine, dopo aver prelevato una sezione di una vena dalla gamba, di solito non ci sono più problemi. La circolazione sanguigna non è compromessa. Nelle prime settimane dopo l'operazione, la gamba del paziente può dolere leggermente, soprattutto quando si cammina o si sta in piedi a lungo. Nel tempo, questo inconveniente scompare e il paziente si sente completamente normale.
Perché tubi e cavi saranno attaccati al corpo?
Fili e tubi verranno attaccati a varie parti del tuo corpo per aiutarti a recuperare rapidamente e facilmente dopo l'intervento chirurgico. Piccoli tubi (chiamati cateteri) verranno inseriti nei vasi delle braccia, del collo e della coscia. I cateteri vengono utilizzati per la somministrazione endovenosa di farmaci, liquidi, prelievo di sangue per analisi e monitoraggio costante della pressione sanguigna. La loro impostazione e utilizzo non saranno associati a nessuna sensazione dolorosa per te. Oltre ai cateteri, verranno inseriti uno o più tubi nella cavità toracica. Aiuteranno ad aspirare il fluido che si accumula lì dopo l'intervento chirurgico.
Gli elettrodi, attaccati a un'estremità a un monitor vicino al letto e al corpo, aiuteranno il personale infermieristico a monitorare la frequenza cardiaca e la frequenza cardiaca utilizzando un ECG. Inoltre, i fili sottili possono essere attaccati alla parte inferiore del torace, con l'aiuto del quale, se necessario, verrà stimolato il cuore. Infine, quando ti sveglierai dopo l'intervento, avrai in bocca uno speciale tubo di respirazione (endotracheale). Non fa male, ma non potrai parlare.
L'infermiera ti mostrerà come puoi raggiungere gli altri se necessario. Quando sarai in grado di respirare da solo, il tubo di respirazione verrà rimosso. Questo di solito si verifica entro le prime 24 ore dopo l'intervento. È possibile che il tubo di respirazione venga rimosso in sala operatoria dopo il risveglio, questo faciliterà e accelererà il periodo della tua permanenza nel reparto di terapia intensiva.
C'è qualcosa di strano in terapia intensiva?
Non c'è dubbio che l'ambiente nell'unità di terapia intensiva ti sembrerà un po' strano. In primo luogo, non è così facile tenere traccia del tempo in una stanza in cui le luci sono costantemente accese e il personale è costantemente impegnato in qualche tipo di attività. In secondo luogo, il tuo corpo manterrà tracce degli effetti dei farmaci somministrati al momento dell'operazione, che hanno fornito un'anestesia completa. Non puoi scartare lo stato di euforia causato dalla consapevolezza che un'operazione così complessa è già alle tue spalle. In queste condizioni, i tuoi sentimenti possono ingannarti.
Ti sentirai disorientato e confuso. La sensazione di disorientamento può essere esacerbata dall'esposizione a farmaci antidolorifici. Ecco perché è probabile che le tue mani vengano riparate per un po 'di tempo, in modo da non danneggiare inavvertitamente il processo di riabilitazione postoperatoria. La sensazione di confusione e disorientamento che svilupperai sarà temporanea.
Non succede nulla di grave, tutti i problemi verranno risolti entro uno o due giorni, dopodiché verrai trasferito in un reparto più tranquillo. Non appena sarai in grado di riposare normalmente, la tua chiarezza di pensieri sarà ripristinata, l'alternanza di sonno e veglia tornerà alla normalità.
L'aumento della temperatura è normale?
Tutti i pazienti hanno la febbre dopo l'intervento di bypass: è del tutto normale. A volte, a causa dell'aumento della temperatura, si suda copiosamente di notte o anche durante il giorno. La temperatura può essere mantenuta per tre o quattro giorni dopo l'operazione.
Cosa puoi fare per accelerare il tuo recupero?
Nel primo periodo postoperatorio, dovrai attenerti rigorosamente a una serie di raccomandazioni. In primo luogo, qualsiasi cambiamento nel tuo stato di salute dovrebbe essere immediatamente comunicato all'infermiera di turno. In secondo luogo, devi, da solo o con l'aiuto dei tuoi operatori sanitari, mantenere un chiaro controllo dell'assunzione e del rilascio di liquidi, prendendo appunti che il medico ti chiederà. Terzo, sarà necessario uno sforzo per ripristinare la normale respirazione e prevenire la polmonite postoperatoria.
Per migliorare l'effetto degli esercizi di respirazione, ti verrà consigliato di utilizzare un giocattolo gonfiabile (di solito un pallone gonfiabile da spiaggia), inoltre, per stimolare la tosse, il personale medico ti massaggierà sulla superficie dei polmoni con elementi di picchiettamento. Questa tecnica crea una vibrazione interna che aumenta la secrezione di secrezioni nei polmoni e rende più facile tossire. Molte persone hanno paura di tossire dopo l'intervento chirurgico, credendo che possa danneggiarle o rallentare la guarigione della ferita.
Non esiste questo pericolo, la tosse è molto importante per la tua riabilitazione dopo l'intervento chirurgico. Alcune persone hanno difficoltà a tossire se si premono i palmi delle mani sul petto. Inoltre, per accelerare il processo di guarigione, è importante cambiare più spesso la posizione del corpo a letto. Va notato, tuttavia, che dovrai consultare il tuo chirurgo su quando puoi sdraiarti su un fianco.
Quando puoi iniziare a mangiare?
Sarai in grado di ingoiare il liquido non appena il tubo di respirazione viene rimosso dalla gola. È difficile prevedere quanto velocemente dopo puoi passare al cibo passato e quindi a una dieta normale, per tutti i pazienti ciò accade in modi diversi e dipende dalle caratteristiche individuali. Puoi ottenere le raccomandazioni più complete dal tuo medico.
Che tipo di attività viene solitamente prescritta ai pazienti?
In ogni caso, il livello di attività consigliato sarà individuale. Prima di tutto, ti sarà permesso solo di sederti su una sedia o camminare per la stanza. Successivamente ti sarà permesso di lasciare la stanza per un breve periodo. All'avvicinarsi del giorno della dimissione, ti verrà consigliato di fare le scale o fare lunghe passeggiate lungo il corridoio. Subito dopo l'operazione, non avrai la forza di lavarti, ma dopo una settimana e mezza i pazienti possono fare una doccia e lavarsi i capelli.
In quale posizione è preferibile essere a letto?
È meglio sdraiarsi su un fianco almeno per una parte del tempo e girarsi ogni poche ore. Se rimani immobile sulla schiena per lungo tempo nei tuoi polmoni, un segreto potrebbe accumularsi.
Farà male dopo l'intervento?
La maggior parte dei pazienti lamenta disagio, ma sarai aiutato ad evitare forti sensazioni di dolore con l'aiuto dei moderni antidolorifici. Le sensazioni spiacevoli sono causate dall'incisione e dal dolore muscolare. Sarà più facile per te se ti trovi in una posizione comoda e sei persistente nell'attivare il tuo stato. Se avverte un forte dolore, informi il medico o l'infermiere. Riceverai un adeguato sollievo dal dolore.
Come guarirà la ferita?
La benda verrà rimossa dall'incisione del seno poco dopo l'intervento. L'aria aiuterà ad asciugare ea guarire la ferita postoperatoria. Il numero e la lunghezza delle incisioni sulle gambe possono variare da paziente a paziente, a seconda di quanti innesti venosi si prevedeva di eseguire. Qualcuno avrà incisioni solo su una gamba, qualcuno su entrambe, qualcuno potrebbe avere un'incisione sul braccio. Innanzitutto, le cuciture verranno lavate con soluzioni antisettiche e verranno realizzate le medicazioni. Da qualche parte tra l'8° e il 9° giorno, con una guarigione riuscita, i punti verranno rimossi e verrà rimosso anche l'elettrodo di sicurezza.
Successivamente, puoi sciacquare delicatamente l'area dell'incisione con acqua e sapone. Potresti avere la tendenza al gonfiore delle caviglie o potresti avvertire una sensazione di bruciore nel punto in cui sono state prelevate le vene. Questa sensazione di bruciore si sentirà quando sei in piedi o di notte. A poco a poco, con il ripristino della circolazione sanguigna nei punti di assunzione delle vene, questi sintomi scompariranno.
Ti verrà chiesto di indossare calze elastiche o bende di sostegno per migliorare la circolazione sanguigna nelle gambe e ridurre il gonfiore. Tuttavia, non bisogna dimenticare che la fusione completa dello sterno sarà raggiunta in pochi mesi, quindi sarà necessario discutere con il medico i tempi di un carico adeguato sul cingolo scapolare.
Quanto tempo starò in ospedale?
Di solito, dopo l'intervento di bypass, i pazienti trascorrono 14-16 giorni in clinica. Tuttavia, la durata del soggiorno può variare. Di norma, questo è associato alla prevenzione delle malattie concomitanti, poiché questa operazione richiederà un grande sforzo da parte del paziente per l'intero organismo - questo può provocare un'esacerbazione di malattie croniche. A poco a poco, noterai un miglioramento delle tue condizioni generali e un'ondata di energia.
Una dimissione dall'ospedale può mettermi in ansia?
Molto spesso, i pazienti provano paura e confusione quando vengono dimessi. A volte questo accade perché hanno paura di lasciare l'ospedale dove si sentivano al sicuro sotto la supervisione di medici esperti. Pensano che tornare a casa sia rischioso per loro. Devi ricordare che il medico non ti dimetterà dalla clinica finché non sarà sicuro che le tue condizioni si siano stabilizzate e che un ulteriore recupero dovrebbe avvenire a casa.
Avrò problemi a tornare a casa?
Di solito i malati vengono portati a casa dai parenti. Se devi viaggiare in autobus, treno o aereo, informa il tuo medico e ti darà consigli completi in ciascuno di questi casi.
Ho bisogno di una dieta speciale?
Il medico ti spiegherà come mangiare per ridurre il rischio di sviluppare malattie cardiache e vascolari. È molto importante ridurre la quantità di sale e grassi saturi che si mangia. Non pensare che dopo l'intervento non avrai problemi cardiaci. Se non apporti cambiamenti significativi nella tua dieta nutrizionale e nello stile di vita (smettere di fumare, fare esercizi per migliorare la salute), il rischio di sviluppare una ricaduta della malattia rimarrà molto alto. Avrai di nuovo gli stessi problemi con le nuove vene trapiantate che hai avuto con le tue arterie coronarie. Affronterai gli stessi problemi che hanno reso necessaria la prima operazione. Non lasciare che questo accada di nuovo. Oltre alla stretta aderenza alla tua dieta, tieni d'occhio il tuo peso. La moderazione e il buon senso sono le cose migliori da guidare nella scelta di cibi e bevande.
E il fumo?
Non ti è permesso fumare. Negli ultimi dieci anni, è stato accumulato il materiale più convincente che indica i danni causati dal fumo al cuore, ai polmoni e ad altri organi. Il fumo è la causa di morte più facile da evitare. Va ricordato che il fumo può causare la morte non solo per malattie cardiache. ma anche dal cancro. Anche le persone più sane sono scoraggiate dal fumare. Ci sono ancora meno ragioni per prendere una sigaretta per chi è a rischio di malattia coronarica. Se fumi - SMETTI !!!
Come si sentono i malati quando tornano a casa?
È normale che tu ti senta debole dopo essere stato dimesso. Sebbene tu possa attribuire questa debolezza a un intervento chirurgico al cuore o a malattie cardiache, in realtà è un indebolimento dei tuoi muscoli indeboliti, specialmente quelli grandi. Un giovane, se messo a letto per una settimana, perde circa il 15% della sua forza muscolare.
Pertanto, non sorprende che un paziente anziano che è stato in ospedale per due settimane o più si stanchi e si indebolisca rapidamente quando torna a casa e cerca di tornare alle normali funzioni. Il modo migliore per ripristinare la forza muscolare è attraverso l'esercizio. Camminare è particolarmente efficace dopo l'intervento chirurgico, ma cerca di non esagerare. Il criterio principale per i carichi dosati sarà la frequenza cardiaca, non dovrebbe superare i 110 battiti al minuto con i carichi.
Se, per qualche motivo, la tua frequenza cardiaca ha superato questo numero, dovresti cambiare ritmo, sederti e dare una pausa al tuo corpo. Oltre all'impatto puramente fisico, il ritorno a casa può anche influenzare psicologicamente. Spesso i pazienti si lamentano della depressione. Questi sentimenti possono essere causati dal rilascio emotivo dopo l'intervento chirurgico. I pazienti a volte sentono che il loro recupero è troppo lento. Possono sentirsi malinconici, sembra loro che il tempo si sia fermato. Se pensi di diventare depresso, è meglio discutere la condizione con il tuo coniuge, la famiglia o gli amici intimi o con il tuo medico.
Quali farmaci dovrei prendere?
Dovresti assumere solo i farmaci prescritti dal medico. Non assumere farmaci che hai preso prima dell'intervento, a meno che non siano stati prescritti. Non assumere farmaci da banco senza l'approvazione del medico.
Quando devo consultare un medico?
Rivolgersi al proprio medico se si hanno segni di infezione (arrossamento della cicatrice, secrezione da essa, febbre, brividi), aumento della fatica, mancanza di respiro, edema, aumento di peso in eccesso, variazioni della frequenza cardiaca o qualsiasi altro segno o sintomo che appare pericoloso per tu.
Potrò tornare presto al lavoro?
I pazienti che hanno svolto un lavoro sedentario possono riprenderlo in media 6 settimane dopo la dimissione. Chi è impegnato con un duro lavoro deve aspettare più a lungo. In alcuni casi, i pazienti non potranno tornare al lavoro precedente. Se ciò accade a te, contatta i servizi per l'impiego appropriati.
Come mi devo comportare in casa?
Devi rispettare le seguenti regole: 1. Alzati la mattina alla tua solita ora. 2. Nuota o fai la doccia secondo necessità. 3. Cambiati sempre in altri vestiti, non andare in giro per casa tutto il giorno in abiti da notte. Dovresti considerarti una persona sana e attiva, non gravemente malata. 4. Dopo periodi di attività, dopo colazione e pranzo, dovresti sdraiarti e riposare. I periodi di riposo dopo una maggiore attività sono molto utili, quindi dopo aver camminato al mattino (a pochi isolati da casa), torna indietro e dormi un po'.
Camminare è particolarmente utile per te, accelererà il tuo recupero. A parte camminare, non dovresti avere problemi a fare le faccende domestiche. Puoi andare a teatro, ristorante, negozi. Puoi visitare gli amici, guidare un'auto, salire le scale. In alcuni casi, il medico può prescrivere un programma più rigoroso per aumentare gradualmente il carico, che farà parte del processo di riabilitazione generale. Seguendo questo programma, in poche settimane dopo l'operazione, sarai in grado di percorrere 2-3 km. in un giorno.
Di solito è necessario uscire per tali passeggiate, ma se fa molto freddo o molto caldo, cerca di guadagnare la distanza richiesta all'interno. Temperature ambientali estreme fanno sì che il corpo impieghi maggiori sforzi per svolgere lo stesso lavoro. Non è saggio sovraccaricare il corpo con lunghe passeggiate se il clima è molto freddo o caldo.
Quando posso essere sessualmente attivo?
Puoi riprendere il sesso ogni volta che ne hai voglia. Ma va tenuto presente che la fusione completa dello sterno sarà raggiunta in 2,5 - 3,5 mesi, quindi nel sesso sono preferite posizioni che riducono al minimo il carico sullo sterno (ad esempio, un partner in cima). In caso di problemi, dovresti consultare il medico.
Quando sarò in grado di utilizzare l'auto?
Potrai guidare l'auto non appena le tue condizioni fisiche te lo permetteranno. Di solito è meglio aspettare alcune settimane dopo la dimissione. Ma se la guida è la tua professione, discuti con il tuo medico i tempi del tuo periodo di recupero, poiché nel processo di guida dell'auto, lo sterno subisce determinati carichi nel momento in cui si gira il volante.
Quando dovrei vedere di nuovo il mio medico?
La frequenza con cui visiti un medico dopo l'intervento chirurgico dipende dalle tue condizioni e dalle raccomandazioni del medico. Di solito, ai pazienti viene assegnata una data per una consultazione di follow-up al momento della dimissione. Quando torni a casa dalla clinica, dovrai fissare un appuntamento con il tuo cardiologo locale nel tuo luogo di residenza.
Devo cambiare il mio stile di vita?
In genere, l'intervento di bypass coronarico consente ai pazienti di tornare alla loro vita normale. Lo scopo dell'operazione è tornare al lavoro o, se sei già in pensione, tornare a un'attività, a una vita appagante. Dopo l'operazione, potresti voler cambiare qualcosa nel tuo stile di vita. È saggio smettere di fumare per ridurre il rischio di sviluppare un attacco di cuore. Smetti di fumare, monitora costantemente la pressione sanguigna, tieni traccia del tuo peso, riduci l'assunzione di sale e grassi saturi: tutto ciò ti aiuterà a rimanere in salute a lungo ed evitare nuovi problemi.
Alcuni medici raccomandano ai loro pazienti di lavorare per un tempo strettamente limitato. Se pensi costantemente che potresti non avere abbastanza tempo per completare il lavoro, ti ritroverai costantemente in situazioni che contribuiscono allo stress e ad un aumento dell'irritabilità, che può portarti ad un infarto.
A volte puoi ridurre la sensazione di essere a corto di tempo rallentando deliberatamente il ritmo del lavoro o cercando di non dare alla questione un grosso problema. Se capisci che questa o quella situazione può irritarti, cerca di evitarla o, se possibile, sviluppa le tue preoccupazioni discutendo del problema con persone a lei lontanamente legate.
Cosa mi riserva il futuro?
Come starai meglio dopo l'intervento. Potrai apprezzarne appieno gli effetti benefici. Un aumento del flusso sanguigno nelle arterie coronarie significa meno dolore e meno o nessuna angina. Vedrai che hai bisogno di sempre meno farmaci, magari puoi rifiutarti di prenderli del tutto, e l'attività fisica ti stancherà sempre meno. La qualità complessiva della tua vita migliorerà.