Сердечно-сосудистые заболевания. Основные заболевания сердечно-сосудистой системы у взрослых
Абрикосы.
Полезны при лечении сердечно сосудистых заболеваний
и малокровии, так как содержат соли железа, принимающие важное участие в процессах кроветворения.
Арбузы.
Рекомендуются как средство, обладающее выраженным антисклеротическим действием, а также при отеках, связанных с заболеванием сердечно сосудистой системы.
Артишок.
Полезен пожилым людям и больным атеросклерозом. Установлено, что в сушеной ботве и корнях артишока содержится цинарин, обладающий выраженными противосклеротическими свойствами. Способствует снижению артериального давления, улучшает общее самочувствие. Листья, стебли, корни и соцветия артишока имеют важное значение в предупреждении заболеваний сердечно сосудистой системы.
Баклажаны.
Полезны для профилактики и лечения атеросклероза. Усиливают выведение из организма холестерина, снижают его концентрацию в крови, способствуют растворению холестериновых бляшек на стенках кровеносных сосудов. Большое содержание калия оказывает благоприятное действие на работу сердца и способствует выведению из организма излишней жидкость. Баклажаны показаны пожилым людям и страдающим сердечно сосудистыми заболеваниями, сопровождающимися отеками.
Барбарис.
Ягоды и настойка из них рекомендуются для усиления работы сердца, снижения уровня артериального давления.
Боярышник
. Плоды эффективны при функциональных расстройствах сердечной деятельности, сердцебиении, стенокардии и гипертонической болезни. Усиливают сокращение сердечной мышцы, уменьшают возбудимость сердца, снижают уровень артериального давления, улучшают общее состояние страдающих сердечнососудистыми заболеваниями. При бессоннице, неврозах сердца и других заболеваниях сердечнососудистой системы полезно принимать смесь из препаратов боярышника и валерианы.
Экстракт боярышника понижает уровень холестерина в крови, поэтому его можно рекомендовать для профилактики и лечения атеросклероза. В домашних условиях для его приготовления берут100 г измельченны в
мясорубке спелых ягод боярышника, заливают 0,5 л 40°-ного спирта или водки, настаивают 8 дней, фильтруют и отжимают прессом. Принимают по 30-40 капель (водную настойку - по 50-60 капель) 3 раза в день. Или 1 столовую ложку плодов заваривают 1 стаканом кипятка, настаивают на горячей плите, но не кипятят, процеживают и принимают по 3-4 столовые ложки 3-4 раза в день.
Брусника
. Отвар и настой брусничных листьев - лучшие народные средства для лечения ревматизма. Для приготовления отвара 1 чайную
ложку листьев заливают 2 стаканами воды, кипятят 10 мин и принимают по 0,5 стакана 2-4 раза в день в течение 1 -1,5 мес. Для приготовления настоя 1 столовую ложку листьев заливают 1,5 стакана кипятка, настаивают в течение 1 ч, процеживают и принимают по 0,5 стакана 2-4 раза в день до еды.
Виноград.
Виноград и виноградный сок оказывают благоприятное действие при атеросклерозе и начальных стадиях гипертонической болезни сердца. При тяжелом заболевании сердечно сосудистой системы, сопровождающемся сердечной недостаточностью с отеками и гипертонией, виноград противопоказан.
Вишня.
Способствует снижению артериального давления.
Грейпфруты
. В лечебном питании используют как антисклеротическое средство. Рекомендуют их при физическом и умственном переутомлении.
Орехи грецкие.
В лечебном питании их назначают как общеукрепляющее средство и для профилактики и лечения атеросклероза.
Дыни.
Как лечебное средство дыню употребляют в небольших количествах при нарушениях функций сердечнососудистой системы. Она рекомендуется больным пожилого и старческого возраста, страдающим атеросклерозом сосудов головного мозга и сердца.
Земляника.
Отмечено положительное действие ягод при нарушениях жирового обмена, что имеет важное значение в профилактике и лечении атеросклероза. Соки, настои, отвары и свежие ягоды дают лечебный эффект при заболеваниях сердечно сосудистой системы, атеросклерозе сосудов сердца и гипертонической болезни. Детям при слабом физическом развитии рекомендуется больше употреблять свежей земляники или пить сок из нее по 4-8 ложек в день. Полезно есть ягоды с молоком, сметаной или сахаром, а также класть в чай по столовой ложке на стакан 3 раза в день. В чай можно добавлять нарезанные листья земляники. Настой из листьев рекомендуется для улучшения работы сердца, он замедляет ритм и усиливает амплитуду сердечных сокращений, расширяет кровеносные сосуды. Для приготовления чая в лечебных целях берут 20 г измельченных листьев, заливают 200 г кипящей воды, кипятят 5- 10 мин, настаивают 2 ч и принимают по столовой ложке 3-4 раза в день.
Инжир.
Полезен при заболеваниях сердечно сосудистой системы, для профилактики стенокардии. Его назначают больным с венозной недостаточностью, склонностью к тромбозам. Плоды инжира способствуют улучшению работы сердца, полезны при гипертонической болезни, малокровии и истощении. Особенно хорошим помощником в профилактике стенокардии является инжир. Считается, лучше съесть две ягоды инжира, чем принять одну таблетку валидола (А. И. Ядров, 1985).
Ирга.
Используют для профилактики и лечения атеросклероза, способствует выведению холестерина из организма.
Какао.
Какао-напиток является ценным диетическим продуктом. Его назначают на стадии выздоровления после изнурительных заболеваний, рекомендуют пить при сердечной слабости, так как он положительно влияет на силу сердечных сокращений и содержит много калия. Содержащийся в напитке теобромин способствует снижению артериального давления. Однако следует знать, что в организме он превращается в мочевую кислоту, поэтому какао-напитком нельзя злоупотреблять при подагре. При образовании оксалатных камней в почках его вообще не рекомендуется употреблять.
Калина . Ягоды калины используют для улучшения работы сердца и лечения гипертонической болезни.
Каштаны
. Рекомендуют для профилактики и лечения воспаления сосудов, особенно венозных нижних конечностей. Медицинская промышленность из каштанов изготавливает лекарственный препарат эсфлазид.
Капуста .
Полезна для профилактики и лечения атеросклеротических поражений кровеносных сосудов, так как ее клетчатка усиливает выведение холестерина из организма. Картофель.
Нормализует деятельность сердца, показан при аритмии. Больным с отеками полезно съедать до 1 кг несоленого картофеля в день в любом виде с кожурой. Профессор Б. И. Шулутко предлагал таким больным молочно-картофельную диету, состоящую из 1 л молока, 1 кг печеного картофеля и 100 г сахара в сутки в течение 3-4 дней. Свежий картофельный сок в небольших количествах оказывает благоприятное действие на сердечно сосудистую систему, способствует снижению артериального давления.
Картофель.
Нормализует деятельность сердца, показан при аритмии. Больным с отеками полезно съедать до 1 кг несоленого картофеля в день в любом виде с кожурой. Профессор Б. И. Шулутко предлагал таким больным молочно-картофельную диету, состоящую из 1 л молока, 1 кг печеного картофеля и 100 г сахара в сутки в течение 3-4 дней. Свежий картофельный сок в небольших количествах оказывает благоприятное действие на сердечно сосудистую систему, способствует снижению артериального давления.
Употреблять картофель как лекарственное средство следует осторожно и разумно, с учетом состояния больного, и только под наблюдением врача. Не надо забывать, что проросший и позеленевший картофель может быть причиной тяжелых пищевых отравлений, так как в нем образуется ядовитое вещество - соланин, который в больших количествах вызывает тошноту, рвоту, понос, учащение сердцебиения, одышку, судороги и даже потерю сознания. Попадая в кровь, он разрушает красные кровяные тельца, угнетающе действует на центральную нервную систему.
Кофе.
Оказывает тонизирующее действие на людей с ослабленными мышцами и сосудами, а также страдающих пониженным давлением. Употребление кофе в больших количествах приводит к усилению деятельности сердца, повышению артериального давления, расширению сосудов головного мозга, сердца и почек.
Кресс-салат
. При систематическом употреблении в пищу влияет на снижение артериального давления.
Кукуруза.
Настои, отвары и экстракты из кукурузных рылец используют при заболеваниях сердца и гипертонической болезни. Кукурузное масло, получаемое из зародышей зерна, содержит ненасыщенные жирные кислоты, витамин Е, фосфатиды и другие биологически ценные активные вещества, необходимые организму для борьбы с преждевременной старостью. Оно способствует снижению холестерина в организме. Рекомендуется при атеросклерозе, склерозе сосудов сердца и мозга, гипертонической болезни. Обычно назначают по столовой ложке 3 раза в день в течение 3 нед с перерывом в 3- 4 нед. Такие курсы лечения полезно проводить 3-4 раза в год. Масло употребляют не только для лечения, но и для профилактики атеросклероза. При появлении тошноты, поноса и других побочных действий его употребление надо прекратить. После 7-10-дневного перерыва лечение возобновляют, но в меньших дозах - по 10-15 г 3 раза в день. Масло полезно сочетать с салатом, винегретом, овощным гарниром.
Лук репчатый.
Рекомендуется для профилактики и лечения атеросклероза и гипертонической болезни. При заболеваниях сердца его не следует употреблять в больших количествах.
Малина.
Свежую и сушеную малину применяют при атеросклерозе и гипертонической болезни.
Морковь
. Широко используют в лечебном питании при сердечнососудистых заболеваниях. Особенно рекомендуется при лечении инфаркта миокарда. Полезна при гипертонии. Семена моркови служат основой для приготовления медицинского препарата даукарина, который применяют при хронической сердечной недостаточности и острых приступах стенокардии, так как он способствует расширению сосудов сердца.
Морская капуста.
Это не только продукт питания, но и весьма ценное лекарство. Она издавна применяется в качестве общеукрепляющего средства при различных заболеваниях. В настоящее время морскую капусту используют для производства йода. Ее рекомендуют включать в пищевой рацион больных атеросклерозом сосудов сердца и артерий нижних конечностей.
Огурцы.
Способствуют выведению из организма продуктов обмена, так как бедны азотистыми веществами и богаты водой, которая всасывается медленно, а выводится быстрее, чем обычная жидкость. Оказывают благоприятное действие на работу мышц сердца. Настой огуречной ботвы применяют при неврозах сердца.
Персики.
Очень полезны при нарушении ритма сердца.
Петрушка
. Полезна при пороках сердца (врожденные или приобретенные аномалии строения клапанов сердца).
Помидоры.
Употребление свежих плодов, соков и пюре оказывает благоприятное действие на функцию сердечнососудистой системы.
Редька.
Является хорошим средством для выведения холестерина из организма. Положительные результаты получены при лечении нарушений сердечного ритма и неврозов сердца, сопровождающихся сердцебиением и другими неприятными ощущениями.
Рябина черноплодная.
Спелые свежие ягоды, сок из них и сухие плоды рекомендуются при лечении гипертонической болезни. Сок назначают по 50 г 3 раза в день за полчаса до еды. Курс лечения 10-30-50 дней, в зависимости от течения заболевания и индивидуальных особенностей больного. Если нет свежего сока, можно использовать свежие ягоды из расчета 100 г 3 раза в день за полчаса до еды. Курс лечения тот же, что и при использовании сока. Сок и ягоды хранят при температуре 3-5° С в защищенном от прямых солнечных лучей месте. Сок хранят в стеклянной или деревянной посуде, ягоды - в корзинах и ящиках, рассыпая тонким слоем. При неправильном хранении сок сбраживается, теряет лечебные свойства и может вызвать расстройство желудочно-кишечного тракта. Лечиться соком и ягодами рябины не рекомендуется при язвенной болезни желудка и двенадцатиперстной кишки, а также при гастритах с повышенной кислотностью.
Листовой салат.
Применяют с лечебной целью при гипертонической болезни.
Свекла.
Регулирует артериальное давление, способствует его снижению при гипертонической болезни. Хороший эффект дает свекольный сок, смешанный с медом в соотношении 1:1. Принимают его по 0,5 стакана 3 раза в день. Свекла полезна всем, кто страдает атеросклерозом.
Сельдерей.
Сок из корня применяют при заболеваниях, связанных с повышенной проницаемостью сосудистой стенки (кровоизлияниями на коже, суставах и др.).
Смородина красная .
Ягоды обладают высокой способностью связывать и выводить из организма холестерин, поэтому полезны при атеросклерозе.
Смородина черная.
Полезна при нарушениях ритма, неврозах и пороках сердца, а также при атеросклерозе.
Тыква
. Оказывает мочегонное действие. Ее используют при лечении отеков, связанных с сердечнососудистыми заболеваниями. Мякоть тыквы используют в сыром виде по 0,5 кг в день, в виде сока по 2-3 стакана в день, а также в печеном и вареном видах с различными кашами до 3 кг в день в течение всего сезона. Полезна она и при лечении органов кровообращения. Оказывает благоприятное действие при атеросклерозе, способствует выведению из организма холестерина и жидкости, очищает его от шлаков. Обнаружено хорошее мочегонное действие отвара из черенков тыквы. Для его приготовления берут 1-3 черенка (15-20 г), крошат, заливают двумя стаканами воды, кипятят 15 мин и принимают в течение дня. Действие отвара увеличивается в смеси с горицветом (1-2 г). При приеме этого отвара снижается кровяное давление.
Укроп.
Хороший лечебный эффект дает применение укропа при гипертонической болезни, нарушениях ритма сердечной деятельности и атеросклерозе.
Фасоль.
Применяют в лечебном питании при атеросклерозе и нарушениях ритма сердца. Настои и отвары стручков фасоли используют при гипертонической болезни и сердечной водянке. Отвар готовят из створки сухих стручков фасоли, березовых почек, кукурузных рыльцев, листьев толокнянки (по 15 г), травы грыжника, хвоща, цветов василька синего (по 10 г). 30 г смеси сбора (4 столовые ложки) настаивают 12 ч в 1 л воды, кипятят 10 мин, остужают в течение 0,5 ч и принимают по 0,5 стакана 4 раза в день через 1 ч после еды в теплом виде.
Фейхоа.
Ягоды употребляют при лечении атеросклероза.
Хмель.
Эфирное масло хмеля входит в состав валокордина, который является довольно эффективным средством при сердечнососудистых неврозах, стенокардии и сердцебиениях.
Чеснок.
Способствует расширению кровеносных сосудов сердца, усиливает сокращение сердечной мышцы, замедляет ритм сердца. В виде водных и спиртовых экстрактов его используют как лечебное средство при неврозах сердца, гипертонической болезни и атеросклерозе. Профессор С. А. Томилин рекомендует при гипертонической болезни съедать на ночь 2-4 мелко измельченных зубка чеснока. Через два дня лечение повторяют еще раз. Профессор Д. М. Российский предлагает употреблять настойку чеснока по 15 капель 2 раза в день до еды в течение месяца. Спиртовую промышленную вытяжку из луковиц чеснока «аллилсат» назначают взрослым по 10-12 капель 2-3 раза в день на молоке. Ее можно приготовить и самим. Для этого берут по 50 г чеснока и 40%-ного спирта и настаивают 2-4 нед.
Шелковица (тутовник).
Шелковичные ягоды (белые и черные), свежие или сушеные, применяют при гипертонической болезни, заболеваниях сердца, связанных с поражением мышц, а также при атеросклерозе и малокровии. Их рекомендуют также для улучшения зрения. Из сухих ягод готовят настой. Для этого 2 столовые ложки ягод измельчают и заливают стаканом кипятка, настаивают 4 ч и процеживают. Пьют в теплом виде вместо чая по 1-2 стакана в день.
Шиповник.
Плоды принимают в виде настоя, сиропа, экстракта или порошка при лечении атеросклероза. Чай и отвар рекомендуется для предупреждения старости. Для профилактики и лечения атеросклероза используют настой плодов шиповника. Для его приготовления столовую ложку (20 г) неочищенных плодов измельчают, помещают в фарфоровый или эмалированный сосуд, заливают 2 стаканами кипящей воды, закрывают крышкой и ставят в кипящую водяную баню на 15 мин, часто помешивая. Затем отстаивают 24 ч, процеживают и пьют по 0,25-0,5 стакана 2 раза в день. Настой из очищенных плодов готовят и принимают аналогично, только кипятят 10 мин и настаивают 2-3 ч. Для детей
в настой шиповника добавляют сахар.
Яблоки.
Яблочная диета показана при атеросклерозе, а также для снижения артериального давления. При заболеваниях сердца и гипертонической болезни рекомендуется съедать 300-400 г свежих сладких яблок 5-6 раз в день. Для продолжительного лечения атеросклероза рекомендуются сладкие сорта яблок (кислые нежелательны), отвар или яблочный сок. Для приготовления отвара берут 2-3 неочищенных порезанных плода, заливают 1 л воды, нагревают 10-15 мин и добавляют лимон и сахар по вкусу. Лечебный эффект яблок при атеросклерозе основан на снижении холестерина в сыворотке крови.
Патология сердца включает пороки развития, повреждения, заболевания и опухоли. Пороки развития собственно сердца и аномалии развития отходящих от сердца крупных сосудов объединяют групповым понятием «врожденные пороки сердца».
Врожденные пороки сердца возникают в результате нарушения или незавершенности формообразования структуры сердца и крупных сосудов в периоды внутриутробного и (реже) постнатального развития. Их частота, по разным данным, колеблется от 5,5 до 8,6 на 1000 живых новорожденных. Основную роль в этиологии пороков развития играют экзогенные воздействия на органогенез в критические его периоды, особенно в первом триместре беременности (вирусные и другие заболевания матери, применение ряда лекарственных средств, воздействие ионизирующего излучения). В небольшой части случаев пороки развития имеют генетическую природу (4-10%).
Декстрокардия - характеризуется расположением большей части сердца в грудной полости справа от средней линии тела. В подавляющем большинстве случаев она не является изолированной аномалией, сочетаясь с полным обратным расположением внутренних органов.
Дефект межжелудочковой перегородки - самый частый врожденный порок сердца, сочетающийся иногда с аортальной недостаточностью и другими аномалиями. Дефект локализуется либо в мембранной части перегородки, либо в мышечной; возможно полное отсутствие перегородки. Гемодинамические нарушения обусловлены сбросом крови из левого желудочка в правый желудочек и определяются размерами дефекта, а также соотношением сосудистого сопротивления в большом и малом кругах кровообращения. При крупных дефектах межжелудочковой перегородки более половины детей не доживают до 1 года из-за прогрессирующей сердечной недостаточности или в связи с осложнением порока бактериальным эндокардитом. При малом дефекте возможно спонтанное его закрытие в первые 10 лет жизни, но если этого не происходит, то постепенно нарастает легочная гипертензия, инвалидизирующая больного. Хирургическое лечение предпочтительно выполнять в возрасте 4-12 лет, если оно не осуществляется неотложно в более раннем возрасте. Операция показана больным, у которых величина потока крови через дефект составляет более 1 / 3 объема легочного кровотока. Закрытие дефекта межжелудочковой перегородки осуществляют в условиях искусственного кровообращения. Небольшие дефекты межжелудочковой перегородки ушивают. Если площадь дефекта составляет 2 / 3 или более площади перегородки, производят пластическое закрытие отверстия заплатами из аутоперикарда или полимерных материалов. Успех операции зависит от исходной степени гемодинамических нарушений в легких. Свыше 95% больных без легочной гипертензии выздоравливает - у них уменьшаются размеры сердца исчезает одышка, дети быстро набирают вес и растут. Успешная коррекция порока снижает вероятность заболевания бактериальным эндокардитом.
Повреждения сердца. Различают закрытые и открытые (ранения) повреждения сердца. Раны сердца могут быть колото-резаные и огнестрельные, не проникающие и проникающие (слепые и сквозные) в полость сердца.
Закрытые повреждения сердца возникают в результате удара или сдавления грудной клетки тяжелыми предметами, воздействия взрывной волной, при падении с высоты и других видах травм. При этом возможны сотрясения и ушибы сердца, разрывы миокарда, повреждения внутрисердечных структур. Повреждения сердца нередко сочетаются с переломами ребер, повреждениями легких и других органов.
Сотрясения сердца клинически часто проявляются нечетко и без тщательного обследования могут остаться незамеченными. Тяжелые повреждения миокарда без нарушения анатомической целости органа (ушиб) сопровождаются выраженной симптоматикой. Общее состояние пострадавших тяжелое. Большинство из них беспокойны, предъявляют жалобы на сильную боль за грудиной с иррадиацией в левую руку и лопатку, одышку, сердцебиение, общую слабость. Кожа бледная, покрыта холодным потом, видимые слизистые оболочки цианотичны. Характерны тахикардия (140-160 сокращений в минуту) и значительная артериальная гипотензия, не корригируемая медикаментозно. Перкуторно практически всегда можно выявить расширение границ сердца в поперечнике, а аускультативно - глухость сердечных тонов. Нередко встречающийся тромбоз венечных артерий приводит к развитию инфаркта миокарда с характерными изменениями ЭКГ. Разрывы миокарда, особенно с повреждением венечных сосудов, могут привести к накоплению в полости перикарда крови- гемоперикарду, что может стать причиной развития тампонады сердца с типичными клиническими проявлениями. Все больные с повреждениями сердца подлежат госпитализации. На догоспитальном этапе пострадавшим дают анальгетики, при необходимости - противоаритмические средства, проводят оксигенотерапию. Тщательно следят за проходимостью дыхательных путей. В стационаре при ушибах и сотрясениях сердца проводят консервативное лечение. Оно направлено на устранение боли, восполнение кровопотери, улучшение сократительной способности миокарда, нормализацию ритма и проводимости сердца восстановление гемодинамики, поддержание проходимости дыхательных путей. При травматических разрывах миокарда показано срочное ушивание раны с целью остановки кровотечения и предотвращения тампонады сердца.
Открытые повреждения сердца в большинстве случаев сопровождаются повреждением легких и плевры с развитием гемопневмоторакса, реже выявляются раны диафрагмы, печени, желудка, селезенки, кишечника, спинного мозга. Внеплевральные изолированные ранения встречаются значительно реже. Тяжесть состояния раненых не всегда можно связать с характером ранения (сквозное, слепое): судьба пострадавшего в основном зависит от общего объема кровопотери и быстроты скопления крови в полости перикарда с развитием тампонады сердца (при малых раневых отверстиях), от которой ряд пострадавших погибает до поступления в хирургический стационар. В случаях, когда перикардиальный дефект велик, кровь из небольшой раны свободно вытекает в плевральную полость или наружу, не вызывая механического затруднения работы сердца.
В типичных случаях состояние пострадавших в момент осмотра тяжелое. Пострадавшие обычно испытывают чувство страха, беспокойства, предъявляют жалобы на резкую слабость, боль в области сердца, ощущение нехватки воздуха и затрудненное дыхание. Входное отверстие обычно локализуется на передней поверхности левой половины грудной клетки. Возможны и другие локализации ран, включая верхнюю половину живота. У раненого отмечают резкую бледность кожи, холодный пот, частый малый пульс, сниженное артериальное давление.
Лечебная тактика при открытых повреждениях сердца строится из необходимости проведения срочной операции ушивания раны. Поэтому первой задачей является экстренная доставка пострадавшего в хирургическое отделение при ограничении объема помощи на догоспитальном этапе (в процессе транспортировки раненого) только мероприятиями по поддержанию жизненно важных функций организма. Успех оперативного вмешательства зависит от своевременности поступления раненого в лечебное учреждение.
Наиболее часто встречающиеся заболевания сердца.
Атеросклероз - хроническое заболевание артерий, при котором происходит отложение холестерина в их внутренней оболочке. Холестерин обычно содержится в крови в определенных нормальных количествах, однако, при некоторых нарушениях обмена веществ его содержание в крови увеличивается, он осаждается и откладывается в стенках артерии, где образуются очаги его скопления. Однако атеросклеротическис изменения могут наблюдаться и при нормальном содержании холестерина в крови. Способствуют отложению холестерина в сосудистой стенке ее поражения: в местах, где нарушена целость сосудистой стенки, холестерин откладывается быстрее, даже если содержание его в крови нормально. К наиболее частым причинам, ведущим к нарушению нормального состояния сосудистой стенки, относятся спазмы сосудов и повышение артериального давления, возникающие в результате неблагоприятных нервных воздействий. Развитию атеросклероза способствуют также нарушения работы желез внутренней секреции и, в частности, понижение функции щитовидной железы. Большое значение в развитии атеросклероза имеют недостаточная физическая нагрузка, сидячий образ жизни, обильное неправильное питание а также курение. Под действием никотина наступают выраженные спазмы сосудов сердца и мозга, сопровождающиеся рядом неприятных ощущений (чувство тяжести в голове, головокружения, боли в области сердца, перебои). При развитии атеросклероза стенки артерий набухают, становятся неровными, в них разрастается т. наз. соединительная ткань и образуются атеросклеротические бляшки. Просвет сосудов суживается, а стенки теряют свою эластичность. В последующем в атеросклеротических бляшках оседает известь и стенки артерий становятся плотными, неподатливыми. В результате сужения просвета сосудов нарушается кровоснабжение органа, питаемого такими артериями, и его функция изменяется.
Общее поражение атеросклерозом всех артерий встречается очень редко. Обычно наблюдается преимущественное поражение сосудов головного мозга, сердца, почек, ног. Начальные проявления этих поражений характеризуются следующими симптомами: при склерозе мозговых сосудов ослабевает память, снижается умственная работоспособность, ухудшается сон, появляются признаки повышенной нервной раздражительности, плаксивость, чувство тяжести и шум в голове, головокружение. При прогрессировании атеросклеротических изменений в сосудах мозга может наступить их разрыв (см. Инсульт). Атеросклероз сосудов, питающих мышцу сердца, ведет к уменьшению их просвета и спазмам этих сосудов - коронарной недостаточности, начальными проявлениями которой являются жалобы на сжимающие боли в области сердца или за грудиной, отдающие в левую руку, лопатку или левую половину шеи, наступающие в результате физического или нервно-психического напряжений. На этой почве могут развиваться стенокардия, инфаркт миокарда и другие заболевания. При поражении склерозом артерий ног появляются слабость в ногах, боли и судороги в икроножных мышцах и нарушение походки. Атеросклеротические изменения иногда отмечаются в детском возрасте, в то же время в пожилом и старческом возрасте эти изменения иногда могут отсутствовать или быть слабо выраженными. Т. обр., атеросклероз не является неизбежным спутником старости и должен рассматриваться как заболевание с характерным течением и возможностью обратного развития.
Профилактика. Создание такой обстановки жизни и работы, рая предупреждала бы или ослабляла развитие невротических состояний. Особое значение имеет режим труда с регулярными перерывами в работе, систематическим отдыхом. Спать нужно не менее 8 часов и сутки. Необходимы отвлекающие и успокаивающие нервную систему занятия: спортивные игры, охота, рыбная ловля, работа в саду, занятия живописью, музыкой, рукоделием и т. п. Систематическое занятие физическим трудом и спортом не только укрепляет нервную систему, но и способствует устранению наклонности к гипертонии, к чрезмерным спазмам сосудов, положительно влияет на обмен веществ.
В профилактике нарушений холестеринового обмена большое значение имеет правильно подобранный количественный и качественный состав нищи. Уменьшение калорийности рационов следует проводить гл. обр. за счет углеводов (хлеба, круп, макаронных изделий и сладостей) и животных жиров, при этом увеличивается употребление растительных масел; количество белков в рационе следует оставлять неизмененным. Необходимо увеличить в рационе количество овощей и фруктов. Питание лиц среднего и пожилого возраста должно быть максимально разнообразным. При составлении меню необходимо учитывать не только приведенные рекомендации, но и индивидуальные вкусы и привычки. Ритм приема пищи и ее распределение в течение дня (трех-четырех разовое питание). Ужинать следует не позже чем за 3-4 часа до сна. В среднем возрасте человек умственного труда в течение суток должен получать 2800 ккал. В пожилом возрасте калорийность пищи должна быть 2400 ккал.
Гипертоническая болезнь - заболевание, основным признаком которого является повышенное артериальное кровяное давление. При значительном физическом и психическом напряжении кровяное давление может на короткий срок (минуты) повыситься и у вполне здоровых людей. Более или менее длительное повышение артериального давления крови бывает и при ряде других болезней: воспалительных процессах почек (нефрит), заболевании желез внутренней секреции (надпочечников, придатка головного мозга, диффузном токсическом зобе и др.); но в этих случаях оно является лишь одним из симптомов указанных болезней.
В основе гипертонической болезни лежит повышенное напряжение (повышенный тонус) стенок мелких артерий (артериол) тела, что влечет за собой их сужение и, следовательно, уменьшение их просвета. Это затрудняет продвижение крови из одного участка сосудистой системы (артерии) в другой (вены). В результате давление крови на стенки артерий повышается.
Нервное перенапряжение и психическая травма (особенно ненормальные взаимоотношения между людьми на работе или в быту) являются частыми причинами возникновения гипертоническая болезнь. Немалую роль играют также нерациональное, избыточное питание, употребление в пищу большого количества поваренной соли и малоподвижный образ жизни. Все перечисленные факторы играют решающую роль гл. обр. при наличии наследственного предрасположения к гипертонической болезни: в семьях, в которых уже есть больные гипертонической болезни, это заболевание встречается значительно чаще, чем в других.
В начальных периодах гипертонической болезни ни в артериях, ни в других органах еще нет никаких органических, анатомических изменений. Анатомические изменения в артериях и артериолах появляются позже, уже вторично, в результате длительно существующей гипертонии. В поздних стадиях гипертонической болезни анатомические изменения не ограничиваются уже артериями и артериолами, а возникают и во многих других органах. Прежде всего это касается сердца, которому при выталкивании крови в артерии из-за повышенного в них давления приходится преодолевать большое сопротивление и совершать большую по сравнению с нормой работу. При этом происходит увеличение размеров сердца, развивается гипертрофия сердечной мышцы. Уменьшение просвета артерий, имеющееся всегда при гипертонической болезни, влечет за собой и другие отрицательные явления. Кровоснабжение всех органов ухудшается; вследствие недостатка кислорода и других питательных веществ в них возникают анатомические изменения, характеризующиеся гл. обр. развитием соединительной ткани, причем это больше всего выражено в таких органах, как сердце (кардиосклероз), мозг (церебросклероз) и почки (нефросклероз). В зависимости от того, какой из перечисленных органов больше других пострадал от гипертонии и развившегося в связи с ней склероза, различают три формы гипертонической болезни: сердечную (наиболее частую), мозговую и почечную.
Гипертоническая болезнь является одним из самых распространенных заболеваний. Она развивается обычно после 40 лет. Нередко, однако, наблюдается начало болезни и в более молодом возрасте. Ей несколько чаще заболевают женщины, причем гл. обр. за несколько лет до прекращения менструаций. У мужчин заболевание протекает более тяжело; в частности, они имеют большую склонность к заболеванию атеросклерозом венечных сосудов сердца, сопровождающимся стенокардией и осложняющимся инфарктом миокарда . Гипертоническая болезни развивается обычно исподволь, болезненные признаки нарастают постепенно и только в редких случаях она начинается остро, быстро прогрессируя. В начальном периоде болезнь проявляется периодическими головными болями, сердцебиениями, иногда болями в области сердца и ощущением тяжести в затылке. При исследовании находят повышение артериального кровяного давления (150/90, 160/95, 170/100 ммрт. ст.), которое очень быстро и легко снижается до нормального. Нестойкий характер гипертонии выражается значительным колебанием уровня кровяного давления в течение одних суток от нормальных до высоких цифр. Нередко в этом периоде самочувствие человека хорошее и болезнь остается нераспознанной или же выявляется случайно. В дальнейшем, в особенности при отсутствии надлежащего лечения, болезнь прогрессирует. Появляются головокружения, чувство онемения в пальцах рук и ног, приливы крови к голове, «мушки» перед глазами, плохой сон, быстрое утомление. Повышение кровяного давления становится стойким как в течение суток, так и на протяжении более длительного промежутка времени (месяцы). Трудоспособность сохраняется, причем больной, как правило, весьма активен, подвижен. Однако нарушение питания органов и тканей вследствие склероза малых артерий ведет к глубоким расстройствам их функций. Если лечение начато при неосложненной Г. б. в начальной стадии ее развития, возможно полное выздоровление. Поздние же стадии при отсутствии лечения приводят к тяжелым осложнениям.
Профилактика. Правильный режим труда и отдыха, установление нормальных взаимоотношений между людьми. Необходимы систематические занятия утренней гигиенической гимнастикой (зарядка), прогулки на воздухе, туризм, спортивные игры (городки, волейбол, бадминтон и т. д.). Большое значение имеет нормальный режим питания с достаточным употреблением молочных продуктов, овощей и фруктов (3-4 раза в день в определенные часы); следует избегать излишеств в питании, злоупотребления курением, алкоголем.
Гипертония - повышение напряжения (тонуса) органов, тканей; наиболее часто термином «гипертония» называют повышение кровяного давления. Гипертония. является ведущим признаком таких заболеваний, как гипертоническая болезнь , нефрит и др.
Гипотония - пониженное напряжение (тонус), свойственное многим органам и системам. Наиболее часто этот термин применяется для обозначения пониженного кровяного давления. Нижней границей нормального верхнего (систолического) артериального давления условно считают 100 -105 мм рт. ст., границей нижнего (диастолического) - 60-65 ммрт. ст. Эти цифры могут колебаться в зависимости от возраста; у молодых эти цифры ниже, у людей, живущих в тропических и субтропических странах, они также ниже, чем у людей, живущих в северных районах. У молодых людей, систематически занимающихся спортом (особенно тяжелой атлетикой), у людей, выполняющих тяжелую физическую работу, артистов балета и т. п. Г. может наблюдаться годами, а иногда п в течение всей жизни. При этом они чувствуют себя хорошо и вполне работоспособны. Такая гипотония называется физиологической и лечения не требует. Патологическая гипотония может возникать внезапно и проявляться коллапсом , обмороком , шоком или протекать хронически. Хроническая гипотония развивается при некоторых общих заболеваниях организма (туберкулез, тяжелые формы малокровия, язвенная болезнь желудка, заболевания желез внутренней секреции), при длительном недоедании (недостаток в пище белков, жиров, витаминов). В этих случаях успешное лечение основного заболевания или полноценное питание излечивают гипотонию. В других случаях гипотония развивается у молодых людей в возрасте 18-30 лет, обычно перенесших ранее инфекционные заболевания, нервно-психические травмы, а также испытавших длительное воздействие неблагоприятных внешних факторов. Гипотония проявляется общим плохим самочувствием, головокружениями, головными болями, вялостью, потемнением в глазах (иногда обмороками) при быстром вставании, раздражительностью, неприятными ощущениями в области сердца, мышечными и суставными болями.
Профилактика: правильная организация рабочего дня (чередование труда и отдыха), разумный отдых в выходные дни, систематические занятия физкультурой, полноценное, богатое витаминами питание, крепкий чай или кофе по утрам; курортное лечение (санаторий, дом отдыха).
Инсульт - внезапно наступающее нарушение кровообращения в головном мозге в виде кровоизлияния, тромбоза [закупорка сосуда тромбом ] или эмболии . Инсульт может развиться вследствие гипертонической болезни, атеросклероза мозговых сосудов и ряда других заболеваний сосудов, травмы черепа.
Кровоизлияния возникают внезапно (чаще при гипертонической болезни), нередко при волнении и напряжении; кровоизлиянию предшествуют иногда головная боль, головокружение, тяжесть в голове. Кровоизлияние вызывает разрушение мозговой ткани и в связи с этим нарушение соответствующих функций; оно сопровождается потерей сознания, рвотой, лицо становится багрово-красным, дыхание глубокое, частое, нередко хрипящее, пульс напряжен и замедлен, повышается температура, моча и испражнения задерживаются или выделяются непроизвольно. Такое тяжелое, опасное для жизни состояние продолжается 1-3 дня, затем сознание возвращается и выявляются симптомы, зависящие от нарушения той или иной области мозга: чаще всего гемиплегия , нарушение речи и др. Иногда понижается чувствительность на одной половине тела. Нарушенные функции могут частично, а иногда почти полностью восстановиться в течение нескольких месяцев.
При инсульте, связанном с тромбозом мозговых сосудов, наступает размягчение мозговой ткани. После предвестников (головная боль, головокружение) постепенно без потери сознания развивается ощущение онемения в руке или ноге, которое затем сменяется парезом или параличом , расстройством чувствительности, нарушается речь. Лицо больного бледное, зрачки узкие, пульс слабый, температура нормальная. Восстановление функций продолжается в течение нескольких месяцев.
При инсульте, вызванном эмболией, нарушение мозгового кровообращения наступает внезапно, иногда после физического напряжения. Эмболии предшествует ухудшение общего состояния: слабость, одышка, сердцебиение, повышение температуры. При эмболии может наступить потеря сознания, лицо бледнеет; пульс учащен, иногда отмечаются озноб и повышение температуры. В связи с размягчением мозговой ткани возникает паралич руки и ноги с расстройством чувствительности, иногда нарушается речь. В течение 1-3 месяцев функции могут восстановиться, иногда полностью.
При первых признаках инсульта необходимо срочно вызвать врача. Больному обеспечить полный покой. В дальнейшем строго выполнять все предписания врача по лечению и уходу за больным.
Инфаркт - очаг омертвения ткани, развивающийся в результате длительного нарушения кровообращения в том или ином участке ткани. В зависимости от локализации и размеров инфаркт наблюдаются и различные поражения в организме. При благоприятном исходе инфаркта мертвые ткани подвергаются размягчению и рассасыванию или рубцеванию.
Инфаркт миокарда - острое заболевание сердечной мышцы (миокарда), в основе которого лежит нарушение проходимости одной из венечных (коронарных) артерий сердца, пораженных атеросклеротическим процессом. Это нарушение чаще всего возникает вследствие закупорки артерии тромбом , реже из-за резкого ее сужения - спазма. Обычно в происхождении инфаркта миокарда одновременно участвуют оба фактора. Возникший в результате нервных влияний (переутомление, волнение, психическая травма) спазм венечной артерии ведет к сужению сосуда, замедлению тока крови в нем и образованию вследствие этого тромба. В механизме возникновения инфаркта миокарда имеет значение увеличение в крови некоторых веществ, повышающих свертываемость крови, что и создает дополнительные условия для образования тромба в артерии. Вследствие быстрого прекращения кровоснабжения в участке миокарда, который получает кровь из данной артерии, развивается омертвение (некроз). В дальнейшем после постепенного рассасывания омертвевшей ткани происходит ее замена молодой соединительной тканью (рубцевание). Образование прочного рубца происходит в течение полутора-двух месяцев.
Инфаркт миокарда возникает преимущественно у мужчин в возрасте 30-60 лет. Заболевают чаще люди, ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ. Примерно в половине случаев инфаркта миокарда возникает на фоне более или менее длительно существующей стенокардии . Стенокардия и инфаркт миокарда представляют собой разные проявления одного и того же болезненного процесса. Наиболее характерное проявление инфаркта миокарда - длительный приступ сильнейших болей за грудиной или в областисердца с отдачей в левую (реже правую) руку, левую лопатку, шею, челюсть и пр. В этот момент наблюдаются и другие симптомы: кровяное давление после кратковременного повышения довольно резко падает, вследствие чего наступает опасное состояние (коллапс), проявляющееся в похолодании конечностей, появлении липкого холодного пота, синюшности лица, аритмии сердца , иногда ощущения страха смерти. Вследствие развивающегося в окружности инфаркта воспалительного процесса на 2-3-й день болезни происходит повышение температуры до 37,5- 38,5°, изменяется состав крови, что обнаруживается при ее исследовании. Помимо этих типичных симптомов, могут быть и другие: боли в животе (брюшная форма) или приступ резкой одышки, удушья (астматическая форма).
Для диагноза инфаркта миокарда большое значение имеют показания электрокардиограммы. На сновании электрокардиографического исследования можно установить не только самый факт инфаркта миокарда, но и уточнить место его образования в том или другом участке сердечной мышцы, судить о течении болезни и о наличии осложнений со стороны сердца.
Инфаркт миокарда развивается не сразу. Обычно ему предшествует период предвестников (продромальный) продолжительностью от нескольких часов до нескольких дней, когда проявляются частые кратковременные боли в сердце или за грудиной (при нем уменьшается кровоснабжение сердца). В этом периоде, если принять необходимые меры (обязательно нужно обратиться к врачу!), можно предотвратить развитие инфаркта миокарда. Острый период инфаркта миокарда начинается с болевого приступа, продолжительностью от нескольких часов до суток. На 2-3-й день появляется лихорадка, которая держится 8-10 дней, затем начинается период выздоровления; продолжительность этого периода - 2 месяца. Указанные сроки являются ориентировочными; во многих случаях продолжительность того или иного периода или всего заболевания в целом удлиняется из-за тяжести поражения или присоединяющихся осложнений. За периодом выздоровления следует послеинфарктный период, в течение которого больному еще необходимы строгий режим и врачебное наблюдение. Инфаркт миокарда часто протекает благоприятно и не дает в дальнейшем нарушения функции сердца. В других случаях, особенно при нарушении режима и других предписаний врача, вследствие развития обширных изменений в сердечной мышце, что может привести к значительному нарушению работоспособности сердца или даже смерти.
Профилактика инфаркта миокарда во многом зависит от предупреждения атеросклероза венечных сосудов и нарушений со стороны нервной системы, которые вызывают спазмы этих сосудов, ведущие к уменьшению кровоснабжения сердечной мышцы. Важнейшим профилактическим мероприятием для людей, страдающих атеросклерозом венечных сосудов сердца, является соблюдение диеты. Особенно вредно переедание. Важно следить за весом тела, не допускать его нарастания сверх физиологических норм. г). Необходимы овощи и фрукты, т. к. доказано задерживающее влияние на развитие атеросклероза витамина С, содержащегося в большом количестве в этих продуктах. Исходя из этого, следует дополнительно применять витамин С в виде настоя шиповника, черной смородины или медикаментозных препаратов (аскорбиновая кислота и пр.). Особенно важно соблюдать правильный режим работы и отдыха. Спать следует не менее 7-8 часов ночью и 1-2 часа днем. Необходим рациональный отдых в выходные дни и правильное использование ежегодных отпусков. Курение табака и спиртные напитки приносят большой вред больным, страдающим стенокардией или перенесшим Для диагноза инфаркта миокарда большое значение имеют показания электрокардиограммы. На сновании электрокардиографического исследования можно установить не только самый факт инфаркта миокарда, но и уточнить место его образования в том или другом участке сердечной мышцы, судить о течении болезни и о наличии осложнений со стороны сердца.
Инфаркт миокарда развивается не сразу. Обычно ему предшествует период предвестников (продромальный) продолжительностью от нескольких часов до нескольких дней, когда проявляются частые кратковременные боли в сердце или за грудиной (при нем уменьшается кровоснабжение сердца). В этом периоде, если принять необходимые меры (обязательно нужно обратиться к врачу!), можно предотвратить развитие инфаркта миокарда. Острый период инфаркта миокарда начинается с болевого приступа, продолжительностью от нескольких часов до суток. На 2-3-й день появляется лихорадка, которая держится 8-10 дней, затем начинается период выздоровления; продолжительность этого периода - 2 месяца. Указанные сроки являются ориентировочными; во многих случаях продолжительность того или иного периода или всего заболевания в целом удлиняется из-за тяжести поражения или присоединяющихся осложнений. За периодом выздоровления следует послеинфарктный период, в течение которого больному еще необходимы строгий режим и врачебное наблюдение.
инфаркта миокарда часто протекает благоприятно и не дает в дальнейшем нарушения функции сердца. В других случаях, особенно при нарушении режима и других предписаний врача, вследствие развития обширных изменений в сердечной мышце И. м. может привести к значительному нарушению работоспособности сердца или даже смерти.
Важную роль при лечении инфаркта миокарда играет система скорой и неотложной помощи, обеспечивающая быструю диагностику и своевременное проведение лечебных мероприятий. Лечение инфаркта миокарда лучше проводить в условиях стационара.
Больному необходим физический и психический покой, ему должно быть обеспечено удобное положение в постели; для дефекации и мочеиспускания следует пользоваться подкладным судном и мочеприемником. Вокруг больного не должно быть никакого шума и суеты; в комнате больного может быть оставлен только один из близких людей для ухода. Строгий постельный режим (но не полная неподвижность) соблюдается в течение 4-6 недель. Питание не должно быть избыточным, пища должна содержать достаточное количество витаминов. Не рекомендуется употреблять продукты, вызывающие вздутие кишечника (горох, капуста и др.). Во время болевого приступа по назначению врача дают болеутоляющие, а также сердечно-сосудистые средства. Нужно следить, чтобы конечности больного были теплыми, применяя при надобности грелки.
Профилактика инфаркта миокарда во многом зависит от предупреждения атеросклероза венечных сосудов и нарушений со стороны нервной системы, к-рые вызывают спазмы этих сосудов, ведущие к уменьшению кровоснабжения сердечной мышцы. Важнейшим профилактическим мероприятием для людей, страдающих атеросклерозом венечных сосудов сердца, является соблюдение диеты. Особенно вредно переедание. Важно следить за весом тела, не допускать его нарастания сверх физиологических норм (см. Вес тела.}. При наклонности к ожирению необходимо снижение питательности (калорийности) пищи за счет ограничения жиров и углеводов (мучные и сдобные изделия). Количество белков (нежирные мясо и рыба, творог) не должно быть ниже установленных норм (100-150 г). Необходимы овощи и фрукты, т. к. доказано задерживающее влияние на развитие атеросклероза витамина С, содержащегося в большом количестве в этих продуктах. Исходя пз этого, следует дополнительно применять витамин С в виде настоя шиповника, черной смородины или медикаментозных препаратов (аскорбиновая кислота и пр.). Особенно важно соблюдать правильный режим работы и отдыха. Спать следует не менее 7-8 часов ночью и 1-2 часа днем. Необходим рациональный отдых в выходные дни и правильное использование ежегодных отпусков. Курение табака и спиртные напитки приносят большой вред больным, страдающим стенокардией или перенесшим инфаркт миокарда. В профилактике инфаркта миокарда у людей, больных стенокардией, большую роль играет применение нитроглицерина, который необходимо принимать каждый раз при появлении первых болевых ощущений в сердце. Лечебная физкультура (назначает врач) должна быть также использована для профилактики
Ревматизм - общее заболевание организма с преимущественным поражением сердечно-сосудистой системы, суставов и нервной системы. При этом заболевании происходят изменения в так называемой. соединительной ткани организма. Так как соединительная ткань в большей или меньшей мере входит в состав всех органов, то понятно чрезвычайное многообразие проявлений ревматизма: воспаление внутренних органов, суставов, мышц, кожи, нервной системы. Однако на фоне всевозможных проявлений ревматизма в разных органах, постоянным и самым важным, определяющим сущность этой болезни, является поражение сердечно-сосудистой системы. Иногда в понятие ревматизм ошибочно объединяют различные заболевания суставов, не имеющие ничего общего с ним, например деформирующий полиартрит, артриты (воспаления суставов), возникающие на почве подагры, туберкулеза, сифилиса и т. д.
Ревматизм начинается чаще всего в детском или юношеском возрасте; в 75% случаев заболевают дети от 3 до 15 лет, в 15% случаев - между 15 и 25 годами и лишь в 10% - после 25 лет. У детей до трех лет и у пожилых людей Р. встречается сравнительно редко.
Особое значение в возникновении ревматизма придают стрептококку. Ревматизм, как правило, развивается после какого-либо стрептококкового заболевания, например после ангины , тонзиллита , гайморита , фарингита , при кариесе зубов и др. Проявление ревматизма через 10-15 дней после острого заболевания, а также некоторые особенности ревматической инфекции (поражение суставов, кожные проявления, изменения крови) дают основание считать, что в развитии заболевания играют роль не только стрептококки сами по себе, но и состояние повышенной чувствительности организма человека к этим микробам, так называемая аллергия . Поэтому ревматизм рассматривается как инфек-ционно-аллергическое заболевание. На развитие болезни большое влияние оказывает охлаждение организма (холод и сырость) - наибольшее число заболевших приходится на осенне-зимние месяцы (с октября по апрель).
Если ревматический приступ (атака) сопровождается поражением суставов, развитие болезни в типичном случае происходит примерно так. Через 10-15 дней после перенесенной ангины (или другого заболевания), когда больной считает себя уже здоровым, у него внезапно появляется сильная боль в одном из крупных суставов, чаще всего в коленном или голеностопном, реже в плечевом, тазобедренном. Одновременно повышается температура до 39-40". Пораженный сустав опухает, кожа над ним краснеет, становится лоснящейся, горячей на ощупь. В последующие дни поражается другой сустав, а вскоре боли и припухлость охватывают ряд суставов, не только крупных, но и мелких. Любое движение и даже легкое сотрясение кровати сопряжено с сильнейшими болями. Характерной особенностью является нестойкость, летучесть ревматических поражений в каждом отдельном суставе. Больные обычно обильно потеют. В зависимости от своевременности и правильности лечения через более или менее продолжительное время (от двух недель до нескольких месяцев) температура становится нормальной, боли в суставах проходят, их функция полностью восстанавливается.
Французский ученый Э. Ш. Ласег сказал, что «...ревматизм лижет суставы, плевру, даже мозговые оболочки, но кусает сердце». Этим подчеркивается, что изменения со стороны сердца занимают важнейшее место в заболевании ревматизмом. Они наблюдаются почти во всех случаях ревматических заболеваний. Значительно реже, чем сердце и суставы, ревматизм поражает кожу, подкожную клетчатку, плевру, перикард, брюшину, периферическую и центральную нервную систему, почки, кровь.
Характерным для ревматизма является склонность к частым обострениям, которые ведут к прогрессированию болезни и утяжелению ее последствий (развитие пороков сердца, недостаточности кровообращения). Интервал между отдельными приступами продолжается от нескольких месяцев до многих лет. При первой ревматической атаке, если она протекает без поражения суставов, болезнь может остаться не замеченной больным. Такие скрытые формы болезни распознаются лишь впоследствии на основании образовавшегося с течением времени порока сердца . У детей заболевание протекает тяжелее, чем у взрослых. Преждевременное вставание может повлечь за собой значительные изменения со стороны сердца, а также возникновение раннегорецидива. По окончании атаки трудоспособность больного во многом определяется состоянием его сердца.
В борьбе с ревматизмом огромное значение имеет профилактика заболевания. Каждый случай заболевания ангиной, особенно у детей, подростков и молодых людей, требует самого серьезного внимания. Воспаление миндалин (тонзиллит), гайморит и другие хронические заболевания, дающие обострения, необходимо своевременно лечить. Следует с раннего возраста проводить разумное закаливание организма. Больные, хоть раз перенесшие атаку ревматизма., для предупреждения обострений болезни должны находиться под постоянным наблюдением врача. В целях предупреждения обострения процесса весной и осенью проводится медикаментозная профилактика по указанию врача. Больные должны соблюдать режим труда и отдыха, полноценно питаться, регулярно заниматься физкультурой и посильным физическим трудом (предварительно посоветовавшись с врачом). В период ревматической атаки - строгий постельный режим, продолжительность которого устанавливает лечащий врач. В питании следует ограничить углеводы (сахар, белый хлеб, картофель) и поваренную соль. Медикаментозные средства применяются по указанию врача. Курортное лечение (Цхал-тубо,. Кисловодск, Сочи - Мацеста, Липецк, Старая Русса, Евпатория, Одесса, Дарасун) - в межприступный период и по предписанию врача.
Стенокардия , грудная жаба. - заболевание, характеризующееся приступами сильных болей и чувством сжатия за грудиной или в области сердца. Непосредственная причина возникновения приступа стенокардии - уменьшение снабжения сердечной мышцы кровью. В происхождении болезни могут играть роль как нервные влияния (психическое состояние больного, нервное напряжение, переживание), так и анатомические изменения венечных артерий (Атеросклероз). Чаще сочетаются обе эти причины.
Стенокардия - распространенное заболевание. Она чаще встречается у мужчин, чем у женщин (приблизительно в 5 раз). Это объясняется отчасти том, что атеросклероз у мужчин развивается примерно на 10 лет раньше, чем у женщин, и чаще локализуется в венечных артериях, а также и другими причинами: особенностью профессий, обусловливающих значительные психические эмоции и большое нервное перенапряжение, курением табака. Наиболее часто болезнь встречается после 40 лет. Изредка наблюдается и у более молодых людей.
Главное проявление стенокардии - это болевой приступ. Боль ощущается за грудиной, обычно за верхней ее половиной, иногда слева от нее. Очень характерна отдача (иррадиация) боли в руки, чаще только в левую, а иногда в обе одновременно. Боли отдают и в область левой лопатки, реже в шею и нижнюю челюсть. Продолжительность приступа от нескольких минут до получаса, реже больше. Боль, затянувшаяся на несколько часов, свидетельствует о длительном спазме или закупорке (тромбозе) венечных артерий, что может вызвать инфаркт миокарда . Очень типичны условия, при которых возникает боль. Чаще всего она появляется па улице во время ходьбы. Сперва слабая, она быстро нарастает и заставляет больного остановиться; при этом боль вскоре затихает. Но если человек возобновляет ходьбу, боль вновь появляется и заставляет его остановиться. Боли появляются чаще при ходьбе в холодную погоду, при встречном ветре и особенно при ходьбе после еды. У лиц, страдающих стенокардией, поводом к развитию приступа могут служить и другие физические и нервно-психические перенапряжения - перегрузка желудка, половой акт. Такой тип стенокардии, когда боли появляются при ходьбе или другом физическом напряжении, называется стенокардия напряжения. При другом типе стенокардии боли появляются, как правило, ночью - стенокардия покоя. Больные с вечера засыпают и просыпаются среди ночи от приступа сильных болей. Характерно, что больные вынуждены тогда сесть или встать, упираясь обо что-нибудь руками. В этой позе больной застывает на все время приступа. Во время приступов стенокардии больной обычно резко бледнеет, на лбу выступают капельки холодного пота.
Профилактика. Главную роль в происхождении стенокардии, помимо наследственного предрасположения, играют перенапряжение нервной системы, чрезмерное питание, особенно мясной пищей, и некоторые вредные привычки. Поэтому людям, имеющим неблагоприятную в отношении стенокардии наследственность, следует придерживаться преимущественно растительной диеты с ограничением общего количества съедаемой пищи (чтобы избежать полноты); воздерживаться от курения и употребления спиртных напитков; систематически заниматься физкультурой. Лечение, назначаемое врачом, имеет целью устранение приступов и предупреждение их повторения. Лучшим средством для прекращения приступа С. является нитроглицерин , который, быстро всасываясь, уже через 1-2 мин. расширяет венечные сосуды и прекращает боль. Очень важно принимать нитроглицерин в самом начале появления болей, так как на высоте приступа действие его не столь отчетливо. Неправильным является поведение, когда больные стараются «но злоупотреблять» нитроглицерином, оставляют его на «черный день» из боязни, что к нему якобы может наступить привыкание и он в дальнейшем перестанет действовать. Такие опасения не обоснованы. Если приступы стенокардии появляются закономерно при ходьбе, то целесообразно принимать нитроглицерин перед выходом на улицу. Хороший эффект, хотя и менее надежный, оказывает валидол . Имеются и другие препараты, предупреждающие развитие спазма на несколько часов (назначаются врачом). При возникновении приступа стенокардии ходьба и всякое другое физическое напряжение должны быть немедленно приостановлены. Во время приступа боли облегчаются также теплом: кладут грелку с горячей водой на грудь, опускают руки больного в горячую воду, ставят горчичники на область сердца. Для понижения возбудимости нервной системы применяют препараты брома, валерианы и пр. У больных, страдающих стенокардией нередко имеются более или менее выраженные склеротические изменения в венечных артериях сердца, поэтому им назначают также лечение, применяемое при атеросклерозе.
Контрольные вопросы.
1.Расскажите об особенностях строении сердца, его положении в грудной клетке.
2. Почему сердце сокращается? Какие звуковые явления сопровождают деятельность
сердца? Где их можно выслушать?
3.Как называют сосуды идущие к сердцу? от сердца?
Какие Вы знаете круги кровообращения? Где они начинаются и заканчиваются?
4. Назовите факторы, обеспечивающие движение крови по сосудам?
5. Что такое пульс? Какие параметры его характеризуют? Какие Вы знаете
нарушения пульса?
6. Что такое артериальное давление? Какие Вы знаете способы его измерения?
Что такое систолическое, диастолическое и пульсовое давление?
Какие факторы влияют на величину артериального давления?
7. Какое артериальное давление считают нормальным?
Какие известны нарушения артериального давления?
8.Что называют патологией сердца? Какие вы знаете наиболее распространенные заболевания сердечно сосудистой системы? Их профилактика?
Сердечно-сосудистые заболевания, наравне с онкологическими заболеваниями и диабетом, прочно удерживают первенство среди самых распространенных и опасных болезней XX, а теперь уже и XXI века. Свирепствовавшие в прежние времена страшнейшие эпидемии чумы, оспы, тифа ушли в прошлое, но их место не осталось пустым. Новым временам соответствуют и новые заболевания. XX век медицина будущего с полным основанием назовет «эпохой сердечно-сосудистых заболеваний».
ССЗ являются основной причиной смерти во всем мире: ни по какой другой причине ежегодно не умирает столько людей, сколько от ССЗ;
Эта проблема в разной степени затрагивает страны с низким и средним уровнем дохода. Более 82% случаев смерти от ССЗ происходит в этих странах, почти в равной мере среди мужчин и женщин.
К 2030 году около 23,6 миллионов человек умрет от ССЗ, главным образом, от болезней сердца и инсульта, которые, по прогнозам, останутся единственными основными причинами смерти. Наибольший процент роста этих случаев предполагается в регионе восточного средиземноморья, а наибольшее число смертей - в юго-восточном регионе.
Чтобы разобраться в заболевании, прежде рассмотрим что такое сердце.
СЕРДЦЕ является центральным органом кровеносной системы человека, нагнетающий кровь в артериальную систему и обеспечивающий ее возврат по венам. Сердце - это полый мышечный орган, разделенный на 4 камеры: правое и левое предсердия, правый и левый желудочки. Функция сердца осуществляется посредством попеременного сокращения (систола) и расслабления (диастола) мышц предсердий и желудочков. Деятельность сердца регулируется нейрогуморальными механизмами или при воздействий центральной нервной системы, однако сердечная мышца обладает автоматизмом.
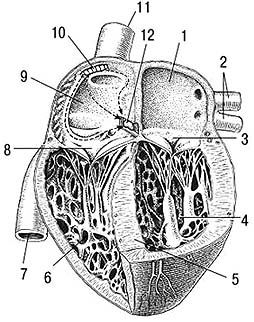
Сердце человека в разрезе:
1 - левое предсердие;
2 - легочные вены;
3 - митральный клапан;
4 - левый желудочек;
5 - межжелудочковая перегородка;
6 - правый желудочек;
7 - нижняя полая вена;
8 - трехстворчатый клапан;
9 - правое предсердие;
10 - синусно-предсердный узел;
11 - верхняя полая вена;
12 - предсердно-желудочковый узел.
Сердечно-сосудистая система человека, которая сформировалась в процессе его биологической эволюции, на всем протяжении истории человечества ни в чем существенно не изменилась. А ведь наш образ жизни очень сильно отличается от образа жизни наших далеких, и даже не очень далеких, предков. Тогда передвижение, добывание пищи, создание жилья и все остальные виды деятельности требовали от человека постоянных и крупных затрат мышечной силы. И система кровообращения человека изначально ориентирована именно на такой интенсивно-подвижный образ жизни. Для нормального ее функционирования, например, человек должен проходить не менее 6 км в день, и это ежедневно! По нашим сегодняшним городским меркам пройти даже одну-две автобусных остановки до ближайшей станции метро многим бывает не под силу. Еще чаще на это нет времени.
Может показаться удивительным, что огромная часть заболеваний сердечно-сосудистой системы происходит не из-за излишних нагрузок на нее, а из-за хронической, постоянной ее недозагруженности. Впрочем, удивительно это только на первый взгляд. Каждый, конечно, прекрасно знает, как слабеют мышцы, если их не тренировать. А в сердце тоже есть мышца, и ей точно так же полезны высокие нагрузки, как и всем остальным мышцам в организме. Разумеется, сейчас мы говорим о здоровом сердце. Более того, мышечная ткань есть и в кровеносных сосудах, тренировки нужны и им.
Нетренированность сердечно-сосудистой системы приводит и к проблемам другого рода. У большинства современных людей, особенно горожан, при глобальном уменьшении физических нагрузок непомерно возросли нагрузки нервно-психологические. Это в большой степени обусловлено тем количеством информации, которая ежедневно поступает к нам через телевидение, газеты, Интернет и прочие средства информации. Если еще учесть тот факт, что значительная часть этой информации вызывает у нас резко отрицательные эмоции, то становится понятным, насколько перегружена нервная система человека. А ведь нервная и сердечно-сосудистая система тесно взаимосвязаны. Любая сильная эмоция вызывает в организме ту или иную реакцию, а любая реакция организма связана с хотя бы минимальными изменениями в кровоснабжении органов. Например, нам стыдно, и у нас краснеет лицо от притока крови. Нам страшно, мы чувствуем озноб и дрожь в теле - это в кровь поступило большое количества гормона стресса, адреналина. Мы тревожимся, у нас учащается сердцебиение. И таких примеров можно привести множество. За каждым таким, пусть незначительным, изменением в кровообращении стоит сердечно-сосудистая система. Природа предусмотрела способ снять лишнее напряжение с организма: человек устроен так, что разрядка нервного напряжения наиболее естественно происходит в процессе повышенной физической активности. Но если баланс между физическими и нервно-психическими нагрузками нарушен, то реакция на эмоциональное напряжение оказывается чрезмерно выраженной, продолжительной, приобретает патологические черты. Таким образом в сердечно-сосудистой системе начинают развиваться такие заболевания, как артериальная гипертензия, атеросклероз, а за ним, увы, обычно следует развитие ишемической болезни сердца и инфаркта миокарда.
Симптомы инфаркта.
- боль или неприятные ощущения в середине грудной клетки;
- боль или неприятные ощущения в руках, левом плече, локтях, челюсти или спине.
Зачастую лежащая в основе заболевания болезнь кровеносных сосудов протекает бессимптомно. Инфаркт или инсульт могут быть первыми предупреждениями о заболевании. Кроме того, человек может испытывать затруднения в дыхании или нехватку воздуха; тошноту или рвоту; чувствовать головокружение или терять сознание; покрываться холодным потом и становиться бледным. Женщины чаще испытывают нехватку дыхания, тошноту, рвоту и боли в спине и челюсти.
Люди, испытывающие эти симптомы, должны немедленно обращаться за медицинской помощью.
Сердечно-сосудистые заболевания многочисленны и протекают по-разному. Некоторые из них, такие как ревматизм или миокардит, являются болезнями преимущественно сердца. Другие болезни, например атеросклероз или флебиты, поражают, прежде всего, артерии и вены. Наконец, от третьей группы заболеваний страдает сердечно-сосудистая система в целом. К последнему классу болезней относится в первую очередь артериальная гипертензия. Хотя часто провести такую четкую границу между заболеваниями сердца и заболеваниями сосудов бывает сложно. Например, атеросклероз - заболевание артерий, но когда он развивается в коронарной артерии, то атеросклероз такого типа называется ишемической болезнью и уже относится к болезням сердца.
Существуют заболевания сердечно-сосудистой системы, в основе которых лежит воспалительный процесс. Часто они являются осложнениями инфекционных заболеваний, таких как грипп или ангина. К этим довольно многочисленным, но не часто встречающимся заболеваниям относятся эндокардит, перикардит, миокардит и другие. Эти заболевания обычно локализованы в области сердца. Иногда, впрочем, сердечная мышца, миокард, может поражаться токсинами и в результате воспаления, развившегося в других органах. Эта схема развития заболевания типична для дистрофии миокарда.
Болезни сердечно-сосудистой системы, берущие начало не в области сердца, а в системе кровеносных сосудов, также довольно многочисленны. Кровеносные сосуды в зависимости от своих функций делятся на артерии и вены. Артерии несут насыщенную кислородом и питательными веществами алую кровь от сердца к периферии. По венам совершает обратный путь кровь темного цвета, отдавшая тканям кислород и насыщенная углекислым газом и продуктами обмена. Пройдя полный круг, кровь поступает обратно в сердце, где снова насыщается кислородом и все начинается сначала. Заболевания сосудов также можно разделить на заболевания венозного русла и заболевания артерий. Такое разделение легко объяснимо, если учесть, что нагрузка на вены, по которым течет более густая кровь, больше, чем нагрузка на артерии. Особенно уязвимы вены нижних конечностей: ведь они должны проводить кровь против действия силы тяжести. Поэтому именно вены в ногах больше всего страдают от варикозного расширения вен, а также воспалительных заболеваний вен - флебитов и тромбофлебитов.
Что же касается артериального русла, то на его долю выпадает начальная стадия наиболее распространенных заболеваний сердечно-сосудистой системы - атеросклероза и артериальной гипертензии. Очень часто атеросклероз развивается в коронарных артериях сердца, этот вид атеросклероза рассматривается как самостоятельная болезнь - ишемическая болезнь сердца. Наиболее частыми клиническими проявлениями ишемической болезни являются приступы стенокардии или, как ее называют еще, грудной жабы: боли и тягостные ощущения в области сердца, возникающие при нагрузке, а в сложных случаях заболевания - и при покое.
Осложнением ишемической болезни сердца может стать такое грозное состояние как инфаркт миокарда, обусловленный развитием очагов омертвения в сердечной мышце. Другим вариантом развития ишемической болезни является кардиосклероз, проявлениями которого иногда становятся различные перемены в сердечном ритме (аритмии) и сердечная недостаточность. И аритмии, и сердечная недостаточность, как уже говорилось, не являются болезнями в строгом смысле этого слова. Термином «аритмии» называются различные состояния, имеющие одну общую черту - отклонения от нормального ритма сердечных сокращений. Сердечная недостаточность (сердечно - сосудистая недостаточность) - это комплекс патологических признаков (одышка, синюшность, отеки и т. д.), свидетельствующих о том, что сердце не справляется с полным объемом нагрузки. Причины сердечной недостаточности могут быть различны, иногда они даже не связаны с сердечно-сосудистыми заболеваниями, хотя все же чаще всего сердечная недостаточность развивается вследствие атеросклероза.
Лечение сердечно-сосудистых заболеваний.
Лечением всех сердечно-сосудистых заболеваний занимается врач-кардиолог, самолечение или самостоятельная коррекция лечения совершенно недопустимы. К кардиологу необходимо обращаться при малейших признаках заболевания сердца или сосудов, потому что общей чертой практически всех сердечно-сосудистых заболеваний является прогрессирующий характер болезни. При подозрениях на проблемы с сердцем нельзя дожидаться видимых симптомов, очень многие заболевания сердечно-сосудистой системы начинаются с появления у больного субъективного ощущения, что «что-то не так». Чем более раннюю стадию болезни выявит при осмотре врач-кардиолог, тем легче, безопаснее и с меньшим количеством медикаментов пройдет лечение. Болезнь часто развивается совершенного незаметно для больного, и отклонения от нормы возможно заметить только при обследовании кардиологом. Поэтому профилактические визиты к врачу-кардиологу с обязательным исследованием ЭКГ необходимы хотя бы один раз в год.
Факторы риска сердечно-сосудистых заболеваний.
Факторы, связанные с повышенным риском преждевременного развития ишемической болезни сердца, можно разделить на две группы: те, которые человек не может изменить, и те, которые поддаются изменению. К первым относятся наследственность, мужской пол и процесс старения. Ко вторым относятся:
- повышенное содержание липидов крови (холестерина и триглицеридов);
- гипертензия;
- курение;
- отсутствие физической активности;
- избыточная масса тела;
- диабет;
- стрессы.
Основными факторами риска считаются те, которые тесно связаны с ишемической болезнью сердца. Это - курение, гипертензия, высокие уровни липидов крови и отсутствие физической активности. Последний фактор был включен в этот список в 1992 г. Избыточную массу тела, по-видимому, можно считать одним из основных факторов риска.
Профилактика сердечно-сосудистых заболеваний.
Профилактика заболеваний сердечно-сосудистой системы состоит из комплекса мер, общих для большинства этих заболеваний, но некоторые болезни, разумеется, требуют отдельного подхода. Мы остановимся на некоторых общих рекомендациях. Прежде всего, заболевания сердечно-сосудистой системы возникают на основе нервно-психических напряжений. Следовательно, снижение их количества и интенсивности является мощнейшим профилактическим средством против всех сердечно-сосудистых заболеваний.
Как ни странно, но, по мнению большинства людей, самое «взрывоопасное» с нервно-психической точки зрения место - это дом. Если на работе, с чужими нам людьми мы еще стараемся сдерживать проявления негативных эмоций, то с родными обращаемся по принципу «зачем со своими церемониться?» и выплескиваем на них все наше скопившееся за день раздражение. Нам зачастую отвечают тем же. Это порождает взаимные обиды, напряжение и... сердечно-сосудистые заболевания. Надо бы почаще вспоминать о том, что если мы не сделаем всего возможного для спокойствия и счастья наших близких, то этого не сделает никто. Если бы все могли поменять отношение к миру с требующего на дающее, проблем с сердцем было бы определенно меньше. Итак, кардиологи советуют доброжелательно относиться к себе и людям, не стараться помнить обиды, учиться прощать от души, забывая то, за что простили.
Часто главным объектом постоянного недовольства человека является и он сам. Слова о любви не только к близким, но и к себе самому, давно у всех на слуху, и тем не менее повторим избитую истину: любить весь мир нужно начинать с себя. Каждому человеку необходимы положительные эмоции, поэтому таким мощным профилактическим действием обладают хорошие книги, хорошие фильмы, общение с друзьями, активная и радостная интимная жизнь с любимым и любящим человеком.
Как мы уже говорили, необходимой составной частью профилактики сердечно-сосудистых заболеваний является физически активный образ жизни, та самая «мышечная радость», о которой говорил академик Павлов. Это занятия спортом, длительные прогулки на свежем воздухе, плаванье, туристические походы, то есть любая физическая деятельность, которая доставляет человеку удовольствие. Хорошо привить себе привычку к закаливающим процедурам: это может быть контрастный душ, обливание холодной водой, хождение босиком по снегу, посещение бани или сауны - выбор огромный, и каждый может найти то, что ему больше по душе. А между тем все эти мероприятия укрепляют стенки сосудов и тем самым предупреждают многие серьезные заболевания. Отдых тоже должен быть полноценным. Нормальная продолжительность сна должна составлять8–10 часов в сутки, причем лучше, когда есть возможность отдохнуть и в течение дня.
Разумеется, нельзя обойти стороной такую важную часть нашей жизни, как питание. Доказано, что обилие в нашем рационе жирной, острой, соленой пищи не только вызывает ожирение, но и плохо влияет на эластичность сосудов, а это нарушает кровоток. Особенно остро стоит вопрос с солью при гипертензии. В этом случае исключение из рациона поваренной соли является мерой первой необходимости. Но и всем остальным для профилактики сердечно-сосудистых заболеваний стоило бы взять за правило никогда не досаливать еду, а соленые деликатесы ставить только на праздничный стол. Дело в том, что избыток соли в организме мешает почкам справляться с выведением из него жидкости, и тем самым создает лишнюю нагрузку на сосуды и сердце. Кроме того, существуют продукты, которые оказывая на организм тонизирующее действие, могут влиять непосредственно на сердечно-сосудистую систему. К ним относится крепкий чай, кофе, алкогольные напитки. Всем этим, особенно алкоголем, не стоит злоупотреблять.
Разумеется, самое негативное влияние на сердечно-сосудистую систему оказывает курение. Среди курильщиков практически все сердечно-сосудистые заболевания распространены в гораздо большей степени, чем среди некурящих. И если в отношении алкоголя еще можно говорить о доказанной пользе небольших количеств сухого виноградного вина (это многократно подтверждается французскими учеными), то курение не приносит ничего кроме вреда, поэтому мы так настойчиво говорим о необходимости полного отказа от этой привычки. А для того, чтобы «успокоить нервы», как часто объясняют свое пристрастие к табаку, есть более полезные и приятные способы.
Итак, суммируя сказанное, повторим: физическая активность, психологический настрой на доброжелательное отношение к себе и миру, правильное питание, отказ от вредных привычек и регулярные профилактические осмотры у кардиолога - вот тот минимум, который необходим для того, чтобы быть уверенными в том, что сердечно-сосудистые заболевания обойдут вас стороной. Будем надеяться на то, что стремительно завоевывающая мир мода на здоровый образ жизни поможет избавить XXI век от названия «эпоха сердечно-сосудистых заболеваний».
Анкета сомодиагностики.
«Относитесь ли Вы к группе риска по развитию сердечно-сосудистых заболеваний?»
|
Обведите кружком правильный ответ: да или нет |
|||
|
Ваш возраст: 40 лет и старше (мужчины) 50 лет и старше (женщины) |
|||
|
Наследственная отягощенность сердечно-сосудистыми заболеваниями у Ваших родственников (артериальная гипертензия, ранний атеросклероз, стенокардия, инфаркт миокарда, инсульты, сахарный диабет) |
|||
|
Курите ли Вы |
|||
|
Придерживаетесь ли Вы правильного питания |
|||
|
Имеется ли у Вас избыточный вес (окружность талии у женщин более 88см., у мужчин более 92см.) |
|||
|
Ведете ли Вы физически активный образ жизни |
|||
|
Имелись ли у Вас эпизоды повышенного артериального давления (выше 130/80) |
|||
|
Повышен ли у Вас уровень холестерина в крови (выше 5,0 ммоль/л) |
|||
|
Были ли у Вас факты повышения уровня сахара в крови (выше 5,6 ммоль/л) или сахарный диабет |
|||
|
Испытываете ли Вы нервно-психические перегрузки (стрессы) на работе, в быту |
|||
При любых 3-х ДА - означает, что Вы относитесь к группе риска по развитию сердечно-сосудистых заболеваний - Вам необходимо проконсультироваться у врача.
При любых 5-ти ДА - означает, что Вам необходимо обратиться к врачу для более углубленного обследования.
Врач-методист оргметодотдела
Л. Н. Подобед
Иногда даже при первом взгляде на "сердечного" больного можно определить заболевание, которым он страдает.
При сердечной недостаточности (в легких случаях) больные предпочитают лежать на правом боку, так как лежание на левом боку вызывает у них неприятные ощущения в области сердца.
При недостаточности левого желудочка больные предпочитают сидячее положение.
При хронической недостаточности 2-3 степени больные предпочитают сидеть со спущенными ногами. Ноги при этом обычно отекают, но одышка беспокоит больного меньше.
Больные с сосудистой недостаточностью чувствуют себя значительно лучше в горизонтальном положении.
Цвет лица "сердечного" больного также может многое сказать внимательному наблюдателю.
Бледность кожных покровов часто наблюдается при малокровии, спазме или запустевании поверхностных сосудов.
Бледность можно наблюдать при тяжелом ревмокардите, при недостаточности клапанов аорты. При коллапсе больной бледен всегда.
Цианоз (синюшность) губ, носа, кончика языка, конечностей, мочек ушей чаще всего наблюдается при тяжелых степенях легочно-сердечной недостаточности.
Отеки при заболеваниях сердца начинают появляться в случаях, когда сердце перестает справляться с возросшей на него нагрузкой и наступает декомпенсация. Расположение отеков зависит от того положения, которое обычно занимает тело больного: у ходячих больных отеки располагаются на ступнях ног и в области голеней, у лежачих - в области поясницы и спины.
Основной причиной возникновения отеков является повышение давления в венозных капиллярах. Это приводит к тому, что в то время, как из артериального колена кровь усиленно просачивается в ткани, обратное ее всасывание из тканей затруднено вследствие повышенного давления в венозном колене капилляров.
Возникновению сердечных отеков также способствуют такие причины, как:
Плохое выделение почками поваренной соли, которая усиленно откладывается в тканях;
Повышение проницаемости сосудистой стенки;
Повышение обратного всасывания воды канальцами почек. ОДЫШКА. При заболеваниях сердца одышка является одним из наиболее ранних симптомов. В легких случаях она беспокоит больного только в состоянии физической нагрузки, при заболеваниях средней тяжести - при выполнении обычной работы, а в тяжелых случаях появляется даже в состоянии покоя.
Появление одышки при заболеваниях сердечно-сосудистой системы можно объяснить несколькими причинами:
Застой в малом круге кровообращения;
Расстройство мозгового кровоснабжения и гипоксемия (недостаточное снабжение кислородом) продолговатого мозга;
Заболевания легких (эмфизема, ), когда их дыхательная поверхность уменьшается, дыхание становится частым и поверхностным, что еще более ухудшает снабжение крови кислородом.
СЕРДЦЕБИЕНИЕ. Сердцебиение - это субъективное ощущение сердечных сокращений. У практически здорового человека оно может возникнуть при физической нагрузке, после плотной еды или при стрессовых состояниях. При болезнях сердечно-сосудистой системы сердцебиение появляется уже на ранних стадиях болезни.
Часто сердцебиение является результатом сердечных неврозов и возникает при повышенной возбудимости сердца.
БОЛЬ. У здорового человека боль в области сердца тоже может возникнуть при повышенной возбудимости нервной системы, но чаще она является результатом патологического процесса. Боль - сторож нашего организма, а когда сторож подает сигнал, значит, где-то есть сбои.
Если боли возникают в результате спазма коронарных сосудов, то они называются стенокардическими. В этих случаях развивается острое малокровие миокарда, и боль является "криком голодающего миокарда". Стенокардические боли носят жгучий, сжимающий или давящий характер.
При воспалении оболочек сердца боль может носить постоянный тупой характер. При болезнях аорты она также носит тупой постоянный характер и ощущается за грудиной.
При воспалительных заболеваниях сердца боли, возникающие в нем, можно объяснить сдавливанием нервных окончаний сердечной мышцы. А боли, появляющиеся при приступе стенокардии, можно объяснить гипоксемией (кислородной недостаточностью).
ГОЛОВОКРУЖЕНИЕ. Головокружение и головные боли часто являются спутниками заболеваний кровообращения. Объясняется это недостаточным кровоснабжением мозга кислородом и раздражением его нервных окончаний продуктами распада.
ОЗНОБ, ЛИХОРАДКА. и повышение температуры при сердечных заболеваниях возникают при воспалительных процессах (эндокардиты, перикардиты, миокардиты) и при раздражении мозга продуктами распада при инфаркте миокарда, тромбофлебитах или инфарктах легкого.
КРОВОХАРКАНЬЕ. Обычно у сердечных больных кровохарканье возникает при застое в малом круге кровообращения. Реже оно возникает у больных со стенозом митрального отверстия или при прорыве аневризмы аорты вдыхательные пути. В последнем случае больной погибает.
БОЛЕЗНИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
ГРУДНАЯ ЖАБА (СТЕНОКАРДИЯ)
Грудная жаба входит в понятие ишемической болезни сердца наряду с инфарктом миокарда и кардиосклерозом.
Болезнь развивается в том случае, когда сердечная мышца не получает достаточного количества крови, питательных веществ и испытывает кислородное голодание. Появляется резкая боль в груди ("крик голодающего миокарда"), продолжающаяся несколько минут. Боль возникает в виде приступов, часто отдает в левую руку, левое плечо, под лопатку.
Особенно типичным для грудной жабы является появление боли после выхода больного из теплого помещения на холод. Иногда приступ стенокардии начинается ночью ( покоя). Эти приступы считаются более опасными, так как указывают на то, что заболевание зашло уже далеко и необходимо принимать срочные меры.
Приступы стенокардии могут быть редкими (1-2 раза в неделю) или частыми (по многу раз в день). Обычно один из тяжелых приступов заканчивается появлением очага некроза в сердечной мышце ( миокарда) с последующим образованием на этом участке рубцовой ткани.
При стенокардии в народной медицине применяются следующие лекарственные средства.
Перед началом лечения стенокардии рекомендуется провести три курса лечебного голодания по 7 дней (с последующим семидневным восстановлением). Если полное голодание невозможно, то можно провести голодание частичное - во время курса питаться только орехами, медом, фруктами, корнеплодами и овощами.
Смешать в равных частях траву адониса и траву вахты трехлистной. 100 г смеси залить 1 литром водки и настоять в темном месте 21 день. Процедить. Пить по 20 капель три раза в день за полчаса до еды.
Смешать в равных частях изюм, курагу, чернослив и ядра грецкого ореха. На 1 кг смеси добавить кашицу одного лимона с кожурой, но без семян. В смесь добавить 300 г жидкого меда. Принимать по 1 столовой ложке три раза в день натощак при ЛЮБОМ сердечном заболевании. Лекарство укрепляет сердечную мышцу, способствует восстановлению нормального ритма.
Знахари всегда советуют сердечным больным пить чай из цветков фиалки трехцветной. Такой чай надо пить постоянно, из месяца в месяц долгое время.
Смешать в равных количествах кашицу чеснока и мед. Настоять в плотно закрытой посуде в темном прохладном месте 7 дней, ежедневно помешивая содержимое. Принимать по 1 столовой ложке три раза в день при ИШЕМИЧЕСКОЙ болезни сердца, ОБЛИТЕРИРУЮЩЕМ ЭНДАРТЕРИИТЕ , ВАРИКОЗНЫХ ПОРАЖЕНИЯХ ВЕН и при АТЕРОСКЛЕРОЗЕ .
Нарвать цветков ландыша и засыпать сахаром. Во время приступа стенокардии класть под язык в количестве одной горошины и сосать.
- БОЯРЫШНИК (цветы). Отвар. 2 столовые ложки сухих цветков на стакан воды. Кипятить 5-7 минут. Процедить. Принимать по 1 столовой ложке 3-4 раза в день.
Настойка. 10 г сухих цветков на 100 мл водки. Настаивать 14 дней в темном месте. Процедить. Пить по 25-30 капель три раза в день.
- ЗВЕРОБОЙ . 2 столовые ложки сухой травы залить стаканом кипятка и настаивать 1 час. Процедить. Пить по 50 мл 2-3 раза в день.
Полезен чай из плодов боярышника (столовая ложка плодов на стакан воды). Кипятить 10 минут, настоять 2 часа, процедить. Пить по 1 стакану три раза в день как чай.
- ПУСТЫРНИК . 2 чайных ложки травы залить 500 мл кипяченой воды и настаивать 8 часов в теплом месте. Принимать по 1/4 стакана 3-4 раза в день за полчаса до еды.
Спиртовую настойку пустырника смешать со спиртовой настойкой ландыша (аптечные препараты) и принимать по 30 капель 2-3 раза вдень при стенокардии.
- ВАСИЛИСТНИК ВОНЮЧИЙ . Настойка (аптечный препарат). Принимать по 25 капель три раза в день при стенокардии, гипертонической болезни и нарушении кровообращения.
Приготовить сбор: Тысячелистник-1 часть Валериана (корень) - 1 часть Зверобой - 1 часть
Столовую ложку сбора залить стаканом холодной воды. Настоять 4 часа. Кипятить 5 минут. Настоять при комнатной температуре 2 часа, процедить. Пить по 1/З стакана три раза в день.
Взять 1 литр меда, выжать или прокрутить через мясорубку 10 лимонов средних размеров со шкуркой, начистить 10 головок чеснока (головок, а не долек). Все вместе смешать и оставить на неделю в закрытой посуде. Пить по 1 чайной ложке 4 раза в день, но пить не сразу, а медленно, смакуя, не торопясь. Дни не пропускать. Пить, пока не кончится лекарство, - в течение двух месяцев.
Одним из самых лучших старинных рецептов при стенокардии и кардиосклерозе считается следующий. 10 столовых ложек боярышника, 5 столовых ложек шиповника (берутся плоды, заранее измельченные) кладут в кастрюлю. Ложки накладываются с верхом. Заливают 2 литрами кипятка. Кастрюля тепло укутывается и ставится на 24 часа в теплое место. Затем состав процедить через марлю и приступать к лечению.
Принимать по 200 г3 раза в день перед едой. Лекарство полезно всем больным с сердечными заболеваниями. Особенно хорошо оно действует после перенесенного инфаркта миокарда.
-ЛЮБИСТОК . 50 г свежих корней кипятить 10 минут в одном литре воды. Настоять 2 часа, процедить. Принимать по 1/4 стакана 4 раза в день. Каждый день делать свежий отвар.
- КОРА РЯБИНЫ . 200 г коры измельчить и кипятить на слабом огне 30 минут в 500 мл воды. Настоять 2 часа, процедить. Принимать по 1 столовой ложке за полчаса до еды три раза в день.
- ЦВЕТКИ ПОДСОЛНУХА . При стенокардии и кардиосклерозе, а также при заболеваниях сосудов
-ДЕВЯСИЛ ВЫСОКИЙ . 30 г сухого измельченного корня на 500 мл водки. Настаивать 14 дней. Принимать по 30-40 капель три раза в день при кардиосклерозе и стенокардии.
Смешать сок 2 лимонов с соком 3 листьев алоэ средней величины. Добавить в смесь 500 г меда и настаивать в плотно закрытой посуде в холодильнике 7 дней, периодически помешивая. Принимать при стенокардии по 1 столовой ложке три раза в день натощак (за час до еды). Провести 3-4 курса лечения с перерывом в один месяц.
При учащенном сердцебиении и болях в области сердца применяют следующий состав: Корень валерианы - 2 части. Трава пустырника -2 части. Трава тысячелистника - 1 часть. Плоды аниса - 1 часть. Одну столовую ложку смеси заливают 300 мл кипятка и настаивают 1 час. Принимают по 1/2 стакана три-четыре раза вдень.
Если вас беспокоят боли в области сердца, накапайте в рюмку 30-40 капель настойки валерианы и подержите во рту 1-2 минуты. Еще лучше действует смесь настоек корня валерианы и боярышника.
Ежедневное жевание свежей лимонной корки улучшает работу сердечной мышцы.
Известная целительница Людмила Ким советует при приступе стенокардии втирать в область сердца (ниже соска) пихтовое масло. Пихтовое масло нужно втирать в область сердца 3-4 раза в день. Для одного втирания достаточно 5-6 капель пихтового масла.
Одну столовую ложку мелиссы залить 300 мл кипятка, настоять 30 минут и пить три раза в день по 1/2 стакана при тахикардии и неврозе сердца, которые часто сопровождают стенокардию.
Перед лечением стенокардии или других сердечных болезней (если вам за 50) обязательно проведите курс лечения по тибетскому методу очищения (чеснок и спирт. См. лечение атеросклероза).
Многие русские и зарубежные авторы считают, что причиной сердечных болезней является неправильная . По утверждению Н.В. Уокера, "молекула крахмала нерастворима ни в воде, ни в спирте, ни в эфире". При употреблении в пищу продуктов, содержащих крахмал, происходит засорение крови молекулами крахмала, а сердцу гораздо легче качать чистую кровь, поэтому оно расходует лишнюю энергию, быстро устает и преждевременно вырабатывает свои ресурсы.
Уокер считает, что самым рациональным способом лечения сердечных болезней являются вегетарианская и потребление сырых овощных соков. При этом желательно исключить из сахар, молочные продукты и крахмал.
Лицам, страдающим стенокардией, надо постоянно принимать витамин B15 и как можно больше есть воловьей печени. Полезна им также и бычья кровь.
Народный целитель П.В. Карасев рекомендует "сердечникам" следующий рецепт. Измельчить 50-70 г двудомной крапивы и полученную массу положить в небольшую эмалированную кастрюлю. Добавить 500 мл воды и через 30 минут поставить на огонь. Кипятить 10 минут (при открытой крышке), процедить, остудить и хранить в холодильнике не более двух дней. Принимать по 2 столовые ложки отвара 3 раза в день в течение 15 дней. Через каждые пять дней делать перерыв в лечении на два-три дня.
Для достижения лучшего эффекта перед "крапивным лечением" следует провести лечение отваром корней тутовника (шелковицы). 200 гсвежих корней измельчить, хорошо промыть и залить в эмалированной посуде холодной водой на 1 час. Затем прокипятить в течение 15 минут на медленном огне, остудить и процедить.
Принимать по 1/3 стакана три раза в день за полчаса до еды. Отвар принимать курсами по три дня (пять курсов).
При приступе стенокардии (если нет нитроглицерина) можно разжевать и проглотить небольшой зубок чеснока. Боль снимается через 20- 30 минут.
В. Тищенко рекомендует больным "грудной жабой" следующий рецепт. 5 столовых ложек мелко измельченных сосновых или еловых игл смешать с 3 столовыми ложками измельченного шиповника и 2 столовыми ложками луковой шелухи. Смесь залить 700 мл воды, довести до кипения и кипятить на слабом огне 10 минут. Настоять ночь, завернув в теплое. Процедить и пить вместо воды по 1,5-2 литра в сутки.
Лечение проводить в течение 4 месяцев. Если почки не беспокоят, то луковую шелуху можно не добавлять.











