Le cause dell'ostruzione intestinale. Il trattamento conservativo comprende una serie di misure
L'ostruzione intestinale è un problema abbastanza comune affrontato da un gran numero di pazienti. Ora vengono offerte varie tecniche terapeutiche che consentono di superare rapidamente il disturbo. In questo caso, è necessario stabilire il motivo per cui si è manifestata la malattia.
Informazioni generali sulla malattia
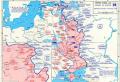
L'ostruzione intestinale nella pratica del personale medico è abbastanza comune. Esistono varietà meccaniche e dinamiche. Queste due forme hanno caratteristiche caratteristiche del volvolo. Questi sono i tipi ostruzione intestinale... La malattia può svilupparsi in una forma acuta o svilupparsi lentamente in una cronica.
Per quali ragioni può verificarsi un'ostruzione intestinale meccanica? In questo caso, gli esperti identificano i seguenti motivi:
- violazione di un'ernia;
- vermi (a causa loro il passaggio nell'intestino è intasato);
- volvolo;
- intussuscezione (il processo prevede l'introduzione dell'intestino in un altro);
- la presenza di un corpo estraneo nell'intestino;
- la formazione di aderenze e nodi;
- processi di blocco dovuti all'accumulo di feci o masse alimentari.
Informazioni sull'ostruzione dinamica
L'ostruzione dinamica del colon è causata da disturbi associati alla motilità intestinale. Inoltre, le conseguenze negative possono essere causate da varie patologie e malattie degli organi situati nella regione addominale. Possono sorgere problemi in altri organi interni, il cui funzionamento influisce direttamente sulla funzione intestinale. Parallelamente, ci sono malfunzionamenti nel funzionamento del sistema nervoso e precedono questa malattia.

Tra le ragioni che causano, vale la pena evidenziare: cambiamenti di tipo patologico, che influenzano l'equilibrio elettrolitico e violazioni dell'equilibrio acido-base. In alcuni casi, l'ostruzione dell'intestino tenue può essere il risultato di complicazioni derivanti dall'intervento chirurgico sull'organo. La malattia si osserva anche quando i pazienti sviluppano aderenze o malattie infiammatorie che colpiscono il tratto gastrointestinale.
Un blocco nell'intestino può verificarsi quando una persona non mangia correttamente. Pertanto, vengono considerati i casi in cui il paziente mangia carne molto spesso e in grandi quantità. Inoltre, i cibi grassi possono essere consumati in quantità significative, mentre non vi è consumo di frutta e verdura fresca. Pertanto, è necessario monitorare attentamente il menu.
Costipazione e ostruzione possono verificarsi a causa del fatto che aumento della peristalsi, aumento della pressione intrauterina. Tutti questi fenomeni negativi portano al fatto che l'intestino è schiacciato o compromesso. La stitichezza si verifica a causa del volvolo dell'organo a causa della grande lunghezza o ristrettezza della radice del mesentere. La sindrome da ostruzione può iniziare a causa del volvolo, che si verifica a causa della ridotta motilità intestinale.

L'ostruzione ostruttiva si attiva per i seguenti motivi:
- tumore (incluso benigno);
- ostruzione fecale;
- calcolo biliare;
- grovigli di ascaridi;
- processi infiammatori;
La stitichezza e l'ostruzione nei bambini sono rare. Se parliamo di patologia congenita, questo fenomeno viene diagnosticato nel 20% dei casi. La malattia acquisita si verifica spesso a causa del fatto che i bambini tendono a ingoiare vari oggetti. Di conseguenza, può verificarsi intussuscezione. I medici notano che l'automedicazione non può essere utilizzata, poiché ciò può solo aggravare la situazione.
quadro clinico
L'ostruzione intestinale acuta ha sintomi specifici, secondo i quali è possibile diagnosticare un disturbo in un periodo di tempo abbastanza breve. Le sensazioni dolorose accompagnano la patologia in quasi tutti i casi e il dolore si verifica all'improvviso. Può essere crampiforme e la sua intensità non è espressa.
Un segno di ostruzione intestinale è vomito e nausea. Inoltre, possono essere presenti i seguenti sintomi:
- gonfiore addominale;
- gas;
- stipsi.
La bassa pervietà può peggiorare e la malattia inizia a progredire. Ciò porta al fatto che i processi emetici diventano più pronunciati e la nausea aumenta. In alcuni casi, nella bocca del paziente può apparire un odore sgradevole. I gas non scompaiono, ma si accumulano nella cavità addominale.

Inoltre, quasi tutti i pazienti con la diagnosi in questione non sono in grado di inalare una grande quantità di aria. Tutti questi sintomi indicano che è urgente ricorrere a misure volte a trattare l'ostruzione intestinale. A seconda di quale sintomatologia è inerente a un caso particolare, la sindrome da ostruzione può procedere come segue: esordio improvviso e diminuzione graduale, aumento graduale e diminuzione nei momenti di remissione.
Esiste un'intera classificazione dell'ostruzione intestinale, ma in quasi tutti i casi ci sono una serie di segni sintomatici caratteristici. Prima di tutto, è il dolore. Nella prima fase dello sviluppo della malattia, la colica si fa sentire in tutto l'intestino ed è quasi impossibile determinare l'esatta localizzazione della sindrome.
Dopo che il dolore si accumula fino a un certo periodo, diventa costante, successivamente è in grado di coprire quasi l'intera cavità addominale. Di conseguenza, un certo numero di pazienti può sviluppare peritonite, nel qual caso solo la chirurgia può risolvere il problema. Se si verifica un'ostruzione, l'effetto del dolore è permanente e non perde la sua gravità.
L'ostruzione intestinale meccanica e gli altri suoi tipi sono accompagnati dalla presenza di vomito. Questo sintomo di solito si verifica dopo la comparsa del dolore addominale. Ciò è dovuto al fatto che il cibo non può passare attraverso il tratto gastrointestinale, quindi si verifica il ristagno. La bassa permeabilità può trasformarsi in un'ostruzione completa.
La sindrome può essere caratterizzata da un blocco che appare nell'intestino tenue (nella parte superiore di esso), dopo di che si verifica un vomito abbondante. Ci sono casi in cui l'ostruzione viene diagnosticata nella parte inferiore dell'intestino, quindi il vomito può verificarsi più tardi e avere una minore intensità.
Maggiori informazioni sui sintomi
Le malattie spastiche e di altro tipo sono quasi sempre accompagnate dalla presenza di gonfiore nell'addome. Questo sintomo si verifica a causa della formazione di ristagno di gas e liquidi e in grandi volumi. Tutto ciò porta all'ostruzione di queste masse nell'ano. Qui viene attivato non solo l'effetto fisiologico, ma anche psicologico.
Il gonfiore può colpire le parti superiore e centrale dell'intestino, ma poi il processo aumenta solo. Lo scarico praticamente non si verifica, può verificarsi vomito parziale, ma questi processi sono minimi e incapaci di cambiare radicalmente le condizioni del paziente. Sebbene esista un'intera classificazione dei tipi di ostruzione, in quasi tutti i casi colpisce colon... Ciò porta a conseguenze estremamente spiacevoli: le pareti dell'organo si allungano e l'addome aumenta di volume, poiché subisce processi di gonfiore.
Se l'addome si dilata, alla palpazione c'è un suono sordo, che si chiama cilindrico. Si forma a seguito dell'impatto di un dito sulla superficie dell'addome. Ci sono casi in cui nei pazienti le anse degli organi sono così allungate da diventare visibili attraverso la pelle.

L'ostruzione intestinale paralitica, come alcuni altri tipi, può essere caratterizzata dall'ostruzione di gas e feci lungo l'ano. Gli esperti notano che queste manifestazioni sintomatiche non sono in tutti i casi le principali, quindi non sempre si basano su questo sintomo quando si effettua una diagnosi accurata. Se si è formato un blocco, nella parte inferiore dell'intestino crasso si verifica precocemente la ritenzione delle masse. Nei casi in cui il passaggio è chiuso nella parte superiore del colon, il gas può essere rilasciato entro poche ore. Nella maggior parte dei casi, il medico curante insiste sul fatto che se c'è permeabilità ai gas, l'insorgenza dell'ostruzione intestinale è esclusa.
Tutti i suddetti sintomi possono essere caratterizzati dai seguenti segni aggiuntivi:
- perdita di appetito;
- debolezza generale;
- aumento della sete.
La paralisi intestinale può portare ad alti livelli di disidratazione. Di conseguenza, può verificarsi insufficienza cardiaca. Inoltre, sono possibili le seguenti conseguenze negative:
- insufficienza renale acuta;
- ritenzione di urina nel corpo;
- la pressione sanguigna diminuisce;
- la frequenza cardiaca aumenta.
In alcuni casi, il paziente ha la febbre, ma il suo aspetto si osserva solitamente nelle fasi successive dello sviluppo della malattia. Tutto ciò accade a causa del fatto che i batteri entrano nel lume generale dell'intestino e quindi nel sangue.

Quali misure dovrebbero essere prese?
Cosa fare se una persona ha un attacco di ostruzione? In alcuni casi, un paziente senza assistenza medica può sospettare che un tale problema sia osservato nel suo corpo. Se esiste la possibilità che si sia verificata un'ostruzione intestinale, la diagnosi deve essere eseguita solo dal medico curante, pertanto è necessario contattare immediatamente ambulanza... Molto spesso, solo la chirurgia può superare il problema in questione. È inaccettabile eseguire misure di automedicazione, poiché ciò porterà solo a ulteriori complicazioni e problemi di salute.
La classificazione dell'ostruzione intestinale distingue il tipo meccanico. È questo caso che può essere eliminato eliminando la causa dello sviluppo della condizione. Per questo, gli specialisti ricorrono a una soluzione chirurgica. Se consideriamo una malattia paralitica, allora è necessario dirigere tutte le misure per eliminare la sua causa alla radice.
Trattamento conservativo può includere le seguenti misure:
- uso di antibiotici;
- analgesici;
- ossigeno;
- altri farmaci per il dolore.
Sono tutti somministrati per via endovenosa. Tuttavia, queste misure possono essere inefficaci. È molto importante che l'operazione venga eseguita. Ripristinerà tutte le funzioni intestinali del corpo umano. In alcuni casi, è necessario rimuovere i residui contenuti nell'organo.
È molto spesso un errore commesso quando si ricorre all'aiuto di lassativi. Gli esperti sottolineano che questa misura è controindicata, poiché con il suo aiuto le condizioni del paziente peggiorano. Non mangiare o bere nulla prima di consultare un medico.
Attività di trattamento
Come viene trattato il problema? A seconda del tipo di disturbo diagnosticato nel paziente, si possono prendere in considerazione 2 opzioni: trattamento chirurgico o conservativo. Se un paziente entra in un istituto medico in modo tempestivo e in assenza di sintomi di peritonite, deviazioni volemiche in forma pronunciata, l'effetto terapeutico sul corpo deve essere inizialmente effettuato utilizzando metodi conservativi.
L'efficacia di tali manipolazioni è determinata sulla base delle informazioni cliniche e radiologiche disponibili. Se il paziente continua a soffrire, ciò indica che non vi è alcun effetto positivo. L'effetto è indicato dalla scomparsa dei livelli di liquidi intestinali. A condizione che ci siano segni clinici o radiologici della malattia, diventa necessario eseguire un intervento chirurgico.

Le misure terapeutiche per l'ostruzione intestinale mirano a rimuovere la causa alla radice. L'obiettivo è eliminare l'intossicazione, ripristinare la motilità intestinale. Per ottenere i miglioramenti rilevati, al paziente viene mostrata la decompressione dello stomaco e dell'intestino. Nell'ambito di trattamento complesso eseguire misure di infusione, grazie alle quali è possibile correggere pronunciate anomalie metaboliche.
Spesso, l'ostruzione spastica viene rivelata nei pazienti durante un esame approfondito. Se il medico si trova di fronte a una tale diagnosi, non solo viene eliminata la causa principale della deviazione, ma vengono anche prescritte azioni palliative. Si raccomanda al paziente di fare bagni caldi per ottenere un risultato positivo precoce.
Il recupero avviene più velocemente attraverso l'uso di antispastici. Ai pazienti vengono prescritte iniezioni. I farmaci richiesti sono Papaverina, Drotaverin, Platyphyllin, ecc. La terapia viene eseguita rigorosamente sotto la supervisione di un medico senza violare il dosaggio e la durata del trattamento.
In caso di ostruzione paralitica, viene prescritta l'elettrostimolazione intestinale. Vengono eseguiti clisteri di pulizia, vengono iniettate iniezioni di Ubretid, Proserin o farmaci simili. Qualsiasi ostruzione meccanica richiede una laparotomia d'urgenza. Altri approcci sono possibili se c'è un'ostruzione adesiva.
Ai primi segni di una tale malattia, non puoi auto-medicare, non dovresti controllare su te stesso l'effetto dei metodi popolari. Questo può solo peggiorare la situazione. È necessario contattare immediatamente un'istituzione medica specializzata.
Se si riscontra un'ostruzione intestinale negli anziani, cosa fare in presenza di una malattia così pericolosa? Dove contattare? Quali farmaci dovrei prendere? È possibile essere curati qualitativamente, senza intervento chirurgico?
Una delle chiavi per un buon benessere fisico è il normale funzionamento dell'intestino. La violazione del movimento naturale del contenuto (masse di cibo semidigerito) provoca in questo organo uno stato di ostruzione, molto pericoloso e nella maggior parte dei casi inerente a persone di età avanzata.
Tipi di ostruzione intestinale
Se viene rilevata un'ostruzione intestinale negli anziani, solo uno specialista decide cosa fare. Questa malattia, a seconda delle cause dell'insorgenza, è divisa in due tipi:
A sua volta, il primo di essi è suddiviso in:
- ostruttivo: le pareti intestinali vengono semplicemente schiacciate;
- strangolamento - la compressione delle pareti è accompagnata da una malnutrizione dei loro vasi, il dolore è costante.

L'ostruzione intestinale negli anziani è di due sottospecie:
- Spastico, in cui c'è un aumento della peristalsi (contrazioni ondulatorie che aiutano a spingere il cibo attraverso il quale provoca lo spasmo intestinale;
- Paralitico. Le pareti intestinali sono rilassate, il che provoca un arresto completo della peristalsi.
La stitichezza è il sintomo principale dell'ostruzione intestinale
Ostruzione intestinale nell'anziano, le cui cause sono per lo più dovute a dieta scorretta, malattie legate all'età, formazioni interne, indica un segno così chiaro come la stitichezza: l'assenza di scarico di gas e feci. Molto spesso, è causato da uno stile di vita sedentario che è caratteristico della maggior parte delle persone anziane e fornisce un insufficiente apporto di sangue alla piccola pelvi e debolezza dei muscoli pelvici.
Una delle opzioni per alleviare la situazione è massaggio leggero addome, ginnastica rilassante, procedure fisioterapiche volte a stimolare la motilità intestinale.

In caso di ostruzione di natura parziale o localizzazione del suo focus nella parte superiore dell'intestino, le feci hanno un carattere scarso e lo scarico di gas è insignificante. Lungo la strada, c'è un chiaro addome "storto", gonfiore, vomito frequente.
Fasi della malattia
- Iniziale. Si manifesta con un forte dolore nel luogo di concentrazione del fuoco, che si diffonde in tutta la regione addominale. Il paziente ha un forte ribollimento costante che può durare 12 ore, dopo di che il rumore scompare completamente: la malattia si sviluppa in un altro stadio.
- Intossicazione. È caratterizzato da difficoltà nel passaggio delle feci, vomito, diarrea sanguinolenta, crampi costanti, ogni attacco dura circa 10 minuti. La distensione addominale è asimmetrica, il paziente ha una significativa perdita di forza, il corpo è ricoperto di sudore freddo. La durata di questo stato dura da 2 a 3 giorni e segnala un completo fallimento della funzione motoria intestinale.
- La peritonite è un'infiammazione del peritoneo.
Se hai un'ostruzione intestinale improvvisa negli anziani, cosa fare? Come aiutare una persona malata?

Al minimo sospetto della presenza nel corpo di tale malattia pericolosa, portando una minaccia diretta alla vita umana, dovresti andare in ospedale il prima possibile, aumentando così le possibilità di una guarigione precoce.
Possibili conseguenze dell'automedicazione
È importante capire che prima di esaminare un medico, non dovresti lavare in modo indipendente lo stomaco, fare clisteri, prendere lassativi e antidolorifici. Dopotutto, l'ostruzione intestinale negli anziani, i cui sintomi sono principalmente determinati da costipazione e sensazioni dolorose nella regione addominale, minaccia con conseguenze così indesiderabili e pericolose per la vita come il malfunzionamento del cuore, nonché l'insufficienza renale ed epatica.
La morte (necrosi) dell'intestino può causare la compressione dei vasi sanguigni. In uno stadio avanzato della malattia, anche l'intervento chirurgico non può dare una solida garanzia per il recupero del paziente. Pertanto, la riluttanza ad andare in ospedale, l'incomprensione della gravità della situazione, la decisione di farsi curare da soli, senza consultare un medico, possono solo danneggiare una persona anziana che ha
Metodi diagnostici
La diagnosi di ostruzione intestinale consiste in un'indagine iniziale e un esame approfondito del paziente da parte di un gastroenterologo. Un medico assegna esami generali delle urine e del sangue e, dopo aver ricevuto i risultati, alcuni metodi di esame:
- L'ecografia dell'addome è il modo più comune per identificare l'ostruzione intestinale, che consente di chiarire la condizione clinica sia in forma dinamica che meccanica;
- esame del sangue biochimico, che esamina indicatori come proteine, lipidi, carboidrati, enzimi, minerali, elettroliti, sostanze inorganiche, prodotti del metabolismo proteico;
- Diagnostica a raggi X della cavità addominale;
- esame del sangue dettagliato;
- i test di Schwartz, che aiutano a determinare l'ostruzione dell'intestino tenue;
- colonscopia: esame della superficie del colon dall'interno.
Attraverso un esame vaginale o rettale, è possibile rivelare un blocco del retto, nonché tumori nella piccola pelvi. Durante un esame esterno, la peristalsi delle anse intestinali può essere determinata dal medico dalla lingua secca ricoperta da una patina bianca e asimmetricamente
Se sospetti una malattia intestinale o una diagnosi confermata, il ricovero è semplicemente necessario.
Trattamento dell'ostruzione intestinale
Se sono presenti sintomi come stitichezza e dolore addominale, un esame medico di solito conferma la diagnosi di ostruzione intestinale negli anziani. Come trattare questa malattia in ambiente ospedaliero?
La terapia iniziale consiste nell'uso di metodi conservativi, combinati, se necessario, con una diagnosi chiarificatrice. Questi sono clisteri (rimozione di feci stagnanti), drenaggio dello stomaco, introduzione di composizioni medicinali che alleviano il dolore e aiutano a rimuovere le tossine. Tali misure sono efficaci per un tipo di malattia dinamico e parzialmente per uno meccanico.
Una terapia efficace è considerata quando il paziente scompare dal dolore, dal gonfiore e dall'assenza di vomito. Lungo la strada, lo spreco di gas e feci dovrebbe avvenire dall'intestino. La radiografia prescritta consente di registrare quanto siano positivi i cambiamenti nelle condizioni fisiche del paziente.

Delle attività di natura terapeutica, si svolge:
- introduzione di una sonda flessibile nello stomaco, che provoca il rilascio di contenuti stagnanti nella parte superiore del tubo digerente;
- somministrazione endovenosa della soluzione per normalizzare l'equilibrio idrico-salino;
- la nomina di antidolorifici e antiemetici;
- l'introduzione del farmaco "Proserin" per stimolare l'attività dell'intestino.
Ostruzione intestinale nell'anziano: intervento chirurgico
Se dopo 12 ore non si osserva alcun miglioramento, viene urgentemente prescritta un'operazione, durante la quale vengono tagliate le aderenze, le torsioni vengono raddrizzate e vengono rimossi anelli, nodi, tumori che interferiscono con il movimento del contenuto intestinale. Nei casi più gravi, possono essere utilizzate diverse procedure chirurgiche. Queste manipolazioni consentono di ripristinare l'ostruzione intestinale negli anziani.
Dopo l'operazione, il paziente non deve mangiare o bere per 12 ore. La nutrizione, che si basa su miscele speciali, durante questo periodo viene somministrata per via endovenosa o con l'uso di un tubo. Solo dopo l'approvazione e il permesso del medico curante, il paziente viene trasferito a un pasto "zero", costituito da alimenti facilmente digeribili. Il sale nella dieta non dovrebbe essere più di 1-2 g al giorno. La porzione è molto piccola, i pasti sono divisi per 6 o 8 volte durante il giorno. I piatti devono essere serviti in gelatina o grattugiati, caldi (sono vietati il caldo e il freddo). La base sono brodi di carne magri, gelatine di frutta e bacche fatte in casa, succhi e decotti.
Come curare l'ostruzione intestinale negli anziani? L'operazione (la cui prognosi, data la sua tempestività, è per lo più favorevole) potrebbe non dare l'effetto desiderato quando si contattano i medici nelle fasi successive o nella diagnosi ritardata di ostruzione intestinale. Inoltre, un esito indesiderabile di questa malattia può essere indicato da neoplasie di una forma inoperabile.
Se negli anziani è stata diagnosticata un'ostruzione intestinale, l'operazione, la cui prognosi abbiamo già nominato, può dare luminose speranze di una pronta guarigione. Ma i pazienti devono eseguire misure preventive come esami costanti e l'eliminazione tempestiva delle infezioni da elminti. Se possibile, dovresti evitare lesioni e seguire una dieta equilibrata.
Ostruzione intestinale nell'anziano: dieta
Un ruolo importante nel trattamento dell'ostruzione intestinale è svolto da una dieta, la cui azione è volta a liberare l'organo da lavori complessi e carichi di cibo eccessivi. I suoi principi fondamentali sono:
- pasti moderati e frequenti. Qualsiasi eccesso di cibo porta ad un aggravamento dei sintomi della malattia e un pasto frazionario non provoca fame;
- l'assenza nella dieta di alimenti che causano la formazione di gas: cavoli, legumi, latte intero;
- basso contenuto calorico: 1800-1900 kcal.
Menù per ostruzione intestinale
Offriamo un menu suggerito per l'ostruzione intestinale, ma dovresti assolutamente consultare il tuo medico circa il suo contenuto:
- La prima colazione - cotta in acqua e farina d'avena grattugiata, soufflé di ricotta e tè.
- Seconda colazione: brodo di mirtilli o mele cotogne.
- Pranzo: brodo leggero magro, riso grattugiato o porridge di semola, polpette al vapore, gelatina.
- La merenda pomeridiana è un decotto a base di rosa canina.
- Cena: porridge di grano saraceno cotto in acqua (in forma grattugiata) o una frittata al vapore, tè.
- Prima di andare a letto - gelatina di frutta o bacche.
Sintomi come costipazione prolungata e dolore addominale possono indicare un'ostruzione intestinale negli anziani. Cosa fare quando si conferma questa diagnosi?
Il trattamento di una malattia pericolosa richiede assistenza medica qualificata. L'uso di metodi alternativi è possibile solo dopo aver consultato un medico, perché per un paziente un tentativo di autoterapia può finire molto tristemente. Possono essere utilizzati metodi alternativi se la malattia è cronica, in cui l'ostruzione è parziale e non richiede un intervento chirurgico.
Olivello spinoso per aiutare
Puoi rimuovere l'infiammazione interna e guarire le ferite con succo di olivello spinoso e olio, che ha anche un lieve effetto lassativo. Per fare questo, è necessario sciacquare e macinare 1 kg di bacche, versare 0,7 litri di acqua bollita e raffreddata. Spremere il succo. Consumare mezzo bicchiere 1 volta al giorno 30 minuti prima dei pasti.

Per preparare l'olio di olivello spinoso, macinare 1 kg di bacche con un cucchiaio di legno. Versare il succo risultante in una ciotola smaltata e lasciare per un giorno, dopo di che raccogliere l'olio in superficie. La resa approssimativa da 1 kg di frutta è di 90 g di prodotto. L'olio deve essere preso in un cucchiaino tre volte al giorno, mezz'ora prima dei pasti.
Trattamenti disponibili per l'ostruzione intestinale
Come curare l'ostruzione intestinale negli anziani? Cosa fare? I rimedi popolari raccomandano l'uso di verdure: zucca e barbabietole. Aiutando ad alleviare le coliche intestinali, tali alimenti hanno un effetto lassativo sull'organismo.
Le barbabietole bollite (100 g) devono essere combinate con miele a piacere e 2 cucchiai. cucchiai di olio di oliva o di girasole. Si consiglia di consumare la miscela risultante 2 volte al giorno per 2 cucchiai. l., lavato con acqua. Una piccola porzione di porridge di zucca con miele, presa ogni giorno, sarà utile anche per il corpo.
Antichi guaritori per la stitichezza associata a scarsa permeabilità intestinale, consigliavano di introdurre la crusca nella dieta. Ogni mattina è necessario cuocere a vapore 2 cucchiai di prodotto con un bicchiere di acqua bollente e lasciare agire per un'ora. Quindi l'acqua raffreddata deve essere drenata e la massa densa depositata deve essere masticata accuratamente e mangiata. Dopo una settimana, le feci miglioreranno e le condizioni fisiche miglioreranno notevolmente.
Come lassativo efficace, si consiglia di utilizzare un decotto di prugne fresche: mezzo bicchiere tre volte al giorno. Liberare mezzo chilo di frutta dai semi, aggiungere acqua e far bollire. Far bollire sul fuoco per circa un'ora. Rabboccare il prodotto finito con acqua fino al livello originale e far bollire nuovamente.
Soluzioni erboristiche nel trattamento dell'intestino
(1 cucchiaio. Cucchiaio) è necessario preparare un bicchiere di acqua bollente, insistere e bere invece del solito tè. La bevanda ha un morbido effetto lassativo, senza reazioni collaterali.
L'ostruzione intestinale negli anziani, una dieta in cui è uno dei principali fattori nel ripristinare il lavoro di un organo importante, viene eliminata dall'infusione di semi di lino. Si consiglia di prenderlo poco prima di coricarsi. Un cucchiaino di materie prime va cotto a vapore con un bicchiere di acqua bollente, avvolto e insistito fino al mattino in un luogo caldo. Inoltre, l'agente, caratterizzato da un lieve effetto lassativo, deve essere bevuto con i semi.
I semi di lino sono anche un'efficace base per clisteri antinfiammatori e depurativi: un cucchiaio di materia prima va cotto a vapore con un bicchiere di acqua bollente. Dopo un'ora, filtrare il liquido e utilizzarlo come indicato.
Un infuso di foglie di mora ha ottime proprietà lassative. Un cucchiaio di materie prime dovrebbe essere preparato con un bicchiere di acqua bollente e insistito in un thermos per 4 ore. L'agente curativo deve essere assunto in un quarto di bicchiere durante il giorno prima dei pasti.

È importante ricordare che per ripristinare la permeabilità intestinale, la dieta dovrebbe includere cibi contenenti un'alta percentuale di fibra alimentare (pane con crusca, cereali, frutta, verdura) e bere abbastanza liquidi per aiutare a gonfiare la fibra alimentare, che porta a un miglioramento della peristalsi.
Anche uno stile di vita attivo è di grande importanza ( esercizi fisici, jogging, danza), contribuendo al rapido insediamento del lavoro organi interni.
Occlusione intestinale viene chiamata l'impossibilità di spostare il contenuto dell'intestino nell'ano.
Sintomi: l'esordio della malattia è caratterizzato da forte dolore addominale parossistico o persistente con ritenzione di feci e gas. Il vomito non dà sollievo, con la ripetizione acquisisce un odore fecale. C'è gonfiore, a volte forte peristalsi e brontolio. La condizione si deteriora rapidamente e bruscamente, il polso è rapido, la pressione sanguigna scende, il dolore si intensifica.
Cosa sta succedendo? V a seconda della causa dell'ostruzione intestinale, è diviso in meccanico e dinamico. Le cause dell'ostruzione meccanica possono essere tumori o corpi estranei che sono entrati nell'intestino (il più delle volte - calcoli biliari, a volte - una palla di vermi), nonché aderenze formate dopo infiammazione o intervento chirurgico nella cavità addominale. L'ostruzione intestinale dinamica si verifica quando è disturbata funzione motoria.
Sia l'ostruzione intestinale meccanica che quella dinamica causano un grave avvelenamento.
Che cosa fare? Se sospetti un'ostruzione intestinale, dovresti chiamare immediatamente un'ambulanza. Il trattamento dell'ostruzione intestinale è un'operazione chirurgica urgente.
Attenzione! In caso di forte dolore improvviso nella cavità addominale, accompagnato da gonfiore, feci e flatulenza, non assumere lassativi e antidolorifici!
Durante la gravidanza
L'ostruzione intestinale può verificarsi durante la gravidanza, il parto e il periodo postpartum. Questa malattia è più comune nelle donne che, anche prima della gravidanza, soffrono di processi infiammatori intestinali cronici, stitichezza, aderenze e aderenze nella cavità addominale.
La malattia inizia improvvisamente. Nel periodo iniziale della malattia sono presenti dolori addominali, gonfiore associato a ritenzione di gas e feci e vomito.
Il dolore addominale può essere:
1) permanente;
2) crampi;
3) periodicamente crescente.
Allo stesso tempo, ogni ora la donna peggiora, il vomito e l'intossicazione aumentano.
L'ostruzione intestinale durante la gravidanza è una malattia estremamente pericolosa. Alle sue prime manifestazioni, è necessario richiedere urgentemente un qualificato aiuto medico... In assenza di un trattamento tempestivo iniziato, può svilupparsi una condizione grave: la peritonite, che minaccia la vita della donna e del feto.
Nella tarda gravidanza, è molto difficile determinare l'ostruzione intestinale, è difficile eseguire manipolazioni diagnostiche mediche. Inoltre, il dolore addominale può essere scambiato per l'inizio del travaglio o per qualche altra patologia.
Il trattamento inizia con un clistere a sifone, la nomina di antispastici. In assenza dell'effetto delle misure adottate, è necessario eseguire un'operazione urgente entro 1,5-2 ore, che viene eseguita solo sull'intestino, senza intaccare l'utero.
Se il trattamento viene iniziato in ritardo e si è sviluppata una peritonite, il medico è costretto a eseguire un taglio cesareo.
Ostruzione intestinale nei bambini
Quando il vomito richiede una chiamata in ambulanza? In un molto casi rari l'intestino ad un certo punto può piegarsi, formando un'ansa, oppure l'intestino tenue può penetrare nell'intestino crasso (la cosiddetta intussuscezione), e quindi l'intestino diventa impraticabile. Si tratta di un'emergenza medica che richiede cure mediche e chirurgiche urgenti. Ecco i principali sintomi di un'ostruzione intestinale:
Una forte comparsa di dolore parossistico nell'addome;
Vomito indomabile colore verdastro a volte zampillante;
Evidente disagio e talvolta dolore lancinante, ma intermittente piuttosto che costante;
Mancanza di movimenti intestinali;
Pelle pallida e sudata;
La situazione sta peggiorando, non migliorando.
Il termine "stitichezza" si riferisce al piccolo volume di feci e alla difficoltà di rimuoverlo, piuttosto che alla frequenza dei movimenti intestinali. La consistenza delle feci e il numero di movimenti intestinali dipendono dall'età e variano da bambino a bambino. In generale, i neonati hanno movimenti intestinali più volte al giorno e hanno feci molli, simili alla senape, specialmente durante l'allattamento. I bambini allattati artificialmente tendono ad avere feci più dure e meno frequenti. Non appena i cibi solidi vengono inseriti nella dieta, i movimenti intestinali prendono forma e diventano meno frequenti, e alcuni bambini hanno un movimento intestinale senza difficoltà solo una volta ogni tre giorni, ma preferibilmente giornalmente.
Normalmente, quando il cibo digerito passa nell'intestino, l'acqua e i nutrienti vengono assorbiti e le sostanze non necessarie, o prodotti di scarto, diventano feci. Affinché si formino feci molli, deve esserci abbastanza acqua nelle scorie e i muscoli dell'intestino inferiore e del retto devono contrarsi e rilassarsi per spingere le feci fuori e fuori. Il cattivo funzionamento di uno qualsiasi di questi meccanismi - poca acqua o muscoli che si muovono male - può portare alla stitichezza. Camminare con feci dure e bloccate per tre giorni può essere molto scomodo. Non l'abbiamo capito davvero fino a quando non abbiamo avuto la possibilità di andare avanti con uno dei nostri figli, che ha sofferto i primi due anni della loro vita di stitichezza. Quando Martha lo aiutava a far funzionare le sue viscere, esclamava: "Mi sento un'ostetrica".
La stitichezza di solito diventa un problema che si aggrava. Le feci dure causano dolore quando si ha un movimento intestinale; di conseguenza, il bambino soffre e non va al vasino. Più a lungo le feci rimangono nell'intestino, più diventano dure e più difficile diventa espellerle. E più a lungo un grande volume di feci allunga l'intestino, più debole diventa il suo tono muscolare. Ciò che rende la situazione ancora più complicata: il passaggio di feci dure attraverso il retto stretto provoca spesso rotture della parete rettale (raga anale), il che spiega le macchie filamentose di sangue. Questa dolorosa rottura rende il bambino ancora più negativo sui movimenti intestinali.
Per determinare se tuo figlio è stitico, guarda seguendo i segni:
In un neonato: feci dure meno di una volta al giorno, con sforzo e sforzo durante la loro rimozione;
Feci secche e dure e dolore quando le espelle;
Feci dure, simili a ciottoli (come le capre); bambino a
movimenti intestinali che spingono, tirando le gambe verso la pancia, emettendo un ringhio e arrossendo;
Striature di sangue sulla superficie delle feci;
Disagio nell'addome sullo sfondo di feci dure e sparse.
Identificare la causa
La stitichezza può verificarsi a causa dell'introduzione di nuovi alimenti o latte. Hai iniziato a dare al tuo bambino nuovi prodotti, svezzati o passati dal latte artificiale al latte vaccino? Se sospetti che un cambiamento nella dieta sia il colpevole, torna a una dieta che ha prodotto feci più morbide. Se stai allattando il tuo bambino con il biberon, prova a sperimentare con una formula diversa per trovarne una più mite sull'intestino. Inoltre, se il bambino viene allattato artificialmente, dagli una bottiglia d'acqua in più al giorno.
Il motivo potrebbe anche essere natura emotiva... Forse il tuo bambino di 2 anni sta attraversando una fase di negativismo o è emotivamente disturbato che potrebbe renderlo riluttante a sedersi sul vasino? Quando una persona è turbata, può essere turbato anche il funzionamento del suo intestino, che si manifesta con diarrea o stitichezza.
Trattamento costipazione
Riduci il consumo di alimenti che possono causare stitichezza. Riso bianco bollito, porridge di riso, banane, mele, carote bollite, latte e formaggio sono potenziali colpevoli di stitichezza, sebbene gli effetti di ciascun alimento su ciascun bambino varino in modo significativo.
Aggiungi fibre alla dieta del tuo bambino. La fibra ammorbidisce le feci trattenendo l'acqua e rendendole ingombranti, facilitandone il passaggio. Alimenti ricchi di fibre per i bambini più grandi: cereali o cereali di crusca, cracker integrali, pane e cracker di crusca e verdure ricche di fibre come piselli, broccoli e fagioli.
Dai a tuo figlio più acqua. È il lassativo più trascurato, più economico e più facilmente disponibile.
Prova le supposte di glicerina (supposte). Passando attraverso la fase in cui imparano a svuotare l'intestino, molti neonati nei primi mesi emettono suoni ringhiosi durante i movimenti intestinali e tirano le gambe verso la pancia. Ma un bambino che spinge può apprezzare un piccolo aiuto esterno sotto forma di una supposta di glicerina tempestiva e posizionata correttamente. Disponibili senza prescrizione medica in qualsiasi farmacia, queste candele sono come piccoli razzi. Se il tuo bambino sta spingendo, inserisci una supposta il più profondamente possibile nel retto e premi le natiche del bambino per alcuni minuti per sciogliere la glicerina. Sono particolarmente efficaci se il bambino ha un retto rotto perché lo lubrificano. Non utilizzare per più di tre o quattro giorni senza la raccomandazione di un medico.
Usa un lassativo. Quando applichi un lassativo, prova prima il più naturale. Inizia con succo di prugna diluito (metà diluito con acqua), uno o due cucchiai (15-30 ml) per un bambino di quattro mesi e 240 ml per un bambino di uno o due anni. Prova la purea di prugne, o preparala (prugna in umido dal tuo giardino o acquistata) o usa forma pura, o mimetizzato (mescolato con il tuo trattamento preferito) o spalmato su un cracker ricco di fibre. Albicocche, prugne, pere, prugne e pesche sono tutti frutti comunemente lassativi. Se questi fondi non sono sufficienti, ecco cos'altro puoi provare:
I fiocchi di psillio (fiocchi di crusca molto piccoli che puoi acquistare al supermercato) sono un lassativo naturale ricco di fibre. Questo lassativo dal gusto fresco viene cosparso su porridge o cereali o mescolato con frutta e yogurt.
Un lassativo da banco come Maltsupex (con maltosio, estratto d'orzo) può ammorbidire le feci del bambino. Dare a un bambino da uno a due anni un cucchiaio al giorno, mescolato con 240 ml di acqua o succo. Ridurre il dosaggio non appena le feci si ammorbidiscono.
Prova l'olio minerale (30 ml all'anno, una volta al giorno), che puoi acquistare in farmacia. Se tuo figlio si rifiuta di prenderlo liscio, mescolalo con il cibo, come il porridge ricco di fibre. Sebbene l'olio minerale sia da tempo rinomato per le sue proprietà contro la stitichezza, i genitori dovrebbero ricordare che questo olio è una miscela di composti idrocarburici ottenuti dalla distillazione dell'olio. Non sono stato in grado di valutare con precisione il grado della sua sicurezza. Per questo motivo, ha senso utilizzare l'olio minerale solo nei casi in cui i suddetti lassativi sono inefficaci e ridurne la frequenza e la dose non appena la stitichezza si allevia.
Le supposte lassative (supposte), che sono supposte di glicerina con un ingrediente lassativo, possono essere utilizzate a intermittenza se la stitichezza è grave e non risponde ai rimedi più semplici di cui sopra.
Prova un clistere. Se tuo figlio ha una stitichezza agonizzante da uno a due anni e nient'altro aiuta, puoi dare il clistere Baby Fleet. Può essere acquistato senza prescrizione medica; Vedere il foglietto illustrativo per le istruzioni. Un altro modo per trattare la costipazione dell'estremità inferiore è con la glicerina liquida (Baby Lax), che viene delicatamente pipettata nel retto del bambino.
Assicurati di continuare a provare a cambiare la tua dieta e utilizzare lassativi dietetici naturali per evitare che tuo figlio diventi dipendente da supposte e altri lassativi. Fortunatamente, quando la saggezza del corpo del bambino seleziona prodotti che si comportano nell'intestino sono amichevoli e il bambino impara a reagire più rapidamente ai segnali dati dall'intestino, questo spiacevole problema scomparirà.
Ostruzione del colon per cause rare
I tumori infiammatori del colon sono di varia origine e possono causare ostruzione intestinale.
Abbiamo osservato 14 pazienti con tumori infiammatori di varie parti del colon, in 6 di loro il tumore era localizzato nel cieco, in 5 nel retto e in 3 nel colon sigmoideo. I segni clinici di ostruzione erano in 5 pazienti, di cui uno con lesioni del cieco, 3 con un tumore del retto e uno con un tumore del colon sigmoideo.
La causa dello sviluppo di un tumore infiammatorio non è sempre possibile stabilire. Molto spesso, l'infezione entra nella parete intestinale attraverso una membrana mucosa danneggiata da un corpo estraneo, feci dure o attraverso una membrana mucosa erosa nella colite. L'ulteriore sviluppo dell'infiammazione produttiva e, in termini più distanti, i cambiamenti cicatriziali nella parete del colon possono portare a un restringimento del lume intestinale.
G. Champault et al. (1983) riportarono 497 pazienti con ostruzione del colon, che in 37 si svilupparono a causa di malattie infiammatorie, principalmente sigmoidite. Abbiamo osservato 2 pazienti che erano stati sigmoidizzati 3-5 anni fa per un tumore del retto rettosigmoideo e del colon sigmoideo. Dopo l'operazione, i pazienti si sentivano bene e li abbiamo operati. Uno di loro ha subito la resezione del colon sigmoideo insieme a una colostomia e l'anastomosi è stata applicata end-to-end. Il secondo ha subito una tipica resezione di Hartmann della sezione rettosigmoidea, lasciando la colostomia prossimale. Nelle preparazioni asportate in entrambi i pazienti è stata riscontrata obliterazione quasi completa del lume intestinale; l'esame istologico ha rivelato tessuto cicatriziale in questo luogo.
I restanti 3 pazienti sono stati operati per cancro, sebbene non vi fosse alcuna conferma istologica di questa diagnosi. Clinicamente, avevano un'ostruzione del colon, che si manifestava in modo cronico con esacerbazioni periodiche. Prima e durante l'operazione, è stato determinato un tumore, che non poteva essere distinto macroscopicamente da uno maligno. È stato sottoposto a resezione transaddominale del retto (2) ed emicolectomia destra (1). L'esame istologico dei preparati rimossi ha rivelato un'infiltrazione infiammatoria della parete intestinale, in un caso già con sviluppo di tessuto cicatriziale.
I cambiamenti infiammatori nella colite ulcerosa con la formazione di grandi infiltrati e la membrana mucosa edematosa polipoide (pseudopolipi) possono anche portare allo sviluppo di ostruzione intestinale. Nella malattia di Crohn, a causa dello sviluppo della fibrosi sottomucosa, si osserva abbastanza spesso la struttura del colon con manifestazioni cliniche della sua ostruzione.
Tra i tumori infiammatori più rari va notato il granuloma eosinofilo, che può causare ostruzione del colon sigmoideo [Ordina OM, 1983].
La maggior parte dei pazienti con tumori infiammatori del colon e segni clinici di ostruzione intestinale deve essere operata. Le indicazioni per la chirurgia sono ampliate quando si sospetta un tumore maligno. La scelta del metodo di intervento chirurgico dipende dalle condizioni generali del paziente, dalla gravità dell'ostruzione intestinale e dalla capacità tecnica di eseguire la resezione dell'area interessata del colon. Nei casi difficili, è necessario limitare l'imposizione di una colostomia o bypassare l'anastomosi.
La tubercolosi intestinale si presenta sotto forma di un processo cicatriziale o tumorale. Di tutte le parti del colon, la tubercolosi colpisce più spesso la regione ileocecale. Qui si sviluppa principalmente la forma tumorale della tubercolosi, che porta all'ostruzione intestinale. M. Vaidya et al. (1978) su 102 pazienti con tubercolosi del tratto gastrointestinale, 81 hanno osservato segni di ostruzione intestinale. La diagnosi in questi casi viene posta sulla base dei consueti sintomi di ostruzione intestinale. Caratteristica corso clinicoè un graduale aumento dei segni di ostruzione, spesso questi pazienti hanno sintomi di ostruzione intestinale bassa. Oltre ai segni clinici, la presenza di tubercolosi nell'anamnesi o al momento dell'esame, palpazione di un tumore immobile nella regione iliaca destra, dati endoscopici e radiologici caratteristici della tubercolosi, nonché il risultato di un esame istologico di un la biopsia eseguita durante la colonscopia, aiuta nella corretta diagnosi.
Secondo i chirurghi indiani, su 102 pazienti con tubercolosi del tratto gastrointestinale, 28 avevano una lesione simultanea di tubercolosi polmonare, 47 avevano una formazione simile a un tumore nella cavità addominale, più spesso nella regione iliaca destra e 62 pazienti avevano X -ray segni di ostruzione intestinale. Nella diagnosi di localizzazione ileocecale della tubercolosi, N. Herlinger (1978) ha annotato l'alta efficienza della ricerca angiografica.
L'endometriosi extragenitale in alcuni casi può diffondersi alla parete rettale e causare un'ostruzione ostruttiva. La diagnosi di questa malattia è difficile. Oltre ai segni clinici di ostruzione intestinale, spesso parziale, la sigmoidoscopia rivela un tumore che comprime il lume intestinale, che ha una tonalità viola scuro ed è ricoperto da una mucosa invariata o, raramente, un po' lassa.
Secondo l'Istituto di ricerca di proctologia, 11 pazienti su 16 con endometriosi del colon al momento del ricovero presentavano segni di ostruzione intestinale [Fedorov VD, Dultsev Yu. V., 1984). L'esame istologico del campione bioptico nella maggior parte dei casi non dà una risposta certa. Le tattiche chirurgiche sono determinate dalla gravità dell'ostruzione intestinale e dai cambiamenti nella piccola pelvi.
Con un grosso endometrioma e la presenza di ostruzione intestinale, è consigliabile in una prima fase limitare l'imposizione di una colostomia e successivamente eseguire un'operazione radicale [Fedorov VD et al., 1984]. In condizioni soddisfacenti il paziente, in presenza di parziale ostruzione intestinale e fattibilità tecnica, alcuni Autori eseguono immediatamente una resezione della parte di intestino interessata, talvolta insieme all'utero e agli annessi.
La fibrosi retroperitoneale (malattia di Ormond) provoca tipicamente la stenosi degli ureteri e dei vasi sanguigni, ma occasionalmente colpisce l'intestino. La compressione fibrosa è possibile nell'area del duodeno e del retto rettosigmoideo. L. Wagenknecht (1975) ha osservato 4 pazienti con ostruzione intestinale su 48 con fibrosi retroperitoneale. L'autore ha trovato in letteratura altri 17 casi di ostruzione e in 14 c'era compressione del colon, in 3 - il duodeno. La diagnosi di questa malattia presenta notevoli difficoltà. Di solito si riconosce un restringimento del lume del colon che si sviluppa gradualmente, accompagnato da segni di ostruzione ostruttiva. Stabilire la causa del restringimento del colon aiuta lo sviluppo simultaneo o precedente della stenosi dell'uretere e dei vasi sanguigni retroperitoneali.
Nelle prime fasi, con una diagnosi stabilita e con una moderata compressione degli organi retroperitoneali da parte del tessuto fibroso, è indicato il trattamento ormonale. Lo sviluppo dell'ostruzione intestinale richiede un intervento chirurgico. A seconda delle condizioni del paziente e della gravità dell'ostruzione intestinale, è possibile limitarsi all'imposizione di una colostomia o eseguire immediatamente una resezione dell'area interessata dell'intestino con la formazione primaria o successiva di un'anastomosi.
Recentemente, ci sono state segnalazioni dello sviluppo di ostruzione del colon nella pancreatite acuta o cronica. Il meccanismo di sviluppo dell'ostruzione in questi casi può essere duplice. In alcuni pazienti con pancreatite acuta, si sviluppa una falsa ostruzione del colon a causa di una violazione dell'innervazione autonomica. N. Abcarion et al. (1979) hanno trovato in letteratura una descrizione di 65 casi di complicanze del colon nella pancreatite acuta, di cui 1/3 era falsa ostruzione. In altri pazienti, vero, più spesso nell'area della curva sinistra, sviluppa la compressione del colon da cambiamenti fibrosi nel tessuto retroperitoneale, nel mesentere del colon e nella sua stessa parete. Tali cambiamenti sono osservati nella pancreatite cronica, spesso ricorrente. M. Pistoia (1979) ha riscontrato nella letteratura italiana 2 casi di stenosi del colon in pancreatite cronica e riporta una sua osservazione. Un mese dopo l'intervento chirurgico per pancreatite acuta, il paziente ha sviluppato segni di ostruzione del colon in rapida crescita, compresi quelli radiologici. Solo durante l'operazione è stata accertata la causa dell'ostruzione della curva sinistra del colon e sul campione prelevato è stata riscontrata fibrosi delle membrane sierose e muscolari della parete intestinale.
U.Ginanneschi et al. (1980) hanno trovato in letteratura una descrizione di 25 casi di stenosi del colon nella pancreatite cronica.
La presenza di pancreatite cronica acuta o ricorrente, la localizzazione della stenosi nell'area della curva sinistra del colon, la conservazione di una mucosa intatta nell'area del restringimento durante gli esami endoscopici e radiologici aiuta a stabilire correttamente la causa di ostruzione intestinale in questi casi. Il sospetto di una natura maligna della stenosi in questi casi viene respinto utilizzando un esame istologico di una biopsia.
Tattiche terapeutiche determinato dalla gravità dei segni di ostruzione intestinale. Nelle fasi iniziali, la terapia conservativa aiuta: clisteri detergenti, trattamento antinfiammatorio e antispastico. Allo stesso tempo, deve essere effettuato il trattamento e la pancreatite. Con segni pronunciati di ostruzione intestinale, è indicato un intervento chirurgico. A seconda delle condizioni del paziente e dei cambiamenti locali, è possibile eseguire la resezione in uno o più stadi del segmento interessato del colon.
Una rara causa di ostruzione del colon può essere un ematoma che si forma nella sottomucosa durante la terapia anticoagulante. Il rapido aumento dell'ematoma provoca lo sviluppo acuto e più spesso subacuto della clinica dell'ostruzione del colon.
La diagnosi corretta in questi casi viene stabilita in base ai dati della radiografia o dell'esame endoscopico. Il restringimento ha contorni lisci e uniformi, il difetto di riempimento raggiunge 10X12 cm, raramente circolare. Con la fibrocolonscopia viene determinata un'impronta rosso scuro con una mucosa intatta, ma alquanto edematosa. Nel lume dell'intestino, potrebbe esserci una piccola quantità di sangue che suda dall'ematoma. Un quadro così caratteristico, accompagnato da una forte diminuzione del livello di protrombina nei pazienti che hanno ricevuto una terapia anticoagulante per lungo tempo, consente di esprimere il sospetto della presenza di un ematoma sottomucoso. In questi casi, è necessario rifiutare di eseguire una biopsia per l'esame istologico.
Il trattamento inizia con l'abolizione degli anticoagulanti, la nomina di agenti che rafforzano la parete vascolare (cloruro di calcio), una dieta parsimoniosa. Dopo 2-3 giorni, puoi prescrivere lassativi a base di erbe leggeri (radice di rabarbaro, corteccia di olivello spinoso, foglie di senna). Con un aumento dei segni di ostruzione, è indicato l'intervento chirurgico. Se durante l'operazione viene confermata o stabilita la diagnosi di ematoma sottomucoso, la tattica chirurgica dipenderà dalle dimensioni e dalla posizione dell'emorragia. Se la dimensione dell'ematoma è piccola, è necessario eseguire una colotomia trasversale, aprire l'ematoma con un'incisione della mucosa, fermare l'emorragia e ripristinare l'integrità della mucosa. Tuttavia, con grandi ematomi, che, di regola, portano all'ostruzione e sono accompagnati da cambiamenti trofici nella parete intestinale, è indicata la resezione dell'area interessata del colon.
Descrivendo le complicanze della terapia farmacologica, J. Davis et al. (1973) hanno notato che l'ostruzione paralitica del colon può essere causata dalla clorpromazina e hanno citato un'osservazione con una complicazione simile. Il paziente è stato operato, è stata applicata la decompressione del colon.
L'ostruzione da ostruzione da calcoli biliari si verifica principalmente nell'ileo. L'ostruzione del colon è molto rara. 3. A. Topchiashvili et al. (1984) hanno osservato 25 pazienti con ostruzione da calcoli biliari, di cui solo 2 avevano un calcolo bloccato nel colon sigmoideo (1) e nel retto (1). S. Brown (1972) ha trovato in letteratura una descrizione di 6 pazienti con ostruzione dei calcoli biliari del colon, principalmente nell'area della curva sinistra e nel colon sigmoideo. B. Rizzi et al. (1985) osservarono 15 pazienti con ostruzione da calcoli biliari, di cui solo uno presentava fistola tra colecisti e colon e otturazione con calcolo del sigma.
L'ostruzione dei calcoli biliari è molto più comune nelle donne. Il quadro clinico è caratterizzato da attacchi ricorrenti di ostruzione intestinale, che passano da soli o sotto l'influenza del trattamento conservativo. I sintomi di ostruzione durante un attacco sono lievi, ma le ricadute si verificano più volte durante il giorno. Mentre la pietra si muove attraverso l'intestino, si sposta anche la localizzazione del dolore addominale. Inizialmente, ci sono segni clinici caratteristici dell'ostruzione dell'intestino tenue. Quando un calcolo entra nel colon, i sintomi di ostruzione possono cessare per un po', e solo quando il calcolo viene pizzicato in un punto stretto (rettosigmoideo, sigma) compaiono nuovamente i segni di ostruzione, ora del colon.
Sulla base dei segni caratteristici dell'ostruzione del calcoli biliari, si può sospettare diagnosi corretta... Può essere confermato dalla fibrocolonscopia. Con fiducia nella diagnosi, dovrebbe essere eseguita una terapia conservativa persistente. La pulizia e il sifone dei clisteri, i farmaci antinfiammatori e antispastici possono aiutare la pietra a passare attraverso il retto.
Se il trattamento conservativo non ha successo o ha dubbi sulla diagnosi e sulla presenza di segni pronunciati di ostruzione ostruttiva, è indicato l'intervento chirurgico. Durante l'operazione, di solito viene stabilita la causa dell'ostruzione e il calcolo deve essere portato giù attraverso il colon nell'ampolla del retto, da dove un altro chirurgo deve rimuoverlo immediatamente attraverso l'ano. Solo con calcoli fissi diventa necessario eseguire una colotomia e rimuovere il calcolo. S. Brown (1972) in una situazione simile con un calcolo immobile ostruente del colon sigmoideo ha eseguito l'operazione di Mikulich-Paul e ha rimosso un calcolo biliare di dimensioni 4,5X3 cm.
Nonostante la diffusa presenza di ostruzione da vermi dell'intestino tenue, l'otturazione con vermi dell'intestino crasso è molto rara. AE Norenberg-Charkviani (1969) afferma che i vermi non causano mai ostruzione del colon. S.Bhansali et al. (1970), analizzando 68 casi di ostruzione del colon, osservati in India, citano un caso di otturazione del sigma con ascaridi. J. Fitterer et al. (1977) ammette anche la possibilità di ostruzione del colon con i vermi.
Va citato anche un caso. SI Belova (1976), che, il 6° giorno dopo l'estirpazione addomino-perineale del retto, ha notato segni di crescente insufficienza intestinale nel paziente. Durante la revisione della colostomia, è stata trovata e rimossa dal colon una tenia suina lunga 1,5 m, che ha causato l'ostruzione.
Il quadro clinico dell'ostruzione elmintica del colon è caratterizzato da un graduale aumento dei segni di ostruzione. La diagnosi corretta può essere aiutata dalla presenza di una storia di sintomi di invasione elmintica, rilascio di vermi durante il vomito o con feci durante l'atto di defecazione. L'esame endoscopico è molto efficace, in cui i vermi possono essere rilevati nel lume del colon.
Quando viene stabilita la diagnosi corretta, il trattamento conservativo deve essere effettuato in modo persistente. Clisteri di pulizia o sifone, agenti antinfiammatori e antispasmodici di solito promuovono il rilascio della palla ascaride dal colon. Se il trattamento conservativo non ha successo, è indicata un'operazione, durante la quale è necessario spostare il grumo otturante di vermi nell'ampolla del retto e da lì rimuovere attraverso l'ano. Di solito non ci sono indicazioni per l'apertura dell'intestino con la localizzazione dell'ostruzione elmintica nel colon. Dopo l'operazione, è necessario eseguire un trattamento antielmintico.
Va ricordato della possibilità di sviluppare un'ostruzione dell'intestino crasso quando compresso da formazioni extraintestinali, metastasi da tumori maligni di altra localizzazione. In questi casi, si osserva più spesso l'ostruzione del colon sigmoideo.
L'ostruzione del colon può essere causata da vari processi infiammatori, tra cui la proctite da radiazioni merita un'attenzione speciale. Ampia applicazione la radioterapia nel trattamento dei tumori maligni degli organi pelvici ha portato ad un aumento dell'incidenza della proctite da radiazioni. Questa complicanza si sviluppa nel 3-5% delle donne dopo l'esposizione alle radiazioni. Esistono diverse forme di proctite, tra le quali il 6,8% è ulcerativo-infiltrativa con stenosi e nello 0,9% dei casi si sviluppa una stenosi del lume intestinale con ridotta pervietà [Kholin V.V., Lubenets E.N., 1987]. La prima forma si sviluppa subito dopo l'irradiazione e le stenosi cicatriziali compaiono 5-6 mesi dopo. e più tardi. Clinicamente, queste complicanze si manifestano con segni di ostruzione rettale in lenta crescita. Il trattamento della proctite infiltrativa ulcerosa con stenosi dovrebbe essere conservativo. Clisteri di olio da 50-60 ml durante la notte, supposte con metiluracile, prednisolone, microclismi con idrocortisone aiutano bene. Con lo sviluppo di una stenosi, puoi provare a eliminarla usando vari dilatatori, fotocoagulazione laser e anche attraverso un endoscopio. Se tale trattamento non ha successo, è indicata un'operazione. A seconda della diffusione dei cambiamenti cicatriziali e delle condizioni del paziente, può essere eseguita un'operazione radicale o limitata a una colostomia.
Varie malattie del sistema nervoso periferico possono essere accompagnate da compromissione della funzione del colon. Clinicamente, questo si manifesta con stitichezza persistente prolungata, che in alcuni casi porta a un'ostruzione intestinale ostruttiva. Tali malattie includono il megacolon idiopatico, in cui vi sono anomalie pronunciate del plesso muscolo-intestinale e nervoso. TA Nasyrina (1988) li ha caratterizzati nel 58,3% dei pazienti come ipogangliosi, nel 12% come iperplasia, nel 3,7% come ipogenesi.
I principali sintomi clinici del megacolon idiopatico sono costipazione persistente prolungata, dolore e gonfiore. Tutti questi segni sono caratteristici di alcune forme di ostruzione intestinale. A volte i dolori addominali sono di natura parossistica e sono così intensi che i pazienti vengono ricoverati in ospedale con una diagnosi di ostruzione intestinale. In effetti, questi pazienti sviluppano davvero un'ostruzione intestinale che, senza misure terapeutiche, può portare a varie complicazioni. Questo spiega il fatto che la metà dei pazienti con megacolon idiopatico è stata operata prima del ricovero presso l'Istituto di Ricerca di Proctologia del Ministero della Salute della RSFSR, di cui 3 pazienti per ostruzione intestinale acuta. Allo stesso tempo, va ricordato che il megacolon idiopatico si riferisce a tali malattie con ridotta pervietà intestinale, che è soggetta a trattamento conservativo. A questo proposito, è estremamente importante stabilire vera ragione violazione della pervietà intestinale. Un esame endoscopico e radiografico completo del colon di solito rivela l'allargamento e talvolta l'allungamento delle parti distali o dell'intero colon e delinea le corrette tattiche di trattamento.
Le malattie che sono spiegate da disturbi dell'apparato nervoso della parete intestinale includono la malattia di Hirschsprung. Secondo J. Lennard-Jones (1988), esiste una complessa violazione dell'innervazione del segmento del colon, inclusa l'agangliosi. Una caratteristica del decorso clinico della malattia di Hirschsprung negli adulti è la variante latente, che è caratterizzata dall'insorgenza tardiva della stitichezza, ma dal rapido sviluppo dell'ostruzione intestinale cronica. È quest'ultimo fatto che dovrebbe essere tenuto presente nella diagnosi differenziale delle varie forme di ostruzione e nella determinazione delle tattiche terapeutiche. È stata la presenza di ostruzione intestinale che ha fatto sì che i chirurghi in 5 casi su 16 smembrassero l'intervento chirurgico nella malattia di Hirschsprung in più fasi [Fedorov VD, Vorobiev GI, 1988].
La denervazione intestinale sotto l'influenza di Trypanosoma cruzi porta allo sviluppo della malattia di Chagas, la cui principale manifestazione clinica è la stitichezza con segni di ostruzione cronica del colon.
Tra le malattie del sistema nervoso centrale, che sono accompagnate da stitichezza persistente, che talvolta porta all'ostruzione del colon, sono descritte la spina bifida con uno sviluppo vizioso del midollo spinale, l'incidente cerebrovascolare, l'encefalomielite disseminata.
Segni di ostruzione intestinale sono talvolta osservati con disturbi endocrini come mixedema, cretinismo.
Pertanto, in quasi tutti i casi di rare cause di ostruzione del colon, il quadro clinico si sviluppa gradualmente, il che rende possibile condurre un esame approfondito e stabilire una diagnosi. Le tattiche terapeutiche sono determinate dalla gravità delle manifestazioni cliniche dell'ostruzione intestinale. La sua eliminazione, a volte insieme alla rimozione dell'area interessata dell'intestino crasso, è l'obiettivo principale della chirurgia.
A nostro avviso, in tutti i casi di ostruzione del colon, se le condizioni del paziente lo consentono ed è tecnicamente possibile eseguire, si dovrebbe sforzarsi di rimuovere il segmento dell'intestino crasso interessato, ma senza formare un'anastomosi primaria, cioè eseguire un tipo di Hartmann operazione. In una condizione grave del paziente, peritonite diffusa o generale e l'impossibilità tecnica di eseguire una resezione intestinale, ci si dovrebbe limitare all'imposizione di una colostomia prossimale, seguita da una decisione sulla rimozione della porzione alterata dell'intestino crasso.
Falsa ostruzione intestinale
Negli ultimi anni, sono stati riportati in letteratura l'osservazione di pazienti con un quadro clinico tipico di ostruzione del colon, ma in assenza di un'ostruzione meccanica del colon durante l'intervento chirurgico o l'apertura.
Per la prima volta una tale malattia fu descritta da N. Ogilive (1948). Ha operato 2 pazienti con segni di ostruzione del colon, non ha trovato un motivo per l'otturazione durante l'operazione, ma ha trovato "infiltrazione maligna nell'area dei peduncoli del diaframma e del plesso solare", che ha spiegato lo sviluppo dell'ostruzione. Un quadro clinico simile è stato osservato in pazienti senza infiltrazione maligna, ma, di regola, in presenza di altre malattie. J. Schuler et al. (1984) ritengono che una falsa ostruzione dell'intestino crasso si sviluppi con disturbi elettrolitici, insufficienza renale, polmonite, sepsi, processo maligno... E. Schip pers et al. (1983) riportarono 11 pazienti con falsa ostruzione del colon. Propongono una violazione dell'innervazione autonomica del colon come principale fattore patogenetico. La letteratura mondiale descrive 355 osservazioni di pazienti con sindrome di Ogilvy.
La localizzazione dell'area interessata nel colon può essere molto diversa. L. Norton et al. (1974) hanno osservato 4 casi di danno alla metà destra del colon. D. Bardsley (1974) ritiene che la falsa ostruzione si sviluppi nei punti in cui l'intestino mobile si fissa, cioè nell'area della curva sinistra del colon e del retto rettosigmoideo.
Il quadro clinico di questa malattia è caratterizzato da molti sintomi gravi di ostruzione intestinale dell'intestino crasso: dolore addominale crampiforme improvviso, ritenzione di feci e gas, gonfiore, vomito. L'esame a raggi X rivela anse del colon dilatate, livelli di liquidi orizzontali e talvolta ciotole di Kloyber. E sebbene durante l'endoscopia e l'irrigoscopia non si trovino ostacoli meccanici nel colon, il crescente quadro clinico dell'ostruzione costringe i chirurghi a condurre una terapia conservativa intensiva e, in caso di esito negativo, a procedere all'intervento chirurgico.
La terapia conservativa consiste nella stimolazione dell'intestino, nell'applicazione di clisteri, nell'introduzione di un tubo gas-gastrico e nel trattamento farmacologico. E. Schinpers et al. (1983), Th. Ritschard et al. (1985) considerano un aumento del diametro del cieco a 12 cm come indicazione per l'intervento chirurgico. Un ulteriore allungamento del cieco minaccia di romperlo. La seconda indicazione per un intervento chirurgico urgente è il fallimento del trattamento conservativo entro 72 ore. Chaimoff et al. (1974) su 5 pazienti operati su 3, N. Addison (1983) - su 30 pazienti 17.
La natura dell'intervento chirurgico consiste nella decompressione dell'intestino o nella resezione del segmento interessato del colon. La decompressione intestinale viene eseguita imponendo una colostomia prossimale. L. Norton et al. (1974) hanno eseguito emicolectomia destra in 3 pazienti. J. Schuler et al. (1984) hanno utilizzato una colectomia subtotale con ileostomia.
Secondo i dati raccolti, il trattamento conservativo (sondino nasogastrico, fame, clisteri purificanti, intubazione rettale, stimolazione intestinale) è stato utilizzato in 120 pazienti. Di questi ne morirono 17. In 125 pazienti è stata utilizzata la decompressione colonscopica del colon. Un buon effetto diretto fu ottenuto in 102, ma 13 di loro morirono in seguito. Sono state operate in totale 179 persone: in 95 è stata eseguita una cekostomia, in 34 - ileostomia, in 25 - resezione dell'intestino crasso, in 4 - rimozione dell'intestino crasso, in 3 - intubazione dell'intestino tenue. Di quelli operati, ne morirono 53. Secondo N. Addison (1983), T. Ritschard et al. (1985), la mortalità postoperatoria in questa malattia è del 40-50%.
Ostruzione del colon
Tra le varie complicanze della diverticolite del colon, l'ostruzione ostruttiva è dell'11 - 17%. Questa forma di ostruzione rappresenta il 9-12% di tutti i casi di ostruzione del colon.
La causa dell'ostruzione nella diverticolite del colon è l'infiltrato peridiverticolare, che si diffonde a tutte le pareti dell'intestino e ne spreme il lume. Questo infiltrato si forma durante la transizione dell'infiammazione dal diverticolo ai tessuti circostanti o durante la perforazione del diverticolo con lo sviluppo di un microascesso e un ampio processo proliferativo. Nello sviluppo dell'otturazione, non solo il fattore meccanico è importante, ma anche l'edema della mucosa e la contrazione spastica della parete intestinale.
Il quadro clinico dell'ostruzione del colon sullo sfondo della diverticolite si sviluppa gradualmente e inizia con sintomi che indicano la presenza di un focolaio infiammatorio nella cavità addominale. Il dolore nella regione iliaca sinistra, che può essere acuto all'inizio, è di carattere dolorante costante, accompagnato da lievi segni di irritazione del peritoneo (con perforazione coperta), febbre, alterazioni infiammatorie del sangue periferico... Gradualmente compaiono dolori crampiformi, feci e ritenzione di gas, gonfiore moderato. In questo contesto, nella cavità addominale, più spesso nella regione iliaca sinistra, inizia a farsi sentire un infiltrato doloroso e inattivo.
La diagnosi corretta si basa sulla storia del paziente di diverticolosi del colon, la predominanza nella fase iniziale della componente infiammatoria della malattia, che viene successivamente sostituita da sintomi di ostruzione del colon. Potrebbero esserci altre varianti del decorso clinico. La diagnosi corretta può essere effettuata mediante fibrocolonscopia con biopsia e irrigoscopia. Con questi metodi si rivela un restringimento uniforme del lume del colon con mucosa intatta. Sopra e sotto il luogo ristretto, vengono determinati i diverticoli. Con l'otturazione completa, l'endoscopio e la sospensione di bario sopra l'infiltrato non possono essere eseguiti. In tutti i casi, è necessario prelevare un pezzo di tessuto dall'area ristretta per l'esame istologico.
Con una diagnosi stabilita, il trattamento inizia con l'uso di farmaci antinfiammatori. La terapia infusionale disintossicante (gemodez, polidez), i farmaci antisettici (antibiotici, diossidina) di solito riducono il processo infiammatorio. Prendendo lassativi a base di erbe, i clisteri di olio aiutano a svuotare il colon dal suo contenuto.
Con il fallimento del trattamento conservativo e un aumento dei segni di ostruzione intestinale, è indicato l'intervento chirurgico. La scelta del metodo di funzionamento in questi casi presenta grandi difficoltà. In assenza di segni di peritonite e mobilità dell'infiltrato, dovrebbe essere eseguita la resezione dell'area interessata del colon secondo Hartmann. Se l'infiltrato è denso, immobile, con anse dell'intestino tenue e dell'omento maggiore saldate ad esso, ci si dovrebbe limitare all'imposizione di un tubo trasversale a doppia canna. Dopo aver eliminato i segni di ostruzione, riducendo o eliminando completamente l'infiltrato infiammatorio, nella seconda fase, dovrebbe essere eseguita la resezione dell'area interessata del colon con un'anastomosi end-to-end. La protesi trasversale viene chiusa nella terza fase dell'operazione. La resezione intestinale primaria con anastomosi non deve essere utilizzata per l'ostruzione del colon.
Su 47 pazienti con diverticolosi del colon, 4 di loro avevano un quadro clinico di ostruzione. In tutti i pazienti la terapia conservativa è risultata efficace.
Ostruzione del colon con ostruzione fecale
L'occlusione dell'intestino crasso con contenuto fecale non è così rara. Tra tutti i pazienti con ostruzione meccanica acuta, l'ostruzione fecale è stata osservata nel 12-14%. Un po' più spesso, questo tipo di ostruzione si verifica nelle persone anziane e senili.
Secondo S.M.Buachidze (1973), su 110 pazienti con ostruzione intestinale non neoplastica, 49 (44,5%) hanno avuto un fecaloma.
Le condizioni per la formazione del blocco fecale sono atonia intestinale, ristagno di feci, stitichezza e presenza di megasigma. In questi casi, si forma un'ostruzione fecale nel colon e si manifesta con segni di ostruzione del colon. Spesso le feci si accumulano nel retto [Norenberg-Charkviani AE, 1969].
La presenza a lungo termine di feci a volte porta alla formazione di calcoli fecali, che possono anche causare ostruzione intestinale.
La clinica dell'ostruzione del colon ostruttiva con ostruzione fecale si sviluppa, di regola, lentamente. La malattia si verifica sullo sfondo di una stitichezza prolungata, con svuotamento incompleto del retto dalle feci. Permanente dolori dolorosi nell'addome, che gradualmente diventano crampi, accompagnati da gonfiore, sollecitazioni frequenti sulla sedia. La condizione generale dei pazienti rimane soddisfacente per lungo tempo, tuttavia, la stitichezza di mesi, quando la maggior parte delle feci viene trattenuta nel colon, porta a intossicazione cronica, cachessia e anemia.
Un esame digitale del retto è diagnostico molto importante. Allo stesso tempo, si riscontrano abbastanza spesso il rilassamento degli sfinteri e l'apertura dell'ano. Nell'ampolla del retto vengono determinate feci dense attraverso le quali è impossibile passare un dito; non sono spostabili, la pressione su di loro provoca un po' di dolore. Nei casi in cui l'ostruzione fecale si trova nel colon sigmoideo o addirittura prossimale, il retto è privo di contenuto.
La diagnosi corretta in questi pazienti è possibile con l'uso di studi endoscopici e radiografici. Durante la fibrocolonscopia vengono rivelate feci dense e formate, che impediscono l'ulteriore avanzamento dello strumento. La mucosa intestinale vicino alle feci è edematosa, non iperemica. La fluoroscopia normale può rilevare accumuli di gas nel colon prossimale. Con l'aiuto di un clistere di bario, viene rivelato un difetto di riempimento con contorni uniformi. In alcuni casi, si può notare l'impregnazione delle feci. agente di contrasto.
I singoli calcoli fecali possono simulare tumori del colon con lievi segni di ostruzione intestinale. I blocchi fecali a lungo termine portano a cambiamenti trofici nella parete dell'intestino prossimale fino allo sviluppo di una rottura diastatica.
Il trattamento dell'ostruzione intestinale causata da occlusione fecale o calcoli fecali deve essere conservativo. Con fiducia nella diagnosi, la pulizia ripetuta oi clisteri a sifone aiutano ad eliminare i detriti fecali. Quando si otturazione con feci o calcoli rettali, a volte è necessario rimuoverli con le dita o utilizzare un cucchiaio forte per questo.
Se il trattamento conservativo non ha successo, i pazienti devono essere operati. Durante l'operazione, nelle parti distali del colon, dense, ma schiacciate dalle dita, vengono determinate masse fecali, sopra le quali il colon è gonfio. In questi casi, devi solo assicurarti che non ci sia ostruzione del tumore sotto la colonna fecale. Se questo viene rifiutato e il paziente ha un'ostruzione fecale pulita, è necessario, durante l'operazione, con azioni simultanee dalla cavità addominale e (un altro chirurgo) dal lato dell'ano, per liberare l'intestino crasso dal contenuto fecale.
In alcuni casi, i calcoli fecali causano ostruzione. Prima dell'intervento chirurgico, possono essere scambiati per un tumore al colon. Durante l'intervento chirurgico, di solito è possibile distinguere un calcolo fecale da un tumore. Le tattiche chirurgiche dipendono dalle dimensioni, dalla densità e dalla mobilità delle feci. Per prima cosa devi provare a impastarlo con le dita e trasferire la massa risultante nel retto. Se la pietra è fissa e densa, quindi per rimuoverla, devi fare una colotomia o una resezione di un segmento del colon. Secondo V.I. Struchkov (1955), dopo le operazioni per la coprostasi, il tasso di mortalità era del 2,7%, tra i pazienti non operati - 0,1%.
In tutti i casi, per prevenire il ripetersi dell'ostruzione dopo l'intervento chirurgico, si raccomanda di mantenere quotidianamente feci morbide con l'aiuto di un'alimentazione equilibrata, esercizi terapeutici e lassativi a base di erbe.
Adesione-ostruzione cicatriziale dell'intestino
Attualmente, il primo posto in frequenza tra le altre forme di ostruzione intestinale è occupato dall'ostruzione adesiva dell'intestino tenue. L'ostruzione adesiva del colon è molto meno comune. TE Gnilorybov (1955) osservò un paziente con ostruzione adesiva del colon sigmoideo su 271 operati per ostruzione intestinale acuta. A. Gerber et al. (1962) di 325 casi di ostruzione del colon, solo 4 hanno riscontrato una forma adesiva. Secondo Yu. D. Toropov (1984), tra 432 pazienti con ostruzione adesiva acuta, l'88,4% di loro presentava un'ostruzione dell'intestino tenue, l'8,7% - colon e il 2,9% - intestino tenue e crasso.
Le aderenze che causano l'ostruzione del colon possono formarsi dopo operazioni sugli organi addominali, malattie infiammatorie e traumi addominali. L'ostruzione adesiva del colon può essere strozzata e ostruttiva. La prima forma si sviluppa più spesso nei casi in cui le parti mobili dell'intestino crasso, insieme al loro mesentere, sono avvolte attorno a un denso cordone cicatriziale. Questo tipo di ostruzione differisce dal classico volvolo del colon, qui il ruolo principale è svolto dal cordone, che stringe il mesentere del colon. Più spesso, il processo adesivo provoca un'ostruzione ostruttiva del colon. Ma anche in questi casi le aderenze, per provocare ostruzione del colon, devono essere dense, potenti, cicatriziali. A tal proposito, contrariamente all'ostruzione adesiva dell'intestino tenue, si dovrebbe parlare di ostruzione adesivo-cicatriziale o cicatriziale-adesiva, a seconda della predominanza di aderenze o cicatrici.
Abbiamo osservato 10 pazienti con ostruzione del colon adesiva, di cui 6 hanno sviluppato aderenze dopo l'intervento chirurgico per colecistite acuta(2) ulcere gastriche e duodenali (3), cancro allo stomaco (1). In un paziente su 10, l'ostruzione era di natura strozzante, il resto aveva ostruzione ostruttiva.
Il paziente N., 60 anni, è stato ricoverato il 28 gennaio 1973 con denunce di crampi addominali, ritenzione di feci e gas, vomito. Malato per 2 giorni, durante i quali le condizioni del paziente sono gradualmente peggiorate, l'intensità di questi sintomi è aumentata. Un anno fa, lo stomaco è stato asportato per un'ulcera. Al ricovero in clinica c'era di tutto, compresi i sintomi radiologici di ostruzione intestinale acuta. Il clistere a sifone era inefficace. Dopo 6 ore, il paziente è stato operato. L'operazione ha rivelato una metà destra del colon fortemente gonfiata e un pronunciato processo di adesione che tirava il colon trasverso nella parte centrale. L'intestino è stato liberato dalle aderenze, la sua pervietà è stata ripristinata, un tubo di gomma è stato fatto passare attraverso il retto al cieco. Recupero.
Va tenuta presente la possibilità dello sviluppo di aderenze cicatriziali dell'intestino crasso dopo un trauma all'addome e allo spazio retroperitoneale.
Il paziente N., 42 anni, è stato ricoverato il 29 luglio 1991, con denunce di difficoltà nel passaggio di gas e feci, gonfiore, dolore all'ipocondrio sinistro. Nell'ottobre 1980 viene schiacciato da un'auto, mentre riporta una contusione e compressione del fianco sinistro con frattura delle costole VII-X. È stato trattato in modo conservativo. All'inizio del 1981, c'era un brontolio nell'addome, un difficile passaggio di feci e gas, quindi gonfiore e dolore nell'ipocondrio sinistro. Già in questo momento con raggi X e esame endoscopico trovato un restringimento nella regione della flessura sinistra del colon. Al momento del ricovero in clinica, gli è stata diagnosticata una stenosi cicatriziale post-traumatica della flessura sinistra del colon, ostruzione cronica del colon. Durante l'operazione, sono state trovate un gran numero di cicatrici e aderenze nell'ipocondrio sinistro e lì è stato anche saldato un grande omento. Queste formazioni hanno causato un forte restringimento cicatriziale del colon. Quando lo si mobilita, sono stati rivelati pronunciati cambiamenti cicatriziali nel tessuto retroperitoneale. Emicolectomia sinistra con anastomosi end-to-end. Il campione rimosso ha rivelato stenosi del colon nel punto più stretto fino a 0,5 cm L'esame istologico nella parete dell'area stenotica mostra tessuto cicatriziale con infiltrazione focale di cellule linfoplasmatiche. Nella parte prossimale dell'intestino - ipertrofia della membrana muscolare. Il paziente si è ripreso.
L'ostruzione intestinale può svilupparsi molto tempo dopo la lesione.
Un paziente, pilota di professione, nel 1943 e nel 1944. ha subito due incidenti aerei con fratture multiple delle ossa pelviche, della colonna vertebrale, delle costole e la formazione di un ematoma retroperitoneale. Solo nel 1977 sono comparsi i primi segni di ostruzione del colon e l'esame radiografico ed endoscopico ha rivelato un restringimento cicatriziale del colon discendente. Durante l'operazione sono state trovate molte aderenze e bande strette, che hanno causato il restringimento del colon.
In rari casi, la stenosi cicatriziale della metà sinistra del colon si sviluppa a causa dell'obliterazione dell'arteria mesenterica inferiore. J. Loyque et al. (1969) hanno trovato 16 casi simili in letteratura.
L'ostruzione del colon cicatriziale di adesione si sviluppa, di regola, gradualmente, nell'arco di diversi mesi. Tuttavia, questo lento sviluppo continua fino a un certo stadio. Non appena il lume del colon si restringe a 1-1,5 cm, i sintomi dell'ostruzione aumentano rapidamente.
Il trattamento conservativo di pazienti con aderenze e ostruzione cicatriziale del colon può portare solo un successo temporaneo e solo all'inizio del suo sviluppo. In questo momento, possono aiutare la pulizia o il sifone dei clisteri, i blocchi perirenali della novocaina, gli antispastici (no-shpa, baralgin).
Con l'inefficacia del trattamento conservativo e un aumento dei segni di ostruzione, è indicato l'intervento chirurgico. In alcuni casi è sufficiente la dissezione di aderenze e cicatrici. Questa operazione è stata eseguita in 6 pazienti che abbiamo osservato. In 2 pazienti, la resezione intestinale con anastomosi end-to-end doveva essere eseguita con un esito letale, e in 2 pazienti - l'operazione di Hartmann, anch'essa con un esito sfavorevole.
Ostruzione ostruttiva dell'eziologia del cancro intestinale
L'incidenza del cancro al colon è recentemente aumentata nel nostro paese, così come in altri paesi sviluppati. Quindi, in Unione Sovietica, il numero di pazienti con nuova diagnosi di cancro del retto è aumentato da 6609 nel 1962 a 27 600 nel 1986. Per 100.000 abitanti, l'incidenza del cancro del retto è aumentata del 66,7% [Tserkovny G.F., 1975; Napalkov NP e altri, 1982]. Il numero di pazienti con cancro del colon è aumentato notevolmente. A Mosca nel 1965 furono rilevati 8,2 e nel 1980 - 20,3 casi per 100.000 abitanti. Per il cancro del retto, questi numeri sono aumentati da 7,6 a 14,6.
Il cancro al colon è in aumento negli Stati Uniti. Nel 1968 in questo Paese furono identificati 73.000 pazienti e nel 1984 già 130.000.
Il miglioramento nella diagnosi dei tumori maligni del colon gioca un certo ruolo in questa dinamica. Tuttavia, tra i pazienti con cancro al colon di nuova diagnosi, la percentuale di stadio IV rimane elevata e nel 1976 nel nostro paese era del 27,9%. A questo proposito, l'incidenza delle forme complicate di cancro al colon non diminuisce.
Secondo N.N. Aleksandrov et al. (1980), l'incidenza dell'ostruzione intestinale nel cancro del colon variava dal 4,2 al 69% (dal 1960 al 1973) e in media del 26,4%. Secondo autori nazionali e stranieri, per il 1976-1985. su 4798 pazienti con cancro del colon, la sua ostruzione è stata osservata nel 1371, pari al 27,5%. Pertanto, non si può parlare di una diminuzione dell'incidenza dell'ostruzione ostruttiva del colon; va considerato che il numero di tali complicanze nel cancro del colon è in aumento.
Il rapporto tra le varie forme di ostruzione intestinale è cambiato. Quindi, secondo AE Norenberg-Charkviani (1969), l'otturazione dell'intestino crasso con un tumore rappresentava solo il 2% di tutte le forme di ostruzione intestinale. Solo pochi autori hanno riportato circa il 5% [Altshul AS, 1962; Kolomiychenko MI, 1965]. Negli ultimi anni, la proporzione di ostruzione ostruttiva del colon nella struttura di tutte le forme di ostruzione acuta è aumentata al 20-24% [Tishinskaya 3. V., 1978; Askerkhanov R.P., ecc., 1982; Gorbashko AI, ecc., 1982; Leite J. et al., 1984] e anche fino al 40% [Shaposhnikov Yu. G. et al., 1981; Dronbi S., 1983].
Caratteristiche dei cambiamenti nell'omeostasi in caso di ostruzione del colon
La natura quantitativa e qualitativa dei cambiamenti nell'omeostasi nel corpo dipende in gran parte dalla posizione e dal tipo di ostruzione.
In linea di principio, si dovrebbe considerare che con l'ostruzione del colon, i cambiamenti sono della stessa natura dell'ostruzione dell'intestino tenue, ma sono meno pronunciati nel confronto temporale e si sviluppano più tardi. Inoltre, con l'ostruzione del colon, i disturbi dell'omeostasi dipendono dalla posizione e dal tipo di occlusione. Quindi, con volvolo del cieco, insieme all'ileo terminale, i cambiamenti patologici corrisponderanno all'ostruzione dell'intestino tenue basso. Gli stessi cambiamenti si sviluppano con l'intussuscezione ileo-cecale, con otturazione del cieco nella zona della valvola ileocecale.
Ma anche una posizione più distale dell'occlusione nel colon porta a violazioni di molte caratteristiche vitali del corpo. Il meccanismo di queste violazioni può essere diverso. Una delle prime teorie sulla patogenesi dei disturbi dell'omeostasi nel corpo è tossica (steroremica), avanzata dal chirurgo francese J. Amussat (1838). Ha confermato le sue opinioni osservando un paziente con ostruzione ostruttiva nel cancro del retto. Questa teoria è stata confermata in modo convincente con l'ostruzione dell'intestino tenue, tuttavia, l'intossicazione, soprattutto di origine microbica, può essere osservata anche con l'ostruzione del colon. Quindi, il chirurgo inglese S. Williams (1927) credeva che l'intossicazione da ostruzione intestinale fosse il risultato dell'attività del Clostridium perfringens, che si verifica nell'uomo nell'intestino crasso.
Il liquido accumulato nell'ansa trattenuta o sopra l'otturazione è un buon terreno fertile per i microrganismi [Teodoresku-Eksarku I., 1973]. Lo sviluppo in questo ambiente di vari microbi, compreso il Clostridium perfringens, può portare a grave intossicazione con ostruzione del colon.
Più possibilità per lo sviluppo di intossicazione microbica durante l'ostruzione nella metà destra del colon, dove le tossine formate sono ben assorbite nel colon ascendente e nel cieco, e se la valvola ileocecale è inadeguata, possono penetrare nell'intestino tenue, in cui il riassorbimento è ancora più pronunciato.
Con l'ostruzione nella metà sinistra del colon, si osserva anche l'effetto tossico dei prodotti di origine microbica, ma in questi casi si verifica più lentamente.
Secondo V.P. Sazhin et al. (1984), 9,3 ore dopo la comparsa dei primi segni di ostruzione ostruttiva, la flora gram-negativa e i batteri anaerobi furono seminati nelle colture dalla cavità addominale.
Oltre all'intossicazione microbica, con l'ostruzione del colon, può esserci avvelenamento con prodotti di decadimento dei tessuti, sostanze simili all'istamina. LORO. Matyashin et al. (1978) hanno notato segni di grave intossicazione con disturbi dell'attività cardiaca, dell'emodinamica, del metabolismo idrico-elettrolitico e funzione escretoria reni. Tali cambiamenti sono stati osservati in 18 su 70 pazienti con ostruzione meccanica del colon.
La teoria della violazione della circolazione dei succhi digestivi è applicabile anche principalmente all'ostruzione dell'intestino tenue. NN Samarin (1938, 1953), IG Kadyrov (1942) hanno studiato in dettaglio i cambiamenti che si verificano nel corpo con bassa ostruzione del colon. V condizioni sperimentali dopo la legatura del colon distale, gli animali hanno vissuto fino a 2 mesi. In questo momento, c'è stato un leggero aumento del numero di leucociti, una graduale diminuzione del livello di eritrociti ed emoglobina, nonché linfociti, è stata osservata ipocloremia all'inizio e alla fine dell'esperimento. Gli autori hanno notato una marcata diminuzione del peso corporeo degli animali, che alla fine dell'esperimento ha raggiunto il 45% del peso iniziale. Rivelato l'esame morfologico cambiamenti atrofici le pareti del colon, in particolare la sua membrana mucosa, atrofia e necrosi del fegato, alterazioni distrofiche nei tubuli e nei glomeruli dei reni. Riassumendo tutti i dati ottenuti, gli autori sono giunti alla conclusione che gli animali con bassa ostruzione del colon sono morti di fame a causa di una violazione della circolazione dei succhi digestivi.
Un ruolo importante nella patogenesi dell'ostruzione del colon è svolto dalla disidratazione [Darenskiy DI, 1977; Lubensky Yu.M., 1981; Zavgorodniy L. G. et al., 1983, ecc.].
Secondo I.S.Bely et al. (1977), durante il volvolo dell'intestino crasso in condizioni sperimentali, già nelle prime 24 ore, disidratazione del corpo, diminuzione del BCC, diminuzione del livello di sodio e potassio nel plasma sanguigno, ipocloremia e ipoproteinemia sono stati osservati. Yu.M. Dederer (1971) ha notato una grande perdita di liquido durante il volvolo del colon sigmoideo a causa dell'abbondante stravaso nel lume intestinale e nella cavità addominale. L. Ya. Alperin (1963) ha scoperto un calo dei cloruri con ostruzione dell'intestino tenue 18 ore dopo l'inizio della malattia, con ostruzione del colon dopo 24 ore Gnilorybov (1955), MD Kovalevich (1960), PI Polyakov (1982 ).
Cambiamenti significativi nello stato elettrolitico durante il volvolo sperimentale del colon sigmoideo sono stati notati da T.F. Kholod et al. (1981). Hanno osservato una diminuzione del livello di ioni potassio, sodio, magnesio e cloruro nel sangue e nelle urine, la comparsa di acidosi e iperglicemia. Inoltre, già il giorno dopo, pronunciato cambiamenti morfologici nel fegato, nelle ghiandole surrenali.
OD Lukichev e IG Zaitsev (1984) in tutti i pazienti con ostruzione del colon tumorale ostruttiva hanno riscontrato disturbi metabolici pronunciati, una diminuzione degli indici di immunità non specifica di una media di 1,5 volte rispetto al gruppo di controllo. V.I. Rusakov et al. (1986) hanno riscontrato un aumento dell'attività delle idrolasi lisosomiali nel siero del sangue con ostruzione intestinale. K.I. Myshkin et al. (1984) hanno notato un aumento della contaminazione microbica della pelle sullo sfondo di una diminuzione dell'attività del lisozima e del titolo del complemento.
Le teorie dell'intossicazione, dei disturbi della circolazione dei succhi digestivi e della disidratazione si basano su una violazione della funzione di riassorbimento della parete intestinale in caso di ostruzione.
Numerosi studi hanno confermato la possibilità di assorbimento di varie sostanze nell'intestino crasso [London ES, 1924; Bykov K.M. et al., 1955; Feitelberg RO, 1960].
Interessanti sono gli studi di assorbimento nel colon, effettuati nella nostra clinica. La metodologia di ricerca è stata la seguente. Durante la fibrocolonscopia, preparazioni radiofarmaceutiche con un isotopo gamma emettitore sotto forma di soluzione acquosa in una quantità di 10 ml con un'attività della porzione di 20-25 μCi. Nello studio su una gamma camera, è stato notato che il semiassorbimento del sodio marcato I nel cieco dura 50 ± 10 minuti, nel colon trasverso - 32 ± 7 minuti, nel colon sigmoideo - 25 ± 5 minuti. Pertanto, la preparazione cristallina viene assorbita più rapidamente nel colon distale.
Altri dati sono stati ottenuti studiando l'assorbimento dell'aminoacido metionina, marcato con Se. Questo farmaco ha avuto un periodo di semiassorbimento nel cieco di 80 ± 12 minuti e non è stato assorbito affatto nel colon sigmoideo [Petrov VP et al., 1984]. Di conseguenza, i nostri risultati ei dati di altri autori [Strazhesko ND, 1904; Ovseichik N.K., 1956; Schlossel J. et al., 1968] indicano la possibilità di assorbimento di proteine nel colon, in particolare nella sua metà destra. Indubbiamente, la violazione del riassorbimento dall'intestino crasso con lo sviluppo della sua ostruzione ha un effetto negativo sulle condizioni del paziente.
I cambiamenti nella parete dell'ansa trattenuta e nella sezione dell'adduttore sopra il sito di otturazione sono importanti per il decorso dell'ostruzione intestinale e lo sviluppo di complicanze. Questi cambiamenti sono distruttivi. IG Kadyrov (1942) ha osservato alterazioni degenerative della mucosa del colon fino alla sua necrosi.
L'autore, come N.N. Samarin (1953), ha spiegato lo sviluppo di ulcere sulla mucosa dalla pressione di feci dense sulla parete intestinale. NN Ryazhskikh (1973) nella mucosa del colon sigmoideo sopra il sito di ostruzione nelle prime ore ha trovato solo desquamazione dell'epitelio tegumentario, entro 24-72 ore si è sviluppata una diffusa infiltrazione leucocitaria e, in un secondo momento, suppurazione intestinale muro è stato osservato.
Alcuni studi sugli organi interni nell'ostruzione del colon hanno mostrato pronunciati cambiamenti distrofici nel fegato, nei reni, nelle ghiandole surrenali, nel sistema nervoso centrale [Kadyrov IG, 1942; Samarin N.N "1953; Rusakov VI, 1982].
Pertanto, con l'ostruzione del colon nel corpo, si verificano gli stessi cambiamenti che si osservano con l'ostruzione dell'intestino tenue, ma si sviluppano più lentamente e compaiono in un secondo momento [Alperin L. Ya., 1963; Darensky D.I., 1977; Kovalev OA, ecc., 1977; Kronberg L., 1980).
Ostruzione intestinale postoperatoria meccanica precoce
Questo è uno dei più forme complesse OKN sia in termini di diagnosi che di trattamento. È sempre difficile riconoscere la natura delle complicanze postoperatorie precoci nei pazienti che hanno subito un intervento chirurgico addominale. A questo proposito, la relaparotomia viene eseguita in ritardo, sullo sfondo dello sviluppo di peritonite, che ha sempre un effetto negativo sull'esito. Allo stesso tempo, qualsiasi relaparotomia di per sé è associata a un rischio significativo di successivo scompenso funzionale, nonché a gravi complicanze infiammatorie purulente.
Queste difficoltà generali sono ulteriormente aggravate dall'ostruzione postoperatoria precoce. La sua natura meccanica è inizialmente nascosta dall'inevitabile in un modo o nell'altro paresi postoperatoria, la sua gravità è attenuata anche in caso di strangolamento delle anse intestinali, il dolore è diffuso e moderato.
Quando si diagnostica un AIO postoperatorio meccanico, è necessario sottolineare l'importanza del "gap luminoso", che dura 2-3 giorni dopo l'operazione. Con la paresi e l'AIO dinamico questo "divario leggero" non esiste, quindi, se ce n'è uno, la natura meccanica dell'AIO deve essere esclusa con particolare attenzione. È vero, in alcuni casi e in presenza di un substrato meccanico, se esisteva prima dell'operazione o si formava durante l'intervento, il processo si sviluppa gradualmente, poiché il ruolo principale in esso appartiene al fattore dinamico aggravante. Di conseguenza, l'assenza in clinica di ostruzione del "periodo luce" immediatamente dopo l'intervento non esclude ancora la natura meccanica dell'AIO postoperatorio.
La cosa principale nella diagnosi in una situazione dubbia è un'attenta osservazione dinamica, compreso il monitoraggio delle condizioni generali, della frequenza cardiaca, della quantità e della natura della scarica proveniente dallo stomaco attraverso la sonda, dei dati fisici ottenuti durante l'esame dell'addome, come nonché la valutazione dinamica dei raggi X e dei criteri di laboratorio. Allo stesso tempo, non si dovrebbe esagerare il pericolo di un'assunzione precoce di bario per via orale per successive enterografie seriali. La ritenzione persistente della sospensione di bario nello stomaco non chiarisce la diagnosi, ma se il contrasto si ferma per lungo tempo dopo aver lasciato lo stomaco, la natura meccanica dell'AIO diventa evidente. Questa tecnica è particolarmente efficace nelle fasi iniziali dopo la resezione gastrica, quando è necessario distinguere la disfunzione del moncone (anastomosite) dall'elevata AIO meccanica del piccolo intestino, causata, ad esempio, dalla scarsa fissazione dell'ansa intestinale nella “finestra” del mesentere del colon.
È particolarmente importante sottolineare che tutte le misure diagnostiche durante il trattamento intensivo dinamico devono essere eseguite sullo sfondo di un trattamento intensivo costante volto ad eliminare il fattore dinamico di AIO e ripristinare l'omeostasi disturbata. L'uso dei principi delineati aiuta a riconoscere precocemente l'essenza del processo patologico ea scegliere tempestivamente tattiche chirurgiche adeguate.
Insieme alla diagnosi precoce, la prevenzione dell'AIO postoperatorio meccanico è un compito altrettanto importante. Di solito, l'AIO postoperatorio precoce viene inequivocabilmente indicato come "ostruzione postoperatoria adesiva precoce". In realtà, la situazione è un po' più complicata. La formazione di aderenze nel primo periodo postoperatorio infatti spesso funge da substrato morfologico per l'AIO. Questo fatto, ampiamente noto, è stato più volte discusso in letteratura, così come i metodi per prevenire un processo di adesione così precoce: stimolazione precoce della motilità intestinale, riempimento della cavità addominale prima di suturarla con soluzioni di poliglucina, aggiunta di eparina o altri farmaci a questi soluzioni. Ma è anche possibile un'altra opzione, quando lo sviluppo dell'ostruzione postoperatoria precoce è associato al fatto che durante l'operazione principale nella cavità addominale non vengono eliminati i cambiamenti morfologici che, in condizioni di compromissione della funzione motoria intestinale, possono costituire la base per la formazione di un ostacolo meccanico. Questi cambiamenti addominali possono precedere l'intervento chirurgico primario (come esterno o ernia interna, corde adesive dopo malattie infiammatorie degli organi interni, conseguenze di operazioni in una storia lontana) o si formano a seguito dell'intervento chirurgico stesso. In quest'ultimo caso, stiamo parlando di "finestre" non estinte nel mesentere o formate a seguito della sutura al peritoneo parietale, nonché della rimozione di anse intestinali isolate sulla parete addominale allo scopo di entero- o colostomia. In alcuni casi, drenaggi tubolari e tamponi inseriti nella cavità addominale possono servire come base del substrato morfologico dell'AIO postoperatorio.
Come ragione indipendente Nell'AIO postoperatorio dovrebbero essere distinti gli infiltrati infiammatori e gli ascessi inter-ansa, che si sono sviluppati a causa di perdite nelle cuciture degli organi cavi o a causa dell'infezione della cavità addominale durante l'operazione.
Un esempio della prima opzione, in cui il ruolo principale spetta alla formazione di aderenze postoperatorie precoci, è la seguente osservazione.
Il paziente K., 18 anni, è stato ricoverato in clinica il 9 luglio 1982 per appendicite acuta 3 giorni dopo l'inizio della malattia ed è stato operato d'urgenza. L'operazione ha rivelato appendicite perforata con sintomi di peritonite purulenta locale senza un processo adesivo delimitante pronunciato. Sono stati eseguiti appendicectomia, debridement e drenaggio della regione iliaca destra. Nel periodo postoperatorio, a partire da 2 giorni, il gonfiore ha iniziato ad aumentare, sono comparsi nausea, vomito e segni generali di intossicazione. Data la natura della malattia di base, tutti questi fenomeni sono stati inizialmente interpretati come una conseguenza di peritonite lenta e paresi intestinale. Tuttavia, la mancanza di effetto della complessa terapia conservativa e un persistente ritardo nel movimento della sospensione di bario attraverso l'intestino tenue per 2 giorni hanno determinato le indicazioni per la relaparotomia, che è stata eseguita il 4° giorno dopo la prima operazione.
Durante la relaparotomia, è stato stabilito un pronunciato processo di adesione nell'ileo terminale. Le anse intestinali sovrastanti sono traboccanti di contenuto, mostrano segni di emocircolazione intramurale alterata: edema, cianosi, emorragie sottosierose. Le aderenze vengono sezionate. L'intestino tenue viene drenato retrogradamente lungo l'intera lunghezza di Zhitnyuk.
Nel periodo postoperatorio è stata eseguita una stimolazione complessa della motilità intestinale. Dimesso il 26° giorno dopo l'intervento in condizioni soddisfacenti. La fistola intestinale si è chiusa da sola dopo 1,5 mesi.
La seconda variante dello sviluppo dell'ostruzione meccanica postoperatoria precoce del piccolo intestino illustra un'altra osservazione.
Il paziente K., 47 anni, è stato ricoverato in clinica con sintomi di colecistopancreatite acuta, accompagnati da ittero ostruttivo. A causa della mancanza di effetto della terapia conservativa, 2 giorni dopo il ricovero, è stato operato. L'operazione ha rivelato un'esacerbazione della pancreatite pseudotumorale cronica con aumento predominante della testa della ghiandola e colestasi secondaria. La ghiandola è stata iniettata con una soluzione allo 0,25% di novocaina con counterkal, la borsa omentale è stata drenata. Colecistodigiunostomia imposta con fistola di Brown. Severo decorso postoperatorio. C'era gonfiore, vomito ripetuto, che erano considerati una conseguenza di un'esacerbazione della pancreatite. A causa del deterioramento della condizione e dei segni emergenti di peritonite, 3 giorni dopo è stata eseguita una relaparatomia. È stato rilevato il volvolo dell'ansa ileale attorno all'anastomosi di Brown, che si trovava davanti al colon trasverso e la "finestra" risultante non è stata eliminata fissando il mesentere del digiuno e del colon trasverso. L'ansa avvolta è necrotica a una distanza di 20 cm Peritonite sieroso-fibrinosa diffusa. La resezione dell'ileo è stata eseguita per 1 m con la rimozione delle estremità prossimale e distale alla parete addominale. Morì 8 ore dopo l'operazione con sintomi di shock endotossico. L'autopsia ha confermato la diagnosi.
Commentando gli esempi presentati, vorrei attirare l'attenzione su alcuni dettagli, la cui osservanza durante l'intervento chirurgico principale aiuta a prevenire lo sviluppo di AIO postoperatorie precoci.
La base per la prevenzione del processo di adesione postoperatoria è un'attenta manipolazione dei tessuti, il desiderio di evitare danni alla copertura sierosa e, se ciò si verifica, un'attenta peritonizzazione delle aree deserte.
È inoltre necessario eliminare tutti i cambiamenti morfologici nella cavità addominale che possono costituire la base per lo sviluppo dell'AIO nel periodo postoperatorio: eliminare le "finestre" dopo l'anastomosi delle anse intestinali, scollegare le "vecchie" aderenze dell'omento o singole anse intestinali con il peritoneo parietale esistenti al momento dell'operazione, suturano le sporgenze e le tasche della copertura peritoneale. Tutto questo può essere fatto solo dopo un'attenta revisione di tutte le parti della cavità addominale. Tale revisione, in assenza di particolari controindicazioni, dovrebbe completare qualsiasi operazione sulla cavità addominale. Le controindicazioni includono solo la peritonite purulenta locale nell'area dell'intervento primario, che crea una minaccia di disseminazione del processo durante un'ampia revisione della cavità addominale. Tuttavia, anche in questo caso, se vi è motivo di presumere la possibilità di ostruzione nel primo periodo postoperatorio, può essere necessaria un'attenta revisione e separazione delle aderenze.
L'intervento chirurgico per l'AIO postoperatorio meccanico precoce deve essere eseguito da un chirurgo esperto con un buon supporto anestetico multicomponente. Le indicazioni per il drenaggio dell'intestino tenue nella fase finale dell'intervento con questa forma di ostruzione si espandono, poiché il rischio di grave paresi intestinale dopo relaparotomia aumenta anche il rischio di eventration e gravi complicanze purulente, ciò richiede un'attenta aderenza a tutte le misure preventive descritti nelle sezioni generali sul trattamento dell'AIO. Nel periodo postoperatorio viene anche eseguita una terapia intensiva complessa, finalizzata al ripristino dell'omeostasi disturbata, all'eliminazione dello scompenso funzionale generale e alla disintossicazione.
Ostruzione intestinale dinamica segmentale
Di norma, con ostruzione dinamica in processo patologicoè coinvolto l'intero tratto gastrointestinale, che determina il contenuto delle misure terapeutiche. Tuttavia, in pratica, ci sono spesso situazioni associate a incompetenza intestinale regionale, segmentaria e funzionale. Molto spesso ciò è dovuto all'insufficienza congenita o acquisita dell'apparato nervoso intramurale della parete intestinale, che provoca cambiamenti degenerativi graduali nella membrana muscolare. Ciò accade, ad esempio, nei pazienti con colite cronica, per i quali la stitichezza prolungata, accompagnata da flatulenza dell'intero colon, e talvolta - in isolamento del colon sigmoideo, non è rara. Di solito questi disturbi non portano a un'ostruzione dinamica. Quest'ultimo si verifica solo in rari casi in connessione con la coprostasi in un'ansa allargata del colon sigmoideo e non è più dinamico, ma di natura ostruttiva.
Sono descritti anche casi di duodenostasi funzionale, che può causare compromissione cronica della pervietà duodenale. Negli ultimi anni, l'interesse per questa condizione è aumentato a causa dell'insoddisfazione dei chirurghi per i risultati degli interventi chirurgici per la cosiddetta ostruzione arteriomesenterica. La generalizzazione dell'esperienza clinica ha mostrato che né l'imposizione dell'anastomosi di scarico con il duodeno retroperitoneale, né la ricostruzione dell'angolo duodenodigiunale portano ad un completo ripristino del passaggio del contenuto. Gli autori vedono la ragione di questa situazione nel fatto che il ritardo nello svuotamento del duodeno è associato non a un ostacolo meccanico (compressione della sua sezione retroperitoneale da parte dei vasi della radice del mesentere), ma all'insufficienza organica del nervo intramurale apparato del duodeno. Questa insufficienza si manifesta con un persistente scompenso della funzione motoria e un ulteriore allungamento dell'intestino, per analogia con altre lesioni regionali dell'apparato digerente (acalasia dell'esofago, megacolon).
Ho dovuto osservare un paziente la cui duodenostasi funzionale cronica era periodicamente complicata da ostruzione duodenale dinamica. Ecco un'osservazione.
Il paziente D., 48 anni, è stato ricoverato in uno degli ospedali di Tashkent il 9.02.86 con denunce di nausea, vomito, convulsioni agli arti superiori e inferiori, pesantezza nella zona del cuore, debolezza generale. Si è ammalato acutamente 2 giorni fa, quando improvvisamente, senza motivo apparente, si è verificato un abbondante vomito di contenuto gastrico misto a bile. L'8 febbraio sono apparse convulsioni agli arti superiori e inferiori. Il vomito si è verificato dopo l'ingestione di una piccola quantità di liquido. Il medico chiamato ha prescritto farmaci antispastici, flebo endovenoso di soluzione di glucosio al 5%. Tuttavia, lo stato di salute non è migliorato e il paziente è stato ricoverato in ospedale.
Ha notato attacchi simili dal 1979. Di solito, il vomito ripetuto e abbondante era preceduto da una sensazione di pesantezza e gonfiore. divisioni superiori gonfiarsi. L'attacco è durato 4-5 giorni. Il paziente non beveva, non mangiava, non aveva feci e minzione. Dopo che il vomito si è calmato e le convulsioni sono state eliminate, l'appetito è stato ripristinato e la condizione è tornata alla normalità. La malattia si ripresenta ciclicamente dopo 6-8 mesi. Nell'infanzia, fino all'età di 16 anni, sono stati notati attacchi simili, ma meno pronunciati, che poi si sono fermati e non sono ripresi fino al 1979. È stato ripetutamente esaminato e trattato per la distonia vascolare, complicata da crisi. Non ho formulato la diagnosi in modo più chiaro.
All'esame obiettivo, la condizione era di moderata gravità. È stata osservata tachicardia fino a 110 al minuto. Cambiamenti d'organo il petto non trovato. L'esame dell'addome ha rivelato un moderato gonfiore e dolorabilità nella regione epigastrica e nell'ipocondrio destro. L'esame a raggi X con contrasto delle parti prossimali del tratto gastrointestinale dopo lo svuotamento gastrico preliminare attraverso un tubo ha rivelato un duodeno edematoso fortemente espanso per tutta la sua lunghezza fino al livello dell'angolo duodenodigiunale e una massa di contrasto è stata lanciata dal duodeno nel stomaco. Quando la posizione del paziente è stata cambiata, la massa di contrasto è stata spostata in piccole porzioni nel digiuno. Dopo 12 h, una parte significativa della massa di contrasto è rimasta in duodeno.
È stata suggerita la presenza di elevata ostruzione arteriomesenterica. Dopo un'intensa preparazione preoperatoria, il paziente è stato operato. Un'operazione eseguita attraverso una laparotomia verkhnesadinny in anestesia endotracheale ha rivelato un duodeno notevolmente espanso in modo uniforme, ingrandito lungo la sua lunghezza, senza alcun segno di ostacolo meccanico al suo svuotamento. Un'ulteriore revisione ha rivelato un colon sigmoideo nettamente ingrandito (megacolon).
È stata eseguita una gastroentroanastomosi del colon posteriore con un'ansa del digiuno scollegata secondo Roux per 40 cm, con sutura del duodeno distale, che è stato sezionato al legamento di Treitz, di tipo end-to-side, allo scopo di drenaggio di esso. Il periodo postoperatorio è stato tranquillo. Il passaggio intestinale si è ripreso ed è stato dimesso dopo 3 settimane. dopo l'operazione in condizioni soddisfacenti. Durante l'esame di controllo dopo un anno, non ha mostrato alcuna lamentela.
L'osservazione presentata indica la possibilità di utilizzare metodi chirurgici per il trattamento di pazienti con rare forme di disfunzione intestinale segmentaria, complicate da ostruzione dinamica acuta.
Vorrei sottolineare ancora una volta la complessità della diagnosi di ostruzione intestinale dinamica, la necessità di un attento monitoraggio del processo durante la terapia conservativa in corso e il tempestivo processo decisionale sul trattamento chirurgico ai fini della decompressione e del drenaggio passivo a lungo termine di l'intestino paretico alterato.
Ostruzione intestinale dinamica
La funzione motoria compromessa è associata a qualsiasi forma di ostruzione intestinale acuta. In presenza di un substrato meccanico, il fattore dinamico è incluso già in una fase iniziale nello sviluppo del processo, manifestandosi nell'ipermotilità del tratto adduttore dell'intestino, e poi, come disturbi del microcircolo della parete intestinale e dei suoi si sviluppano cambiamenti ipossici, assume di nuovo un ruolo di primo piano, ora sotto forma di paresi, trasformandosi in una profonda paralisi intestinale.
Un'interazione così complessa di componenti meccanici e dinamici nella genesi dell'ostruzione intestinale acuta complica significativamente la chiara identificazione dell'AIO dinamico come una forma speciale.
Inoltre, i disturbi della funzione motoria intestinale, come sapete, non si verificano isolatamente, ma sono combinati con disturbi del riassorbimento secretorio, con un cambiamento nell'habitat della microflora intestinale, un disturbo dei fattori parietali dell'immunità secretoria, e una violazione della funzione endocrina dell'intestino prossimale. Furono queste circostanze che spinsero YM Galperin (1975) a trattare criticamente l'isolamento dell'ostruzione intestinale dinamica ea preferire il concetto di "ostruzione intestinale funzionale". Tuttavia, il concetto di ostruzione intestinale dinamica, riflesso nella stragrande maggioranza delle classificazioni cliniche, è familiare ai chirurghi.
Ostruzione intestinale adesiva
L'ostruzione adesiva dell'intestino tenue ha un carattere polimorfico complesso. Nella maggior parte dei casi combina strangolamento e componenti ostruttive, poiché nei conglomerati si verifica anche otturazione dell'intestino dovuta a attorcigliamenti, "doppi barili", compressione del lume con fili adesivi separati e strangolamento per interessamento del mesentere intestinale e compressione dei suoi vasi. Inoltre, la componente funzionale gioca spesso un ruolo decisivo nello sviluppo dell'AIC adesiva, poiché il conglomerato adesivo delle anse intestinali stesso può esistere per anni e solo con sovraccarico funzionale provoca lo sviluppo di AIC.
Sono già state prese in considerazione tutte le difficoltà legate al riconoscimento dell'AIO adesivo e alla scelta di adeguate tattiche di trattamento. Qui vorrei sottolineare la necessità di un approccio creativo nella scelta di un metodo per eliminare il substrato morfologico dell'ostruzione adesiva dell'intestino tenue durante l'intervento chirurgico.
A volte, per eliminare l'ostruzione, è sufficiente intersecare semplicemente uno o due fili adesivi che comprimono il lume intestinale.
Con una significativa diffusione del processo di adesione nella cavità addominale, quando è difficile determinare la zona del principale ostacolo meccanico, la dissezione delle aderenze si trasforma in una manipolazione complessa a lungo termine, durante la quale la copertura sierosa delle singole anse intestinali è spesso danneggiato. Tutti questi danni dovrebbero essere visti e suturati lateralmente. Dopo il rilascio dell'intestino tenue dalle aderenze per tutta la sua lunghezza, in previsione di un nuovo processo adesivo, è consigliabile intubare l'intestino utilizzando uno dei metodi precedentemente discussi con un accurato posizionamento sequenziale delle anse intestinali sul tubo come su un portafoto. Di conseguenza, le anse intestinali vengono fissate da aderenze neoformate in una posizione funzionalmente vantaggiosa che impedisce lo sviluppo di AIO.
Se il processo di adesione è di natura locale e copre meno di 1/3 della lunghezza totale dell'intestino tenue, allora, dato il pericolo di danneggiamento della copertura sierosa e la possibilità della successiva formazione di nuove aderenze, il distacco del conglomerato è tutt'altro che sempre razionale. In questi casi, può essere più appropriata la resezione dell'intero conglomerato o un'anastomosi di bypass.
Diverse tattiche chirurgiche per l'ostruzione intestinale adesiva sono presentate nelle seguenti osservazioni.
Il paziente Sh., 37 anni, è stato ricoverato in clinica per ostruzione acuta adesiva del piccolo intestino 36 ore dopo l'insorgenza della malattia. In passato è stato operato tre volte con una diagnosi simile. Sopra parete addominale c'erano cicatrici che lo deformavano nelle sezioni centrale e laterale.
La diagnosi clinica non era in dubbio. Tentativi persistenti di eliminare l'ostruzione con misure conservative non hanno portato al successo e 18 ore dopo il ricovero il paziente è stato operato.
Durante l'operazione è stato riscontrato che l'ostacolo meccanico è rappresentato da un denso conglomerato adesivo nella zona dell'ileo, comprendente fino a 1 m di anse intestinali. La lunghezza totale dell'intestino tenue del paziente è di almeno 3,5 M. Il conglomerato adesivo è saldamente fissato al peritoneo parietale e non viene espulso dalla cavità addominale. La sezione adduttrice dell'intestino è significativamente allungata dal suo contenuto, l'espulsione - in uno stato collassato. In altre parti della cavità addominale, le aderenze non sono espresse. L'ostruzione intestinale è stata eliminata mediante l'imposizione di un by-pass laterale entero-enteroanastomosi senza divisione dell'infiltrato. Il decorso postoperatorio è stato senza complicazioni. Dimesso il 18° giorno in condizioni soddisfacenti.
Il paziente S., 53 anni, è stato ricoverato 20 ore dopo l'inizio della malattia per occlusione intestinale adesiva ricorrente. Anamnesi - appendicectomia e due operazioni per ostruzione adesiva. Uno di questi si è concluso con l'imposizione di una fistola dell'intestino tenue nella regione iliaca sinistra. Dopo un trattamento conservativo persistente per 10 ore, sono state stabilite le indicazioni per l'intervento chirurgico.
L'operazione ha rivelato un denso conglomerato adesivo, comprendente circa 70-80 cm di intestino tenue, fissato in passato alla parete addominale anteriore nella zona di escrezione della fistola. Quando si è tentato di separare il conglomerato al suo centro, è stato svuotato un ascesso cronico, contenente circa 2 ml di pus denso. L'ulteriore divisione del conglomerato è stata terminata. L'intestino tenue è stato asportato insieme al conglomerato adesivo. La continuità intestinale è stata ripristinata mediante anastomosi end-to-end. Il decorso postoperatorio è stato complicato dalla suppurazione della ferita. Dimesso dopo 19 giorni. Recupero.
Questi esempi sono tutt'altro che esauriti tutta la varietà di situazioni patologiche che un chirurgo incontra quando intraprende una seconda operazione per ostruzione acuta adesiva del tenue. Queste operazioni sono sempre difficili; richiedono una grande esperienza, abilità e atteggiamento premuroso da parte del chirurgo per ogni manipolazione.
Ostruzione intestinale
L'ostruzione ostruttiva dell'intestino tenue è l'1,7% di tutte le forme di ostruzione intestinale acuta e il 6,7% di tutte le ostruzioni intestinali [Askerkhanov RP et al., 1982]. Maggior parte ragioni comuni l'otturazione dell'intestino tenue sono tumori, restringimento cicatriziale e infiammatorio, formazioni estranee, vermi. I tumori dell'intestino tenue costituiscono l'1-4% di tutte le neoplasie del tratto gastrointestinale, di cui il 43% sono benigni e il 57% sono maligni [Klimenkov AA et al., 1981; Lagunchik B.P., ecc., 1981; Zaitsev A.T. et al., 1986; Schier J., 1972; Nordkild P. et al., 1986].
Tra i tumori maligni, il cancro, il sarcoma e il carcinoide sono i più comuni. Tra le neoplasie benigne predominano i leiomiomi; rari i fibromi e i lipomi. Dal 50 al 75% dei pazienti con cancro dell'intestino tenue entra in ospedale con segni di ostruzione intestinale [Mamaev Yu. P. et al., 1978; Komakhadze M.E., ecc., 1979; Levine M. et al., 1987]. Il sarcoma causa meno spesso l'ostruzione intestinale, che si spiega con la sconfitta dei nodi nervosi intestinali con lo sviluppo della paralisi dei muscoli intestinali, così come la crescita extraluminale del sarcoma. I carcinoidi hanno causato l'ostruzione intestinale in 7 pazienti su 18 [Derizhanova IS 1985].
I tumori benigni dell'intestino tenue raramente portano all'ostruzione del lume [Klimenkov AA et al., 1981; Miles R. et al., 1979].
L'ostruzione intestinale che si verifica con i tumori dell'intestino tenue è caratterizzata da uno sviluppo lento. I tumori a forma di anello portano all'otturazione più velocemente dei tumori infiltranti. Il quadro clinico dipende anche dalla posizione del tumore. Secondo le statistiche combinate, il 58,7% dei tumori dell'intestino tenue si trova nell'ileo, il 28% nel digiuno. Indubbiamente, un'ostruzione più elevata è più difficile, sebbene l'ampio diametro del digiuno e il suo contenuto liquido contribuiscano al lento sviluppo del quadro clinico dell'ostruzione.
Nei pazienti ricoverati con una pronunciata clinica di ostruzione dell'intestino tenue, può essere rilevata una storia di sintomi di lesioni intestinali. Questi sintomi infastidiscono il paziente a volte per un anno o più e rappresentano un complesso noto come "fastidio intestinale": dolore addominale ricorrente, gonfiore transitorio, feci a breve termine e ritenzione di gas. All'inizio, questi segni scompaiono da soli o sotto l'influenza del trattamento sintomatico, poi diventano più frequenti, aumentano di intensità e, infine, si sviluppa un'ostruzione intestinale. Yu. A. Ratner (1962) ha ragionevolmente distinto tre periodi nel quadro clinico del cancro dell'intestino tenue: un lungo periodo di segni piccoli e poco chiari, quindi un periodo di relativa ostruzione e un periodo di gravi complicanze (ostruzione acuta, perforazione).
Il cancro dell'intestino tenue è difficile da diagnosticare. All'inizio della malattia, quando non ci sono ancora segni di ostruzione, non viene eseguito uno studio mirato dell'intestino tenue. E solo nel secondo periodo della malattia, quando compaiono segni di ostruzione ed è esclusa la patologia del colon come sua causa, si può sospettare la sconfitta dell'intestino tenue. In questi casi, la radiografia normale della cavità addominale e l'esame orale con contrasto sono abbastanza efficaci. V.I. Pashkevich et al. (1986) indicano l'elevata efficienza diagnostica dell'enterografia con sonda.
Tuttavia, la maggior parte dei pazienti con tumori dell'intestino tenue presenta segni di ostruzione intestinale.
La tattica terapeutica nei pazienti con ostruzione ostruttiva dell'intestino tenue dipende dalla gravità del quadro clinico. Con deboli manifestazioni di otturazione, una condizione generale soddisfacente, si dovrebbe iniziare con misure conservative: lavanda gastrica, clisteri di pulizia o sifone, blocco perirenale di novocaina, antispastici, terapia infusionale. Tale trattamento può portare a un miglioramento temporaneo delle condizioni del paziente, all'eliminazione dei segni di ostruzione. Questo periodo dovrebbe essere utilizzato per chiarire la diagnosi, in particolare per escludere malattie del colon, e quindi iniziare lo studio dell'intestino tenue. Se il trattamento conservativo non ha successo, così come quando i segni di ostruzione ritornano, il paziente deve essere operato.
Durante l'intervento chirurgico, la localizzazione del tumore di solito non è difficile da determinare. Si trova al confine della parte ingrossata e collassata dell'intestino tenue e in questo punto può essere sentito. È importante in questo momento determinare se il tumore appartiene a formazioni maligne o benigne. Grandi dimensioni, densità, germinazione della membrana sierosa, presenza di linfonodi densi ingrossati hanno maggiori probabilità di indicare una crescita maligna. In questi casi, è necessario eseguire un'operazione radicale in conformità con i requisiti oncologici. Se viene confermata la natura benigna del tumore, l'operazione può limitarsi alla rimozione della sola neoplasia. L'esame istologico urgente del tumore rimosso dovrebbe essere usato più spesso. L'enterotomia deve essere eseguita in direzione trasversale, immediatamente distale alla formazione palpabile, sulla parete intestinale sana. Dopo la rimozione del tumore, si consiglia di svuotare e lavare l'intestino prossimale con una soluzione isotonica di cloruro di sodio.
L'ostruzione ostruttiva può essere causata da cambiamenti cicatriziali nella parete dell'intestino tenue. Secondo S.M.Buachidze (1973), su 1666 pazienti con ostruzione intestinale acuta, 110 (6,6%) presentavano un'ostruzione non tumorale, di cui 14 per restringimento cicatriziale. La stenosi dell'intestino tenue può svilupparsi dopo un trauma addominale chiuso. In questo caso, il restringimento si sviluppa gradualmente, i primi segni di ostruzione compaiono 1,5-2 anni dopo l'infortunio. P. Unfried et al (1974) hanno trovato 48 osservazioni di questo tipo in letteratura e hanno descritto uno dei loro casi. Caratteristicamente, l'operazione ha rivelato stenosi dell'ileo terminale per 3 mm. La stenosi cicatriziale può svilupparsi nel sito di violazione dell'intestino tenue, eliminata spontaneamente, con cicatrizzazione di un'ulcera acuta o di un'anastomosi precedentemente imposta. In questi casi, anche l'ostruzione si sviluppa gradualmente. Una storia accuratamente raccolta, un decorso caratteristico della malattia e un esame pianificato di solito consentono di stabilire la diagnosi corretta anche prima dello sviluppo dell'ostruzione. Con l'otturazione completa, viene eseguito un intervento chirurgico per l'ostruzione e solo durante l'operazione viene stabilita la vera causa della malattia.
L'ostruzione ostruttiva dell'intestino tenue può derivare da ileite terminale (morbo di Crohn). Questa malattia inizia con un processo infiammatorio nella sottomucosa della parete intestinale e poi si diffonde a tutte le sue membrane. Il restringimento del lume intestinale è dovuto a cambiamenti fibrotici nella parete intestinale, più spesso osservati nell'ileo. L'estensione della lesione di solito non supera i 5 cm [Ponomarev AA, 1982]. In rari casi, la malattia di Crohn è localizzata nel duodeno e qui si sviluppa una stenosi cicatriziale [Moroz GS, Gritsenko IM, 1987]. VP Belonosov et al. (1971) su 289 operazioni per ostruzione intestinale in due casi hanno riscontrato la malattia di Crohn.
L'otturazione dell'intestino con ileite terminale si sviluppa gradualmente, rispettivamente, i sintomi dell'ostruzione intestinale aumentano. Prima dell'operazione, è possibile riconoscere la vera causa dell'ostruzione solo se si sapeva in precedenza che il paziente aveva il morbo di Crohn. Alcuni pazienti con segni iniziali l'ostruzione intestinale viene presa per un intervento chirurgico con una diagnosi di appendicite acuta [Vavrik Zh. M. et al., 1981]. Recentemente, abbiamo osservato 2 pazienti con ostruzione intestinale dovuta al morbo di Crohn.
Ecco un'osservazione.
Il paziente A., 64 anni, è stato ricoverato in ospedale il 20.06.83, Bolen da gennaio di quest'anno, quando dopo influenza trasferita c'erano dolori nella regione ombelicale dell'addome, gonfiore periodico. È stato esaminato e trattato nel luogo di residenza per colite spastica cronica. Poi è venuto a Mosca ed è stato esaminato in un istituto oncologico, dove malattie oncologiche non trovato. Dopo il trattamento antinfiammatorio nella nostra clinica, le condizioni del paziente sono leggermente migliorate, ma già il 6.07 i dolori all'addome sono aumentati di nuovo e dal 13.07 hanno iniziato ad avere un carattere crampiforme, periodicamente c'era gonfiore, ma i gas se ne andarono e lì erano scarse feci. Il 14 luglio, una fluoroscopia panoramica della cavità addominale ha rivelato un arco dell'intestino tenue con un livello di fluido orizzontale. Il bario è stato somministrato attraverso la bocca, che è passato nell'intestino crasso il 15.07, ma un'attenta analisi delle radiografie ha rivelato una sede di stenosi al confine tra digiuno e ileo. Anche il digiuno dilatato con contenuto liquido è adatto a questo luogo. Attraverso l'area ristretta sotto pressione, è possibile spingere piccole porzioni del contenuto del digiuno. Il 15.07 il paziente è stato operato con sospetto di tumore all'intestino tenue. A 70 cm dal cieco, è stato trovato un processo cicatriziale infiammatorio per 10 cm, restringendo il lume dell'intestino tenue in un sito di 5 cm Nel sito di restringimento, c'era una densa infiltrazione della parete intestinale con placca fibrinosa. È stata eseguita la resezione di 30 cm di intestino con anastomosi da lato a lato. Recupero. Il campione rimosso, secondo i patomorfologi, contiene tutti i segni del morbo di Crohn.
L'ostruzione dell'intestino tenue può essere dovuta alla formazione di ematomi intramurali grandi formati restringendo il lume intestinale. Vengono descritte due cause principali di ematomi intramurali: traumi agli organi addominali e terapia anticoagulante. S. Hughes et al. (1977) hanno raccolto 260 casi in letteratura e descritto 17 proprie osservazioni su questa complicazione. Molto spesso, gli ematomi intramurali sono localizzati nel duodeno e nella parte iniziale del digiuno. L'ostruzione in questi casi si sviluppa abbastanza rapidamente, accompagnata da vomito sanguinante o feci nere. Un metodo diagnostico efficace è l'esame a raggi X con l'assunzione di bario per via orale. Se si sospetta un ematoma come causa di ostruzione intestinale, gli anticoagulanti devono essere sospesi e deve essere iniziata la terapia emostatica. Con un aumento dei segni di ostruzione, nonché con il rapido sviluppo di questi sintomi dopo una lesione alla cavità addominale, è indicata un'operazione urgente. L'intervento chirurgico può consistere nell'evacuazione dell'ematoma dopo enterotomia o nella resezione del segmento intestinale interessato. La mortalità dopo queste operazioni è elevata e ammonta rispettivamente al 13 e al 22%.
L'ostruzione intestinale dovuta all'ostruzione del lume intestinale con calcoli biliari negli ultimi anni è diventata più comune, il che si spiega con un aumento del numero di pazienti con malattia da calcoli biliari. Questa ostruzione è il 6% di tutte le osservazioni di ostruzione intestinale meccanica e si verifica nel 3,4% dei pazienti con colelitiasi [Topchiashvili 3. A. et al., 1984]. Secondo questi autori, nella letteratura mondiale ci sono segnalazioni di 3500 pazienti con ostruzione del calcoli biliari e nelle pubblicazioni nazionali - sono stati osservati circa 139. 6 pazienti con ostruzione dell'intestino tenue con calcoli biliari.
I calcoli biliari possono entrare nell'intestino in due modi: attraverso la fistola formata tra la cistifellea o dotto biliare comune e l'intestino e attraverso il dotto biliare comune. La prima strada si verifica più spesso | Borovkov SA, 1984; Kasahara V. et al., 1980]. Secondo D. Deitz et al. (1986), su 23 pazienti operati per ostruzione da calcoli biliari, solo uno presentava un calcolo penetrato nell'intestino attraverso il dotto biliare comune, in altri casi era presente una fistola della colecisti. 3. A. Topchiashvili e IB Kaprov (1984) hanno osservato 128 pazienti con fistole biliari interne spontanee, di cui 25 con ostruzione intestinale. Pietre di dimensioni fino a 9 cm possono passare attraverso tali fistole. Le opinioni su quali calcoli possono passare attraverso il dotto biliare comune sono controverse. La maggior parte dei chirurghi consente a concrezioni fino a 0,8 cm di diametro di entrare nel duodeno, ma S.L. Borovkov (1984) ha rimosso dall'intestino un calcolo di 3X3,5 cm, che è passato attraverso il dotto biliare comune ed è rimasto nell'intestino prima della rimozione per 40 giorni . ..
Una pietra che è penetrata nell'intestino può passare al retto ed uscire con le feci senza causare alcun disturbo al paziente. La pietra può rimanere nell'intestino per molto tempo senza mostrarsi o farti sapere con sintomi transitori minori. L'otturazione di un calcolo biliare si forma più spesso nell'ileo, il cui diametro è molto più piccolo di quello di altre parti dell'intestino tenue.
In casi tipici, una pietra che si muove lungo l'intestino si manifesta con dolori colici periodici, gonfiore e nausea. Inoltre, la localizzazione del dolore ad ogni attacco cambia in accordo con l'avanzamento del calcolo. Il dolore locale dolorante può rimanere tra gli attacchi. Questi sintomi scompaiono da soli o sotto l'influenza del trattamento. Ma uno di questi attacchi può fin dall'inizio assumere il carattere di ostruzione intestinale acuta con tutti i suoi sintomi. È caratteristico che un tale attacco inizi con nausea o vomito, quindi i dolori si uniscono. Per la corretta diagnosi di ostruzione del calcoli biliari, l'anamnesi è importante. Questa malattia nella maggior parte dei casi si verifica nelle donne, più spesso nella vecchiaia. La metà dei pazienti in precedenza soffriva di colelitiasi. L'esame a raggi X è di grande importanza nella diagnosi dell'ostruzione del calcoli biliari. In questo caso, il calcolo, i livelli di fluido orizzontale nelle anse rigonfie dell'intestino tenue possono essere determinati nella cavità addominale. Caratteristica è la presenza di gas nei dotti epatici o un livello di liquido con gas nella cistifellea. Questo sintomo è stato riscontrato nel 26% dei pazienti. Gli studi di contrasto con bario possono essere utilizzati solo durante la remissione e possono rivelare un'ostruzione nell'intestino tenue. Secondo D. Deitz et al. (1986), i segni ai raggi X di ostruzione di calcoli biliari si trovano in 2/3 dei pazienti. L'ecografia consente di stabilire la corretta diagnosi di ostruzione intestinale nel 68% dei casi.
Il passaggio spontaneo di calcoli biliari è raro [Klimansky IV et al., 1975], sebbene AI Korneev (1961), riferendosi ad altri autori, abbia scritto che la guarigione spontanea con ostruzione da calcoli biliari si verifica nel 44-45% dei casi.
Il trattamento dei pazienti con ostruzione da calcoli biliari dell'intestino tenue deve essere chirurgico. Di solito non è difficile stabilire la localizzazione dell'otturazione durante l'operazione: il calcolo chiude più spesso l'ileo. L'operazione dovrebbe consistere in enterotomia, rimozione della pietra e sutura dell'intestino. Un'incisione dell'intestino dovrebbe essere praticata sopra la pietra o leggermente distale da essa, su una parete invariata. In rari casi, con pronunciati cambiamenti nella parete intestinale a livello di calcoli e dubbi sulla sua vitalità, si dovrebbe ricorrere alla resezione intestinale. La maggior parte dei chirurghi non raccomanda interventi simultanei sulla cistifellea e nell'area della fistola bile-intestinale.
La mortalità dopo operazioni per ostruzione di calcoli biliari rimane alta. Secondo i dati combinati di T. Raiford (1962), era del 26,1%, secondo W. Unger (1987) - 36%. I. V. Klimansky e S. G. Shapovalyants (1975) riferiscono di 5 decessi su 8 operati. Negli ultimi anni, la mortalità postoperatoria è del 14-16% [Topchiashvili 3. A., Kaprov IB, 1984; Zubarev P.N., ecc., 1986; Lausen M. et al., 1986]. La principale causa di morte è la peritonite, che si sviluppa a seguito di interventi chirurgici ritardati. Ci siamo imbattuti nella descrizione di un caso di ostruzione intestinale ripetuta causata da calcoli biliari, in relazione al quale, 15 giorni dopo la prima operazione, il paziente ha dovuto essere operato una seconda volta. Entrambe le volte i calcoli biliari sono stati rimossi dal digiuno [Chuenkov VF, Pichugin AM, 1975].
Come motivi rari otturazione dell'intestino tenue descrivono enteroliti e calcoli renali che sono entrati nell'intestino attraverso la fistola pelvico-intestinale. In entrambi i casi si è resa necessaria una resezione dell'intestino tenue, e nel secondo paziente, al secondo stadio, anche una nefrectomia. L. Wagenknecht (1975) ha presentato 3 osservazioni di ostruzione duodenale dovuta alla sua compressione da fibrosi retroperitoneale (malattia di Ormond).
Negli ultimi anni sono state frequenti le segnalazioni di sviluppo di ostruzione ostruttiva dell'intestino tenue a causa del suo blocco da parte di fitobezoari o cibo non digerito. I figobezoari sono una massa densa costituita da fibre vegetali e semi incollati insieme. Si formano nello stomaco, poiché ciò richiede un ambiente acido. Circa l'80% dei bezoari contiene cachi acerbi [Kishkovsky A. N., 1984], ma possono anche consistere di arance, uva, pesche. Dallo stomaco, queste formazioni passano nell'intestino tenue, dove causano ostruzione.
L'otturazione con alimenti vegetali non digeriti è un po' più comune. Ciò è facilitato da una cattiva masticazione, una rapida deglutizione e l'assenza di tutto o parte dello stomaco. L'otturazione può essere causata da arance, pesche, uva, funghi, crusca, mele. Abbiamo osservato 5 pazienti con malattie simili. Uno di loro ha sviluppato un'ostruzione nell'immediato periodo postoperatorio.
Il paziente V., 65 anni, 18.02.87, è stato operato per obliterazione dell'aterosclerosi delle arterie degli arti inferiori. Prodotto allonrostetico aortobifemorale, simpatectomia sinistra. Il periodo postoperatorio è stato tranquillo, ma il 6 marzo sono comparsi lievi dolori nell'addome inferiore, che sono presto scomparsi. C'era una sedia. L'08.03 si sono ripresentati dolori più intensi, che hanno costretto il 09.03 ad effettuare una radiografia con contrasto. Allo stesso tempo, sono state trovate anse gonfie dell'intestino tenue, livelli di liquidi orizzontali, ciotole di Kloyber. Il bario ha raggiunto solo l'ileo. A questo punto, l'addome era diventato gonfio, denso, c'era un rumore di schizzi, un sintomo positivo di Shchetkin-Blumberg. Con la diagnosi di ostruzione acuta dell'intestino tenue, il paziente è stato operato. Nella cavità addominale sono state trovate anse gonfie dell'intestino tenue e versamento sieroso. Nella parte centrale dell'ileo si sentiva un sigillo che chiudeva il suo lume. Al di sotto di questa formazione, l'intestino è in uno stato collassato. È stata eseguita un'enterotomia, è stata rimossa una formazione di dimensioni 4X3 cm, costituita da resti di frutti, fibra vegetale... Dopo aver svuotato l'intestino prossimale, la sua parete viene suturata. Il decorso postoperatorio è stato senza complicazioni. Dopo l'operazione si è scoperto che la mattina del 06.03 il paziente ha mangiato diverse fette di pompelmo.
Ostruzione intestinale strozzata
Una caratteristica di questa forma di ostruzione è il coinvolgimento del mesentere dell'intestino tenue nel suo substrato morfologico. Questo meccanismo di sviluppo dell'AIO è associato all'inclusione precoce della componente ischemica, che determina in gran parte la dinamica dei cambiamenti patomorfologici e le manifestazioni cliniche della malattia.
Molto spesso, lo strangolamento intestinale si sviluppa con ernie strozzate. Abbiamo osservato 584 pazienti con violazione dell'intestino tenue. Nel 157, questa violazione era dovuta alle aderenze nella cavità addominale e nel resto dei pazienti - da ernie esterne della parete addominale (nel 182 - ernia inguinale, in 75 - femorali, 84 - ombelicali e 86 - ernie ventrali postoperatorie).
Di per sé, la violazione di un segmento dell'intestino tenue insieme al mesentere nella stragrande maggioranza dei casi crea una situazione patologica piuttosto brillante e acuta, in cui fin dall'inizio una sindrome del dolore pronunciata prende il posto di primo piano. La subitaneità della malattia e la gravità della sindrome del dolore costringono i pazienti a cercare in modo persistente un aiuto medico in una fase iniziale. Secondo i dati, nelle prime 6 ore dall'insorgenza della malattia sono stati ricoverati 236 pazienti con lesione dell'intestino tenue.
La gravità delle manifestazioni cliniche costringe anche i chirurghi in ospedale a risolvere più rapidamente il problema dell'intervento urgente, riducendo la quantità di esame diagnostico preoperatorio e riducendo la preparazione preoperatoria alle misure più necessarie. Secondo i dati, 516 di tutti i pazienti a cui è stata successivamente diagnosticata una violazione dell'intestino tenue sono stati operati nelle prime 2-4 ore dopo il ricovero. Tuttavia, è stato in questo gruppo di pazienti che è stata eseguita la stragrande maggioranza delle resezioni dell'intestino tenue. Pertanto, su 157 pazienti con violazione dell'adesivo intraperitoneale, è stata richiesta la resezione dell'intestino tenue in 112 (71,4%) e con violazione dell'intestino nelle ernie esterne della parete addominale - in 175 (40,9%).
È comprensibile una differenza così significativa nella frequenza delle resezioni dell'intestino tenue nei pazienti con intrappolamento esterno e interno. In caso di violazione nelle ernie esterne, nella maggior parte dei casi ci sono segni esterni abbastanza pronunciati e dati anamnestici caratteristici, che fin dai primi minuti dell'esame eliminano i dubbi sulla diagnosi. Con la violazione intraperitoneale, nonostante la gravità del quadro clinico, il periodo diagnostico a volte è inutilmente ritardato. In una certa misura, ciò è facilitato dalle raccomandazioni talvolta riscontrate sulla necessità di iniziare il trattamento di qualsiasi forma di AIO con misure conservative. Per quanto riguarda lo strangolamento dell'occlusione intestinale causata da un'infrazione intestinale, tali raccomandazioni sembrano inadeguate. La perdita di tempo qui può essere particolarmente dura alla fine.
Va notato che in un certo numero di casi e con ostruzione dovuta a violazione intestinale, il quadro clinico non si sviluppa così rapidamente, e quindi i pazienti si automedicano e cercano aiuto medico in ritardo. È possibile che in tali casi si parli della cosiddetta violazione fecale, quando l'ansa intestinale fissata nella "finestra" intraperitoneale viene violata solo dopo aver traboccato del suo contenuto.
Lo sviluppo dello strangolamento AIO a causa della violazione dell'intestino tenue in un'ernia esterna è più facile da riconoscere precocemente a causa della presenza di segni esterni. Tuttavia, in assenza di lamentele chiare e di un'anamnesi caratteristica, si verificano anche fastidiosi errori che comportano un ritardo nei necessari aiuti operativi.
A titolo illustrativo, presentiamo la seguente osservazione.
Il paziente B., 82 anni, è stato ricoverato in clinica il 22.10.82 g 76 ore dopo l'insorgenza della malattia in condizioni estremamente gravi. Era gravemente inibita, debole, lamentava dolori addominali. Secondo i parenti, le denunce di dolore nell'addome inferiore hanno iniziato a essere presentate dalle 19:10, allo stesso tempo si è verificato un singolo vomito. Il trattamento con rimedi casalinghi non ha dato sollievo. 20.10 visitata da un medico locale. Non c'erano segni di una malattia acuta. Antispastici prescritti, è stato consigliato di venire in clinica per un esame in 2 giorni. Tuttavia, nei giorni successivi, la condizione iniziò a peggiorare, la distensione addominale aumentò e il vomito si ripeté molte volte. Il medico dell'ambulanza chiamato ha inviato il paziente all'ospedale con una diagnosi di ostruzione intestinale acuta (?). Al ricovero in ospedale, il quadro clinico principale erano segni di grave endotossicosi, peritonite. Frequenza cardiaca 104 in 1 min, fibrillazione atriale, pressione sanguigna 60/40 mm Hg. Arte. Il numero di leucociti è 5,6-10 9 / l. La temperatura corporea è normale.
All'esame, l'addome è moderatamente gonfio, la timpanite è determinata su tutta la sua superficie. Tensione protettiva dei muscoli addominali in tutti i reparti. Il sintomo di Shchetkin-Blenberg è chiaramente espresso. Non c'erano rumori intestinali. In considerazione dell'evidente quadro clinico di peritonite diffusa e delle indubbie indicazioni per un'operazione urgente, non è stato effettuato un ulteriore esame del paziente al fine di stabilire una diagnosi eziologica. Dopo aver eseguito un ECG, un esame da parte di un terapista e una breve preparazione preoperatoria, il paziente è stato portato in sala operatoria 1 ora e 30 minuti dopo il ricovero. L'operazione ha rivelato violazione parietale dell'intestino tenue in un'ernia femorale destra, peritonite purulenta diffusa. L'intestino tenue è stato asportato di 2,5 m con anastomosi da lato a lato. Dopo l'operazione, si è unita una polmonite bilaterale confluente, che ha causato la morte il 24.10.
In questo caso, la vecchiaia e la vaghezza delle manifestazioni cliniche della malattia hanno causato un errore diagnostico, che ha comportato un errore tattico e un ricovero tardivo. In relazione a tale osservazione, va ricordata ancora una volta la necessità di un attento e mirato esame delle tipiche sedi di uscita delle ernie della parete addominale, la cui lesione, specie nelle persone anziane e senili, può non essere accompagnata da manifestazioni cliniche tipiche. È ancora più fastidioso quando tali errori diagnostici vengono commessi in un ospedale.
Un'altra forma di ernia esterna, in cui l'intrappolamento dell'intestino e la associata ostruzione acuta del piccolo intestino presentano significative difficoltà diagnostiche e tattiche, sono le estese ernie ventrali postoperatorie. La presenza di tali ernie spesso scoraggia i chirurghi dagli interventi programmati a causa della complessità della loro eliminazione radicale e dell'apparente sicurezza in relazione alla violazione. Una tale parvenza di sicurezza è creata dalla vastità del difetto generale nella parete addominale. Tuttavia, la presenza di diverse camere nell'ernia, l'assenza di un sacco erniario chiaramente definito rappresentano una minaccia di fissazione e persino la violazione di un'ansa intestinale separata in una di queste camere. Allo stesso tempo, per tutto il resto della lunghezza, la protrusione erniaria mantiene la sua morbidezza, flessibilità e si inserisce relativamente facilmente nella cavità addominale. Questo benessere ingannevole è una causa comune di errori nel riconoscimento dell'AIO a causa di estese ernie ventrali.
Di particolare interesse sono le ernie congenite con fissazione di anse intestinali nelle sacche e nelle tasche del peritoneo. In questi casi, l'infrazione procede secondo il tipo di ostruzione da strangolamento con quadro clinico pronunciato. Sono stati osservati 9 di questi pazienti. Due di queste osservazioni sono degne di nota.
Un'osservazione si riferisce a forma rara ernie paraduodenali peritoneali posteriori, descritte per la prima volta nel 1857 da W. Treitz e poi da lui prese il nome. La principale manifestazione clinica di tali ernie è lo sviluppo di AIO con violazione di varie parti dell'intestino nell'orifizio erniario. Le ernie paraduodenali (ernie di Treitz) sono spesso associate ad altre anomalie dello sviluppo e si manifestano più spesso nei giovani (fino a 25 anni). I dati anamnestici in questi pazienti sono caratteristici: rinvio ripetuto agli ospedali chirurgici per " Addome appuntito", Disturbi a lungo termine e vari della funzione intestinale [Andreev AL et al., 1970; Agorazov A.A., 1975; Borukhovsky A. Sh., 1975; Dzagoev N. G., 1975, ecc.]. In tutti i casi presentati dagli autori, l'intestino tenue è stato violato nell'orifizio erniario. Il trattamento consisteva nella dissezione dell'anello di contenimento, nel rilascio dell'intestino trattenuto e nella sutura dell'orifizio erniario. Il volume di resezione dell'intestino tenue dipendeva dalla gravità e dall'estensione della sua lesione ischemica. Gli autori richiamano l'attenzione su un'attenta revisione della cavità addominale prima della sutura per escludere altre anomalie.
Ecco un'osservazione.
Il paziente M., 52 anni, è stato ricoverato d'urgenza il 6.04.84., 3 ore dopo l'inizio della malattia, con denunce di dolore nella regione lombare sinistra, irradiato all'inguine, minzione frequente. Non ci sono precedenti di malattie dell'apparato digerente e del sistema urinario.
Le condizioni del paziente sono moderate. Ha preso una posizione forzata sul lato sinistro. La pelle è pallida, i linfonodi non sono ingranditi. Polso 80 in 1 min, pressione sanguigna 120/70 mm Hg. Arte. All'auscultazione, i suoni cardiaci sono chiari, ritmici, respirando vescicolare nei polmoni. Lingua secca. L'addome era della forma corretta, partecipava all'atto della respirazione ed era morbido alla palpazione. Nella sua metà superiore, a sinistra, era palpabile una formazione dolente, denso-elastica, non spostabile. Un lieve sintomo Shetkin-Blumberg è stato notato sopra il tumore. Il fegato e la milza non sono ingranditi. Quando si tocca la regione lombare a sinistra, dolore moderato. Diagnosi: volvolo del colon sigmoideo (?).
Una lapartomia della linea mediana superiore è stata eseguita in anestesia endotracheale. Nella cavità addominale è stata trovata una piccola quantità di versamento sieroso. Nella metà sinistra dell'addome è stato trovato un tumore, attraverso la parete traslucida di cui erano visibili le anse dell'intestino tenue. Sul lato mediale del tumore, adiacente alla colonna vertebrale, è stata trovata un'apertura in cui erano compromessi la parte iniziale del digiuno e l'ansa ileale, a 50 cm dalla valvola ileocecale. Un dito difficilmente può entrare nel buco. Non ci sono vasi sul bordo anteriore dell'anello di contenimento. Mi è stata diagnosticata un'ernia paraduodenale strozzata. L'anello pizzicante è stato tagliato, l'intestino è stato rimosso dal sacco erniario, che è stato asportato. L'area trattenuta dell'ileo è cianotica, con debole pulsazione dei vasi. 60 ml di soluzione tiepida di novocaina allo 0,25% sono stati introdotti nel mesentere dell'intestino. L'angiotensometria visiva ha mostrato che il flusso sanguigno intestinale intramurale era adeguato. La revisione della cavità addominale non ha rivelato alterazioni patologiche in altri organi. La parete addominale è suturata strettamente a strati.
Il periodo postoperatorio è stato tranquillo. Il paziente è stato dimesso 15 giorni dopo l'operazione. Esaminato dopo 6 mesi. Nessun reclamo.
Un'altra osservazione riguarda le ernie mesenterico-parietali (mesenterico-parietali), descritte per la prima volta da HW Waldeyer nel 1874. Solitamente, il sacco erniario è una tasca nel peritoneo, formata alla base del mesentere dell'intestino tenue direttamente sotto il mesenterico superiore arteria. Nell'osservazione clinica, una tasca simile si è formata all'origine dell'arteria mesenterica inferiore.
Il paziente S., 25 anni, è stato ricoverato in clinica il 01/12/1978 con diagnosi di ulcera gastrica perforata. Le condizioni del paziente sono moderate. Gemiti dal dolore addominale. La pelle è pallida. I linfonodi non sono ingranditi. Polso 92 in 1 min, ritmico. All'auscultazione dei polmoni, respirazione vescicolare. La lingua è umida. L'addome era della forma corretta, teso, non partecipava all'atto della respirazione. Alla palpazione dell'addome, c'era un forte dolore nella parte superiore e nella metà sinistra. Qui è stato determinato il sintomo di Shchetkin-Blumberg. Non si udivano rumori peristaltici. Con le percussioni, l'ottusità epatica è preservata. La temperatura corporea è 36,7 ° C. Il numero di leucociti nel sangue è 10,8-10 9 / l. Diagnosi di peritonite diffusa.
È stata eseguita una lapartomia sulla linea mediana superiore. Non c'è versamento nella cavità addominale. Le anse dell'intestino tenue sono state trovate nel sacco formato dal duplicato del peritoneo nella regione della radice del mesentere a sinistra della colonna vertebrale. L'arteria mesenterica inferiore correva lungo il bordo del sacco peritoneale. Strinse la porzione di ileo che emergeva dal sacco erniario. La porzione avascolare del sacco erniario è stata asportata. Attraverso questa finestra, il contenuto del sacco erniario viene portato nella cavità addominale. L'intestino tenue è moderatamente gonfio. L'arteria mesenterica inferiore è stata lanciata attraverso l'ileo terminale. L'intestino e il mesentere sono stati sezionati, l'arteria è stata spostata dietro l'intestino alla parete posteriore della cavità addominale e fissata al peritoneo parietale. La continuità intestinale è stata ripristinata mediante anastomosi end-to-end. La parete addominale è suturata strettamente a strati. Diagnosi postoperatoria: ernia mesenterico-parietale sinistra.
Il periodo postoperatorio è stato tranquillo. Il paziente è stato dimesso 10 giorni dopo l'operazione. Esaminato dopo 3 mesi. Nessun reclamo. Lavora nella sua specialità.
Pertanto, nei pazienti con ostruzione da strangolamento dell'intestino tenue, gravi violazioni omeostasi. Ciò è facilitato dal rapido sviluppo di necrosi intestinale ed endotossicosi. A questo proposito, nel periodo postoperatorio sono necessarie un'adeguata terapia infusionale, disintossicazione del corpo e terapia antibiotica.
Trattamento di pazienti con ostruzione intestinale nel periodo postoperatorio
Mantenimento periodo postoperatorio deve essere considerato come la continuazione di un unico programma di misure terapeutiche iniziato durante la preparazione preoperatoria e l'operazione stessa. Con qualche convenzione, nel complesso delle misure terapeutiche del periodo postoperatorio, si possono distinguere direzioni separate. Va tenuto presente che molte attività specifiche svolgono i compiti non di una, ma di diverse patogeneticamente giustificate aree di trattamento.
Il ripristino dell'ambiente interno del corpo è di particolare importanza. Il problema è risolto da una terapia infusionale adeguata e razionalmente programmata. L'ipoidratazione dei tessuti appare già nelle fasi relativamente precoci dell'insorgenza dell'ostruzione e nella fase avanzata del progresso, quando si sviluppa la fase tossica e terminale della peritonite diffusa, l'ipoidratazione cattura il settore cellulare e la perdita di liquido intracellulare raggiunge 12-15 % o più [Bely V. Ya., 1985]. È del tutto naturale che senza eliminare l'ipoidratazione cellulare, cioè senza ripristinare l'ambiente di base in cui avvengono tutti i processi vegetativi, non si può contare sulla correzione dei disturbi metabolici. A questo proposito, l'introduzione di grandi quantità di soluzioni poliioniche a bassa concentrazione (isotoniche e ipotoniche) (fino a 100-150 ml per 1 kg di peso corporeo) determina in gran parte il contenuto e il volume della terapia infusionale il 1 ° giorno del postoperatorio periodo. L'eliminazione dell'ipoidratazione cellulare deve essere costantemente abbinata al reintegro del BCC, al ripristino dei rapporti acqua-elettrolita, colloide-osmotico e acido-base. Ciò è ottenuto mediante l'uso razionale dell'emodiluizione controllata con l'uso di soluzioni poliioniche colloidali, soluzione di glucosio al 5%. Naturalmente, quando si elabora un programma individuale di terapia infusionale, è necessario tenere conto delle caratteristiche del paziente: la sua età, la presenza e la natura delle malattie concomitanti. In un ospedale chirurgico dotato di un moderno laboratorio espresso, un programma di terapia infusionale individuale può essere prontamente corretto in base ai cambiamenti dei principali indicatori. L'uso di formule per calcolare il volume del fluido iniettato, la velocità di infusione (il numero di gocce al minuto), la composizione degli elettroliti [Dederer Yu. M., 1971] consente di ottenere solo dati approssimativi e non sostituisce il correzione della terapia infusionale, tenendo conto delle informazioni di laboratorio.
La necessità di eliminare l'ipossia tissutale nel periodo postoperatorio appare in pazienti con forme avanzate di ostruzione intestinale acuta. Di grande importanza a questo proposito è la normalizzazione della funzione della respirazione esterna, dell'emodinamica centrale e periferica. Se necessario, viene utilizzata una ventilazione meccanica prolungata sotto lo stretto controllo della CBS del sangue e dei parametri emodinamici. Il rifornimento del BCC, l'uso di farmaci cardiotonici e un miglioramento delle proprietà reologiche del sangue durante la terapia infusionale forniscono un'adeguata partecipazione del fattore emodinamico all'eliminazione dell'ipossia tissutale.
L'eliminazione della tossiemia è facilitata dalla terapia infusionale con l'uso di soluzioni di glucosio, plasma nativo, albumina e l'emodiluizione stessa. Tuttavia, negli ultimi anni, i metodi di assorbimento di disintossicazione del corpo stanno diventando sempre più diffusi nel trattamento dei farmaci endotossici chirurgici [Lopukhin Yu. M. et al., 1977; Kochnev OS, 1984; Lopukhin Yu.M., Molodenkov M.N., 1985, ecc.]. Questi includono emoassorbimento, linfoassorbimento ed enterosorbimento.
Ostruzione intestinale acuta, in particolare la sua fase avanzata, quando si aggiunge una peritonite diffusa - un processo difficile accompagnato da un massiccio catabolismo. A questo proposito, senza reintegrare le risorse plastiche ed energetiche, è impossibile contare sulle dinamiche positive della malattia. Le caratteristiche del processo escludono l'inclusione attiva della nutrizione enterale in una fase iniziale del periodo postoperatorio. Pertanto, subito dopo azione urgente per correggere l'ambiente interno del corpo, è necessario eseguire la nutrizione parenterale. In questo caso il contenuto calorico è fornito principalmente da soluzioni concentrate (20-30%) di glucosio con un'adeguata aggiunta di insulina. Se possibile, fino a 1/3 del fabbisogno energetico viene reintegrato mediante l'introduzione di emulsioni di grasso al 20% (intralipide, lipofundina). Il fabbisogno plastico dell'organismo viene soddisfatto con l'introduzione di idrolizzati proteici e soluzioni di aminoacidi. In media, i pazienti dovrebbero ricevere almeno 2500-3000 kcal al giorno.
Sembra promettente studiare le possibilità di una nutrizione enterale precoce utilizzando diete elementari e preparati enzimatici anche dopo interventi eseguiti in condizioni di peritonite, ma questo aspetto è in fase di studio. Inoltre, è necessario un costante monitoraggio attento dello stato del sistema cardiovascolare, della funzione della respirazione esterna, dello stato del fegato, del sistema escretore, del ripristino dell'attività funzionale dell'intestino. A questo proposito, se necessario, viene effettuata la stimolazione farmacologica della diuresi sullo sfondo di un adeguato rifornimento del BCC, vengono utilizzati farmaci cardiotropici, viene disinfettato l'albero tracheobronchiale, ossigenoterapia, ecc.
Recupero attività motoria l'intestino nei pazienti operati per AIO è oggetto di particolare cura nel periodo postoperatorio. Questo problema viene risolto in modo complesso, iniziando con la decompressione dell'intestino durante l'operazione e nei primi giorni successivi, quindi eliminando l'ipertonia simpatica con blocco neridurale prolungato (trimecaina), nonché utilizzando farmaci simpaticolitici o parasimpaticomimetici (pituitrina , proserina) in combinazione con somministrazione endovenosa soluzione ipertonica di cloruro di sodio al 10%, microclisteri terapeutici, utilizzando metodi di riflessoterapia (impacco, stimolazione elettrica, magnetofori, ecc.). Allo stesso tempo, il ripristino dell'attività funzionale dell'intestino è un compito specifico, che viene risolto in modi diversi nei pazienti con varie forme di AIO.
La terapia antibiotica nel trattamento dell'AIO dovrebbe essere preventiva e completa. Questi requisiti iniziano a realizzarsi attraverso la somministrazione parenterale di antibiotici ad ampio spettro prima e durante l'intervento. Nel periodo postoperatorio, gli antibiotici vengono somministrati, di regola, in due modi: parenterale e topico, intraperitoneale. Quest'ultimo è particolarmente necessario se l'operazione viene eseguita in condizioni di peritonite diffusa. In questo caso, gli antibiotici vengono aggiunti alla soluzione di dialisi con flusso, ma soprattutto con irrigazione frazionata della cavità addominale. Di solito, il 1 ° o il 2 ° giorno del periodo postoperatorio, a scopo di irrigazione, vengono iniettati fino a 1,5 litri di soluzione isotonica di cloruro di sodio con l'aggiunta di 1,5-2 g di kanamicina attraverso un tubo perforato di 3-4 mm di diametro . In futuro, entro 2-3 giorni produrre l'introduzione frazionata attraverso il tubo a 50-100 ml di soluzione allo 0,25% di novocaina con 1-2 g di kanamicina o seporina 2-3 volte al giorno.
La tecnica dell'uso intraperitoneale di antibiotici durante il flusso o l'irrigazione frazionata, quando volumi significativamente grandi (fino a 4-8 litri o più) di soluzioni vengono fatti passare attraverso la cavità addominale, è leggermente diversa nelle raccomandazioni dei singoli autori [Deryabin IP, Lizanets MK, 1973; Kochnev OS, 1984], ma la dose giornaliera totale dei farmaci, di regola, rimane e corrisponde alla media terapeutica o submassimale (a seconda dell'antibiotico utilizzato).
La somministrazione intraperitoneale di antibiotici deve essere associata al loro uso parenterale (endovenoso o intramuscolare). Quando si sceglie una combinazione di antibiotici, sono guidati dalla loro compatibilità e dai risultati della determinazione della sensibilità della microflora. Nel caso di un decorso postoperatorio sfavorevole e protratto, di solito si verifica un cambiamento nella microflora dominante, durante la quale gli anaerobi non clostridi occupano una posizione di primo piano. A questo proposito, la terapia complessa dovrebbe prevedere l'uso di farmaci con un'elevata attività speciale contro questi tipi di microrganismi. Tali agenti possono essere antibiotici (clindomicina, cloramfenicolo succinato) o farmaci metranidazolo (flagil, trichopolum).
Negli ultimi anni si è diffuso l'uso di antibiotici per somministrazione intra-aortica [Radzivil GG, ecc., 1983; Petrov V.P., ecc., 1983; Lytkin MP, Popov Yu.A., 1984; Popov Yu. A., 1986, ecc.]. Allo stesso tempo, è razionale combinare la terapia antibatterica con l'uso di farmaci vasoattivi e che migliorano la reologia del sangue (trental, komplamin, reopoliglucina).
Le misure che sopprimono l'origine infettiva includono anche l'effetto sullo stato immunitario. Nel grave periodo postoperatorio, l'immunoterapia passiva specifica e aspecifica è di particolare importanza: l'introduzione di plasma iperimmune antistafilococco [Kanshin NN et al., 1981], massa leucocitaria e piastrinica, citrato fresco o sangue appena eparinizzato, gammaglobuline.
Tutte le direzioni indicate dell'effetto terapeutico caratterizzano solo lo schema generale, che è soggetto a correzione e chiarimento individuali nel trattamento di ciascun paziente.
Fattori di rischio nel trattamento dell'ostruzione intestinale acuta. indicazioni per il trattamento chirurgico
Discutendo le disposizioni generali nel trattamento dell'AIO, è necessario, prima di tutto, notare la diretta dipendenza dei risultati dalla tempistica dell'erogazione delle prestazioni mediche. Questa condizione è accentuata da tutti gli autori [Dederer Yu. M., 1971; Segnale 3. M., 1972; Pods V.I., Lutsevich E.V., 1976; Filin V.I., Elkin MA, 1978; Kutushev F.X. et al., 1984; Wangensteen O., 1978, e altri], la sua affidabilità non è in dubbio e, allo stesso tempo, l'ospedalizzazione tardiva dei pazienti come una delle ragioni principali per risultati insoddisfacenti del trattamento rimane importante.
Secondo i dati, su 829 pazienti ricoverati in ospedale e successivamente operati per ostruzione intestinale meccanica acuta, 254 (30,6%) sono stati ricoverati dopo 24 ore dall'insorgenza della malattia, e di questi 153 (18,4%) - successivamente di 48 ore Insieme alle carenze nella promozione della conoscenza medica tra la popolazione e alle oggettive difficoltà di diagnosi dell'ostruzione intestinale in fase preospedaliera, la ragione del ricovero tardivo dei pazienti è la mancanza di vigilanza da parte degli operatori sanitari riguardo alla diagnosi di AIO. Secondo i nostri dati, il 13,8% dei pazienti ricoverati in ospedale per ostruzione intestinale acuta non è stato inviato al ricovero durante la prima visita per cure mediche; 215 degli 829 pazienti (25,1%), nei quali la diagnosi di ostruzione è stata stabilita in ospedale, sono stati ricoverati in Pronto Soccorso con altre diagnosi (anche terapeutiche).
Un'altra situazione indica i difetti esistenti nel lavoro del collegamento preospedaliero. Di 829 pazienti con AIO meccanico, 425 presentavano ostruzione dovuta a ernie addominali strozzate. Ciò significa che in quasi la metà dei pazienti, lo sviluppo della forma più formidabile di ostruzione da strangolamento avrebbe potuto essere impedito da un'operazione preventiva pianificata. È allarmante che in 260 pazienti in questo gruppo, l'ernia superi i cinque anni e in 196 (46,1%) dieci anni. Durante questo periodo, molti di loro si sono trasferiti nella fascia di età più avanzata, hanno ripetutamente cercato assistenza medica in varie occasioni e non hanno ricevuto raccomandazioni persistenti dai medici sull'eliminazione dell'ernia. Dai dati presentati risulta che vi sono tre disposizioni che devono essere chiaramente identificate.
In primo luogo, devono essere preventivamente eliminate ernie, anomalie congenite, anomalie dello sviluppo o altre circostanze che determinano il pericolo di sviluppare forme gravi di ostruzione intestinale meccanica. chirurgicamente, e se ciò non è possibile, i pazienti di questo gruppo devono osservare speciali disposizioni preventive riguardanti la dieta, l'attività fisica, ecc.
In secondo luogo, la necessità di cure mediche precoci dovrebbe essere promossa più attivamente quando compaiono i primi sintomi che fanno sospettare l'AIO.
In terzo luogo, la presenza solo del sospetto di ostruzione intestinale acuta è la base per il ricovero urgente del paziente in un ospedale chirurgico. La diagnostica differenziale, anche per un tempo limitato nella fase preospedaliera, in questo caso è inaccettabile.
Quando un tale paziente viene ricoverato al pronto soccorso di un ospedale chirurgico, prima di tutto, il stato generale lui e, sulla base di questa valutazione, immediatamente insieme al processo diagnostico, iniziano ad attuare misure terapeutiche.
Vorrei sottolineare in particolare che stiamo parlando della necessità di un tempestivo inserimento di misure terapeutiche volte principalmente a correggere lo stato generale del paziente. Questo requisito non può essere equiparato alle raccomandazioni talvolta riscontrate per iniziare il trattamento di tutte le forme di ostruzione intestinale con misure conservative e solo se queste ultime sono inefficaci entro 3-4 ore per sollevare la questione del trattamento chirurgico. Basato sul concetto della genesi vascolare dei disturbi nelle forme gravi di AIO, questo approccio dovrebbe essere considerato fondamentalmente illegale. L'instaurarsi di un'ostruzione intestinale meccanica, in particolare la sua forma di strangolamento, richiede un'operazione urgente, che deve essere preceduta da una preparazione intensiva a breve termine. Ciò significa che nella stragrande maggioranza dei casi, un ritardo nell'operazione è giustificato solo se vi sono ragionevoli dubbi sulla diagnosi di ostruzione intestinale acuta in generale, o se vi sono dubbi sulla sua natura meccanica. Questa è la posizione di principio. Tuttavia, la formulazione di principio della questione non esclude situazioni in cui la decisione sull'operazione sia di notevole complessità e richieda una disciplina non standard, approccio individuale.
Una delle situazioni più difficili in questo senso è la riadesione AIO. Non è raro incontrare pazienti che hanno già subito diversi interventi per ostruzione adesiva. Cicatrici multiple sulla parete addominale anteriore consentono di prevedere difficoltà significative durante l'intervento associate al pericolo di danni alle anse intestinali eccessivamente allungate fissate dal processo adesivo. Inoltre, anche un esito positivo di un intervento traumatico complesso non libera il paziente dalla minaccia dello sviluppo di un'ostruzione adesiva ripetuta in futuro. Tuttavia, la complessità tecnica dell'intervento non può essere una controindicazione ad esso in caso di pericolo di vita. La particolarità della situazione è diversa. L'esistenza prolungata del processo adesivo nella cavità addominale crea costantemente una minaccia di ostruzione, ma la sua stessa presenza è una risposta al sovraccarico funzionale dell'intestino, che è limitato nella sua attività motoria. Pertanto, lo sviluppo di AOI è qui di genesi mista. Un fattore funzionale e dinamico gioca un ruolo significativo in esso. Da qui la legittimità del trattamento intensivo volto all'eliminazione di questo fattore. Per questi scopi, è prima di tutto necessario svuotare le parti prossimali del tratto gastrointestinale. A volte già uno di questi eventi è sufficiente per eliminare l'iperestensione delle anse intestinali al di sopra del livello dell'ostacolo principale, eliminare i disturbi del microcircolo e ripristinare tono muscolare parete intestinale. Tuttavia, effettuando misure terapeutiche conservative in una tale situazione, è necessario monitorare costantemente le condizioni generali del paziente. In assenza dell'effetto della terapia, così come in caso di segni di endotossicosi crescente, il ritardo con l'ausilio chirurgico è inaccettabile.
Un'altra situazione in cui, nonostante la presenza di ostruzione intestinale meccanica, è lecito iniziare con misure conservative, si crea con lo sviluppo di una bassa AIO del colon negli anziani. Tale ostruzione, oltre al cancro, può essere causata da coprostasi o volvolo incompleto del sigma allungato. In questi casi, l'ostruzione può spesso essere risolta con manipolazioni terapeutiche attente e metodicamente eseguite con competenza, compreso lo svuotamento digitale dell'ampolla rettale da calcoli fecali, olio, pulizia e talvolta clisteri di sifone. L'attuazione di tali misure deve essere commisurata alla causa specifica dell'ostruzione e alla funzionalità di riserva del paziente.
Non c'è dubbio sulla legittimità di misure conservative persistenti per la natura dinamica primaria dell'ostruzione intestinale. Ma anche in questo caso la terapia conservativa ha i suoi limiti. Se il trattamento persistente con blocco epidurale prolungato, farmaci gangliolitici e parasimpaticomimetici, la decompressione del tratto digestivo superiore non ha successo per 2-3 giorni, è necessario stabilire indicazioni per un intervento chirurgico con l'obiettivo di drenaggio passivo e decompressione del tubo intestinale. Diversamente, il fattore vascolare, che si include e aumenta progressivamente di intensità, può portare a profonde modificazioni della parete intestinale e allo sviluppo di peritonite.
Pertanto, le indicazioni per il trattamento chirurgico dell'AIO sono differenziate, a seconda della forma dell'ostruzione e dei tempi del suo sviluppo. Data la meccanicità dell'AIC, queste indicazioni, di regola, sono urgenti e vitali.
Ostruzione acuta e funzione endocrina del sistema apudico intestinale
Questo problema della patogenesi dell'ostruzione intestinale acuta è il meno studiato. Tuttavia, l'attenzione allo studio del sistema APUD diffuso dell'intestino tenue negli ultimi anni è così grande che sarebbe probabilmente inopportuno ignorare la discussione sui possibili aspetti della sua partecipazione al concetto patogenetico generale di ostruzione intestinale.
La funzione endocrina dell'intestino tenue è svolta da cellule localizzate diffusamente nella mucosa, che secernono peptidi biologicamente attivi nel flusso sanguigno, che sono coinvolti nella regolazione dell'interazione di varie parti del tratto gastrointestinale e possono influenzare altri processi vitali di il corpo. Queste cellule sono solitamente combinate nel cosiddetto sistema APUD, che ha preso il nome da breve definizione l'origine dei processi biochimici in essi (Contenuto di ammine, Precustor Uptake, Decarbossilazione): assimilazione e decarbossilazione dei precursori delle ammine biogene. Nell'intestino tenue, i più studiati di questo gruppo sono gli enterocromaffinociti, vari tipi dei quali secernono serotonina e motilina, che sono coinvolti nella regolazione dell'attività motoria intestinale e dell'emocircolazione periferica.
La serotonina (sostanza P), secreta dagli enterocromaffinociti, diffusamente localizzata in tutto l'intestino tenue, ha un effetto ormonale complesso e multiforme, ma la partecipazione della serotonina alla funzione motoria dell'intestino è di particolare importanza in relazione al problema qui discusso. L'interruzione dell'adeguata secrezione di serotonina sotto l'influenza dell'ipossia circolatoria e la sua perdita dal letto capillare nel processo di aumento della filtrazione sono una delle ragioni dell'inibizione dell'attività motoria e della paresi intestinale nelle forme avanzate di ostruzione intestinale.
Una diminuzione della produzione attiva di motilina, un altro peptide regolatorio secreto dagli enterocromaffinociti nel duodeno e nel digiuno prossimale, può essere ugualmente significativa per i disturbi della funzione motoria intestinale. Stimola la MMK. È abbastanza logico aspettarsi l'inibizione di questo tipo di attività con una diminuzione della secrezione di motilina a causa del trabocco e dell'ipossia circolatoria dell'intestino prossimale.
Un meccanismo d'azione alquanto diverso nello sviluppo dell'ostruzione intestinale acuta nella neurotensina secreta da specifiche N-cellule dell'ileo. Si tratta di cellule molto sensibili in grado di aumentare rapidamente l'attività secretoria in risposta ad un aumento del riempimento dell'intestino prossimale. Un aumento della concentrazione di neurotensina nel sangue provoca una contrazione della muscolatura liscia intestinale, vasodilatazione con ipotensione periferica. Gli attacchi della sindrome da dumping sono attualmente associati all'azione di questo ormone. È possibile che la neurotensina, insieme alla stimolazione neurocrina riflessa, provochi un aumento dell'attività peristaltica al di sopra e talvolta al di sotto del livello dell'ostacolo nelle prime fasi dell'ostruzione intestinale.
La partecipazione di altri ormoni intestinali (secretina, colecistochinina, enteroglucagone, ecc.) nella patogenesi del complesso disturbi funzionali accompagnando lo sviluppo dell'ostruzione intestinale acuta.
L'ostruzione è un disturbo molto grave che è associato a gravi disturbi del tratto gastrointestinale, quando il movimento del contenuto intestinale è disturbato. Tale malattia si verifica in persone di età diverse, sia nei bambini che negli adulti.
Forme di ostruzione
A seconda delle cause dell'evento, si formano vari tipi di ostruzione: acuta o cronica.
Per quanto riguarda l'ostruzione acuta, solo l'intervento chirurgico può aiutare qui. L'ostruzione acuta è accompagnata dalla comparsa di un tumore (benigno o maligno), che blocca il lume intestinale, impedendo così il movimento delle feci.

La causa dell'ostruzione acuta può essere il volvolo intestinale. Tali casi sono accompagnati da crampi dolorosi acuti nell'addome, gonfiore improvviso, assenza di feci per più di 3 giorni. La mancata consultazione di un medico in tempo può portare alla morte.
Ma con l'ostruzione cronica, il trattamento è possibile, poiché qui l'ostruzione intestinale è parziale, non è richiesto alcun intervento chirurgico. Di norma, la malattia cronica è accompagnata da stitichezza. Ma non puoi nemmeno scherzare con queste cose, perché la stitichezza "ordinaria" può dare gravi complicazioni.
In ogni caso, se hai problemi con l'intestino, non puoi rimandare la visita dal medico. Solo un medico sarà in grado di capire che tipo di problemi abbiamo e come possiamo affrontarli.
Cause dell'evento
La formazione di ostruzione intestinale nell'uomo può essere dovuta a vari motivi. Ecco alcuni di loro.
- Vari tipi di neoplasie e aderenze nella cavità intestinale.
- La causa della malattia può essere pieghe e tasche aggiuntive che si sono formate nel peritoneo, così come ernie che si sono formate sulle pareti intestinali.
- Il colon sigmoideo, che subisce trasformazioni con l'età, può anche causare ostruzione intestinale.
- Uno dei motivi per l'interruzione dell'intestino può essere una violazione della motilità, che si verifica, di regola, con un brusco cambiamento nella dieta. Ad esempio, dopo un digiuno prolungato, è necessario passare a una dieta normale con molta attenzione e gradualmente. In caso di violazione dei requisiti obbligatori nell'assunzione di cibo, ad esempio mangiandolo in grandi quantità, è possibile la formazione di ostruzione intestinale.
- Anche la pulizia dell'intestino con un clistere può causare una violazione. In genere, le persone in sovrappeso soffrono di tali problemi, che credono che la pulizia dell'intestino aiuti a perdere peso.
- I neonati possono manifestare ostruzione a causa del trasferimento inappropriato del neonato dall'allattamento al seno a una dieta normale.
- L'insorgenza di disturbi intestinali è facilitata da danni meccanici causati da traumi chirurgici, peritoniti e vari disturbi metabolici.
- La causa della disfunzione intestinale può essere uno stile di vita passivo di una persona che conduce un'attività sedentaria.
Sintomi che determinano l'ostruzione intestinale
- L'inizio del dolore addominale, spesso di natura crampiforme, che aumenta di forza.
- L'inizio di nausea e vomito, che possono avere un odore fecale.
- Costipazione, gonfiore.
- Diminuzione della pressione sanguigna, aumento della frequenza cardiaca, lingua secca, aumento della temperatura corporea.
Rimedi popolari nel trattamento dei problemi associati al tratto gastrointestinale
È impossibile trattare da soli la funzione intestinale disturbata. L'automedicazione porta a conseguenze irreversibili. Pertanto, ricorrendo al trattamento con metodi popolari, è comunque necessario visitare un medico.
La malattia cronica causata da un'ostruzione intestinale parziale di solito comporta la lotta alla stitichezza. Ciò significa che è necessario organizzare il buon funzionamento dell'intestino, che impedirebbe la congestione fecale.
Come misura preventiva, l'alimentazione umana dovrebbe essere modificata. Si consiglia di mangiare verdura, frutta e cibi contenenti fibre, che promuovono un facile movimento intestinale.

Inoltre, prima di andare a letto, devi bere una tazza da tè di kefir con l'aggiunta di un cucchiaio di miele o olio vegetale. Al mattino, si consiglia di bere un bicchiere d'acqua, che normalizza il lavoro del tratto gastrointestinale.
Ricette popolari nel trattamento della stitichezza
- Uvetta, albicocche secche, prugne, fichi, miele assumere in egual misura. Tutti gli ingredienti vengono lavati bene, tritati in un tritacarne, mescolati. Devi prendere una tale miscela ai sensi dell'art. cucchiaio al mattino a stomaco vuoto.

- Fresco (snocciolato) prugne alluvione acqua e far bollire per 1 ora in rapporto 1:2. Dopo di che, aggiungere caldo al brodo acqua fino a 1 litro. Non appena il brodo bolle, viene immediatamente rimosso dal fuoco. Devi prenderlo mezzo bicchiere prima dei pasti.

- Lavato e schiacciato olivello spinoso versare bollito freddo acqua, mescolare e filtrare, strizzando bene la torta. Il succo risultante viene preso solo al mattino, 100 grammi. Il succo di olivello spinoso non solo indebolisce, guarisce, ma allevia anche l'infiammazione.

- Pulito e squallido olivello spinoso spremere, separare dalla torta e lasciare in un luogo buio per 24 ore. Durante questo tempo, l'olio viene separato dalla massa e rimane in superficie. Viene raccolto con un cucchiaio in una ciotola separata. Accettato olio di olivello spinoso prima dei pasti, 30 minuti, un cucchiaino pieno tre volte al giorno. L'olio, come il succo, indebolisce, allevia l'infiammazione e ripristina i tessuti.
- Crusca(2 cucchiai. L.) Far bollire acqua(200 g.) 10 min. Aggiungere al brodo raffreddato miele... Si assume al mattino o alla sera 1 volta al giorno.
- Mangia una piccola porzione ogni giorno. porridge di zucca con aggiunta di miele. Il porridge rilassa, allevia gli spasmi.
- Zucca al forno a pezzetti. Mangiano un po' con il miele.

- Bollito barbabietole grattugiato, aggiungere olio vegetale e miele a piacere, mescolare. Mangia 2 cucchiai al mattino e alla sera, innaffiati con il freddo acqua(100 gr.).

- Barbabietola situato in acqua(1:10), portare a bollore e lasciar riposare per 3-4 ore. Aggiungere all'infuso filtrato lievito e zucchero(1:30), chiudere il coperchio e lasciare agire per 24 ore Bere senza restrizioni.
- Finocchio(3 gr.) Insistere in acqua bollente(200 gr.) Per mezz'ora. Bevi mezza tazza dopo esserti svegliato e prima di andare a letto. Il brodo normalizza la motilità intestinale.
- Bollito latte(100 gr.) Raffreddato a 37 gradi e aggiunto ad esso Burro(20 gr.). Il prodotto risultante viene utilizzato come clistere poco prima di coricarsi. Puoi mettere un clistere per non più di 3 giorni consecutivi.
- Prima di coricarsi si consiglia di fare un infuso di un cucchiaino semi di lino allagato acqua bollente(200 gr.) E infuso per circa 20 minuti.

- corteccia di olivello spinoso rovesciare acqua bollente(500 gr.) E far bollire per mezz'ora. Filtrare e bere 1 cucchiaio fino a 6 volte al giorno.
- Tritato salvia(50 gr.), sassifraga coscia(100 gr.), Erba arnica(75 gr.) Da miscelare accuratamente. Un cucchiaio e mezzo della miscela viene insistito in un thermos per 12 ore, dopo aver versato un bicchiere di acqua bollente.
- schiacciato erica, motherwort ed erica secca, mescolare. Collezione (2 cucchiai. L.) Versare acqua bollente(400 gr.) E insistere in un thermos per un giorno.
- Erba ortica, motherwort, origano, achillea,borsa del pastore,Uccello montanaro e erba di San Giovanni tritare finemente. Negli ingredienti misti (2 cucchiai. L.) Aggiungere acqua bollente(500 gr.) E lasciare in un thermos tutta la notte, dopo aver chiuso bene il coperchio. Bere mezza tazza appena prima dei pasti.
- Eyebright(5 gr.) Versare dentro acqua bollente(300 gr.), Conservato in un thermos per 1 ora e bevuto mezza tazza dopo i pasti.

- Camomilla, achillea e iperico, olivello spinoso (corteccia), foglie di menta e finocchio macinare e mescolare in proporzioni uguali. Un cucchiaino della collezione viene versato acqua bollente(200 gr.) E conservato in un thermos per 2 ore Bere 150 gr di notte.
- Toadflax(1 cucchiaino) versare dentro acqua bollente(200gr.). Avvolto strettamente con un asciugamano, stare in piedi (10 minuti) e bere lontano dai pasti a 100 grammi.

Quando decidi di prendere ricette popolari, assicurati di consultare il tuo medico. Essere sano!
Video - Trattamento dell'ostruzione intestinale con rimedi popolari
Ti ammali spesso?
4701
L'ostruzione intestinale parziale è una patologia provocata da ridotta motilità o altri fattori che impediscono il movimento del contenuto attraverso il tratto digestivo. Se si ignorano i sintomi dell'ostruzione intestinale parziale, aumenta il rischio di necrosi tissutale e peritonite. Tali complicazioni rappresentano una minaccia per la vita del paziente e pertanto richiedono un intervento chirurgico urgente. Va notato che la patologia viene trattata con successo con la medicina tradizionale e i metodi popolari. La cosa principale è reagire in tempo ai sintomi iniziali e cercare un aiuto medico.
cause
 L'ostruzione intestinale parziale si verifica per molte ragioni. Tra i fattori fondamentali del blocco meccanico ci sono i seguenti:
L'ostruzione intestinale parziale si verifica per molte ragioni. Tra i fattori fondamentali del blocco meccanico ci sono i seguenti:
- Disturbi congeniti della struttura degli organi interni.
- Educazione oncologica.
- Adesioni formate dopo l'intervento chirurgico.
- Intussuscezione: retrazione di una parte dell'intestino da parte di un'altra, che blocca il lume.
- Restringimento del lume dovuto alla presenza oggetti estranei: formazione di calcoli, cose ingerite accidentalmente, vermi.
- Problemi vascolari.
- Complicazioni causate da infiammazione.
- Ernia.
Oltre alle cause meccaniche, ci sono cause funzionali della malattia. Per esempio:
- crampi;
- disturbi motori;
- le conseguenze di lesioni e operazioni;
- Malattia di Hirschsprung.
Dopo aver scoperto i motivi, il medico determina il regime di trattamento.
Sintomi
I sintomi della malattia possono essere suddivisi condizionatamente in tre gruppi principali corrispondenti alle fasi della malattia:
- Presto. I primi segni compaiono dopo circa 12 ore. Il paziente avverte pesantezza nell'addome, si osserva gonfiore, è possibile il vomito. Quindi appare il dolore, la cui frequenza e natura dipendono direttamente dalle cause dello sviluppo della patologia. Se la causa sottostante sono le aderenze formate, il dolore si avverte costantemente, ma con intensità variabile: un lieve disagio può passare a forti sensazioni di dolore che possono causare stato di shock... Se il lume intestinale si restringe per motivi funzionali, il dolore si manifesta improvvisamente, ma dura non più di pochi minuti.
- Intermedio. Appare entro 12-24 ore. Qui la sintomatologia diventa più pronunciata: il dolore non si attenua, il corpo diventa intossicato, disidratato ed è possibile l'edema.
- Tardi. Diagnosticato dopo un giorno. In questo caso, l'ostruzione parziale influisce sulla funzionalità di altri sistemi corporei. In particolare, la minzione è compromessa, la temperatura aumenta e il lavoro dell'apparato respiratorio diventa difficile. Le esperienze del paziente dolore intenso nell'addome.
Inoltre, la malattia può essere accompagnata da suoni gorgoglianti nel tratto gastrointestinale, che indicano una violazione delle capacità motorie.
È necessario chiarire che senza assistenza medica, il dolore si attenua il secondo o il terzo giorno. Il sollievo temporaneo è segno pericoloso indicando che la peristalsi è completamente compromessa. Il sintomo confermativo è il vomito ripetuto. Innanzitutto, il contenuto dello stomaco è evidente nel vomito, quindi appare un muco bruno-verdastro. In alcuni casi, le feci sono disturbate: le feci non se ne vanno.
Trattamento farmacologico
In caso di ostruzione intestinale, il paziente viene solitamente ricoverato in ospedale per stabilizzare la condizione. Per questo, viene posizionato un contagocce con soluzione salina, è possibile installare un catetere e una lavanda gastrica.
L'ulteriore regime di trattamento è determinato in base alle cause dello sviluppo della malattia. Se i fattori sottostanti sono meccanici, le misure sopra elencate sono generalmente sufficienti. Inoltre, il medico prescrive una dieta speciale composta da porridge cotto in acqua, frittata magra, brodo di carne, soufflé o gelatina. Va chiarito che questa metodologia viene utilizzata per l'ostruzione parziale. Un blocco completo dell'intestino di solito richiede un intervento chirurgico.
Il blocco di natura funzionale, provocato da spasmi o paralisi delle pareti, viene trattato in modo leggermente diverso. I primi sintomi di solito scompaiono da soli. Quando la malattia va in remissione, il medico prescrive farmaci in grado di ripristinare la motilità del tratto digestivo. Questo include i farmaci No-Shpa, Papaverin, Spazmazol.
In alcuni casi, possono essere prescritti farmaci con effetto sedativo, complessi vitaminici e farmaci antibatterici. Vale la pena notare che con l'ostruzione intestinale, i lassativi non sono praticamente usati.
Ricette popolari
Oltre alla medicina tradizionale, i rimedi popolari aiutano a far fronte al blocco parziale o completo dell'intestino. Va chiarito che con questa patologia non è consentita l'automedicazione, pertanto eventuali metodi non convenzionali devono essere coordinati con il medico curante.
- V proporzioni uguali prendi miele, albicocche secche, uva passa, fichi, prugne. I frutti vengono lavati con acqua corrente, tritati in un frullatore. Quindi il miele viene aggiunto alla pappa risultante e mescolato fino a ottenere una massa omogenea. La composizione viene assunta al mattino prima dei pasti. La dose consigliata è di 1 cucchiaio.
- Le prugne fresche vengono denocciolate, versate con acqua in rapporto 1: 2 e bollite per 1 ora. Successivamente, 1 litro di acqua bollita calda viene aggiunto alla miscela risultante e rimosso dal fuoco. Il brodo preparato viene preso in mezzo bicchiere poco prima di un pasto.

- Prendono l'olivello spinoso, le bacche vengono accuratamente lavate e schiacciate in uno stato di pappa. La massa risultante è integrata acqua fredda al volume originale, lasciare riposare e filtrare attraverso una garza, spremendo la torta con alta qualità. Il succo di olivello spinoso risultante viene bevuto al mattino, la dose raccomandata non è superiore a 100 grammi al giorno. Il rimedio non solo ripristina la peristalsi, ma sopprime anche i processi infiammatori.
- L'olivello spinoso può essere usato per fare l'olio. Per questo, le bacche vengono lavate, macinate in una pappa. Quindi la torta viene separata e il succo risultante viene lasciato in un luogo buio per un giorno. Durante questo tempo, la componente oleosa si separa e rimane in superficie. L'olio viene raccolto con un cucchiaio e conservato in un contenitore separato. Prendi un cucchiaino mezz'ora prima dei pasti.
- Puoi provare il brodo di crusca... Per fare questo, versare 2 cucchiai di crusca con acqua (200 ml), portare a ebollizione e cuocere per 10 minuti. Quindi il brodo viene raffreddato, viene aggiunto il miele. Bevono il rimedio 1 volta al mattino o alla sera.
- Il porridge di zucca aiuta a liberarsi dell'ostruzione intestinale. Il piatto deve essere incluso nella dieta quotidiana, è possibile aggiungere una piccola quantità di miele.
- In alternativa alla ricetta precedente, la zucca può essere cotta a pezzetti in forno e mangiata con il miele.
- Prendi le barbabietole, fai bollire e macina. Puoi aggiungere miele o olio vegetale a piacere. Il rimedio viene preso al mattino e alla sera per due cucchiai. Per un effetto maggiore, si consiglia di berlo con acqua fredda.

- Le barbabietole vengono versate con acqua in rapporto 1:10, portate a bollore, quindi difese per 4 ore. L'infuso risultante viene filtrato, vengono aggiunti lievito alimentare e zucchero in un rapporto di 1:30. Il contenitore viene chiuso con un coperchio e lasciato riposare per un giorno. Si consiglia di assumere la composizione durante il giorno senza restrizioni.
- Raffreddare 100 grammi di latte bollito a temperatura ambiente e aggiungere 20 g di burro. La composizione risultante viene utilizzata per i microclismi. La durata del trattamento non supera i tre giorni.
- Un cucchiaino di semi di lino viene versato con 200 grammi di acqua e infuso per 30 minuti. Il rimedio va preso prima di coricarsi.
- La corteccia di olivello spinoso viene versata in 0,5 litri di acqua e fatta bollire a fuoco vivo per 30 minuti. Il brodo risultante viene filtrato, preso freddo in un cucchiaino almeno 6 volte al giorno.
- Prendi assenzio, erba di arnica e coscia di sassifraga in una proporzione di 50,75 e 100 grammi, rispettivamente. Gli ingredienti vengono accuratamente miscelati, versati con un bicchiere di acqua bollente, insistono per 12 ore. Il brodo risultante viene preso durante il giorno.
- Ortica, motherwort, achillea, origano, erba di San Giovanni, borsa del pastore vengono macinate e mescolate in proporzioni uguali. Due cucchiai della raccolta, versare 0,5 litri di acqua bollente e lasciare riposare in un thermos durante la notte. La composizione viene consumata in mezzo bicchiere prima dei pasti.
- Cinque grammi di eufrasia vengono versati con acqua bollente (300 ml) e insistono in un thermos per 1 ora. Il brodo si beve in mezzo bicchiere dopo ogni pasto.
- Camomilla medicinale, achillea, corteccia di olivello spinoso, menta, erba di San Giovanni e finocchio sono mescolati in proporzioni uguali, accuratamente macinati. Un cucchiaino di raccolta di erbe viene versato con acqua bollente (200 ml) e lasciato riposare per 2-3 ore. Il rimedio viene assunto in 150 ml prima di coricarsi.

- Un cucchiaino di toadflax viene versato sopra con acqua bollente (200 ml), infuso per 10 minuti, avvolgendo il contenitore con una coperta o un asciugamano. Il rimedio è preso in 100 grammi tra i pasti.
È importante capire che il trattamento delle patologie del tratto gastrointestinale è possibile solo con una dieta rigorosa. Pertanto, è necessario escludere dalla dieta i prodotti che aumentano la formazione di gas: legumi, cavoli, ravanelli, acetosa. Si consiglia invece di mangiare barbabietole, carote, alghe. Inoltre, i pasti dovrebbero essere assunti a orari specifici, preferibilmente a intervalli regolari.